|
تضامنًا مع حق الشعب الفلسطيني |
التهاب البنكرياس
| التهاب البنكرياس | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب الجهاز الهضمي، جراحة عامة |
| تعديل مصدري - تعديل | |

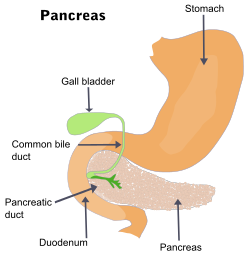
التهاب البنكرياس هو التهاب غدة البنكرياس. البنكرياس هو عضو كبير يوجد خلف المعدة ويفرز بعض الإنزيمات الهاضمة. هناك نوعان من التهاب البنكرياس، الالتهاب الحاد والالتهاب المزمن. من علامات وأعراض التهاب البنكرياس هي ألم أعلى منطقة البطن، وغثيان، وتقيؤ. عادةً مايرتد الألم إلى الظهر بشكل حاد. في حالة التهاب البنكرياس الحاد، قد تكون الحرارة أحد العلامات المصاحبة للمرض، والأعراض قد تختفي خلال أيام قليلة. ولكن في حالة التهاب البنكرياس المزمن، قد يلاحظ المريض/ة بعض الأعراض مثل فقدان الوزن، البراز الدهني، والإسهال. بعض مضاعفات التهاب البنكرياس تشمل الآتي: مرض السكري، أو سهولة النزيف، أو اكتساب العدوى، أو مشاكل صحية أخرى في بعض أعضاء الجسم.[1]
من أكثر أسباب التهاب البنكرياس شيوعاً هي حصوات المرارة وإدمان الكحول. ومن الأسباب الأخرى هي الإصابة المباشرة للبنكرياس جراء الحوادث، بعض الأدوية، أو بعض أنواع العدوى (كالتهاب الغدة النكافية)، أو بعض أنواع الأورام. التهاب البنكرياس المزمن قد يتطور كنتيجة لالتهاب البنكرياس الحاد، وهو غالباً ينتج من شرب الكحول المزمن بكميات كبيرة. ومن الأسباب الأخرى هي ما يلي: ارتفاع نسبة الدهون أو الكالسيوم في الدم، بعض الأدوية، وبعض الأمراض الجينية مثل التليف الكيسي،[1] والتدخين الذي قد يزيد احتمالية الإصابة بالتهاب البنكرياس بنوعيه (المزمن والحاد).[2][3] تشخيص التهاب البنكرياس يعتمد على ارتفاع نسبة أي من الأميلاز أو الليباز (إنزيمات) بنسبة تعادل ثلاثة أضعاف المستوى الطبيعي في الدم. لكن في بعض حالات التهاب البنكرياس المزمن، مستوى هذه الإنزيمات قد يكون ضمن المعدل الطبيعي. التصوير الطبي (بواسطة الأشعة المقطعية أو الموجات فوق الصوتية) هو أيضاً أداة مساندة للتشخيص وقد تكون ذات فائدة.[1]
التهاب البنكرياس الحاد يُعالج عادةً بالمحاليل الوريدية، مسكنات الألم، والمضادات الحيوية أحياناً، وعادةً ما يُمنع المريض من الأكل والشرب وتتم تغذيته عبر أنبوب أنفي يتصل مباشرة بالمعدة. في حالات انسداد قناة البنكرياس، فإنه غالباً ما يجرى إجراء يدعى تصوير البنكرياس بالتنظير الباطني بالطريق الراجع (ERCP) لإزالة هذا الانسداد، وإذا ما كانت حالة الانسداد هذه بسبب وجود حصوات بالمرارة، فإنه غالباً ما يتم إزالة المرارة أيضاً. أما في حالة التهاب البنكرياس المزمن، فإنه بالإضافة إلى ما سبق ذكره، قد يلزم أيضاً إجراء تغييرات غذائية طويلة الأمد بالإضافة إلى تعويض الإنزيمات البنكرياسية. وفي بعض الأحيان قد تحتاج بعض الحالات إلى تدخل جراحي لإزالة أجزاء من البنكرياس.[1]
التهاب البنكرياس يصيب حوالي 30 من كل 100,000 شخص في السنة.[2] تتطور حالات التهاب البنكرياس المزمن لدى حوالي 8 من كل 100,000 شخص في السنة وحالياً يصاب حوالي 50 من كل 100,000 شخص في الولايات المتحدة الأمريكية.[4] عالمياً، في 2013، تسبب التهاب البنكرياس في 123,000حالة وفاة أكثر من 83,000 وفاة في عام 1990.[5] إنه أكثر شيوعاً لدى الرجال أكثر من النساء. عادةً ما يبدأ التهاب البنكرياس المزمن لدى الفئات العمرية مابين 30 و40 عاماَ بينما يندر وجوده لدى الأطفال.[1] وُصف التهاب البنكرياس الحاد لأول مرة على جثة مُشرّحة في عام 1882م بينما وُصف التهاب البنكرياس المزمن لأول مرة في عام 1946م.[4]
العلامات والأعراض
من أكثر أعراض التهاب البنكرياس شيوعاً هي آلام بالجزء العلوي من البطن وألم حارق في الربع الأيسر العلوي من البطن يرتد إلى الظهر، بالإضافة إلى غثيان وتقيؤ يزدادان سوءاً مع الأكل. تختلف نتائج الفحص السريري حسب حدة الحالة ووجود نزيف داخلي. ضغط الدم قد يرتفع بوجود الألم وقد ينخفض في وجود أي تجفاف أو نزيف. نبضات القلب ومعدل التنفس قد يرتفعان أيضاً. قد تكون منطقة البطن مؤلمة خلال الفحص ولكن إلى حد أدنى من الألم نفسه. كما هو شائع في أمراض البطن، أصوات الأمعاء قد تقل بسبب وجود شلل لا إرادي للأمعاء. الحمى أو اليرقان قد يكونان موجودان كأحد العلامات. التهاب البنكرياس المزمن قد يؤدي إلى الإصابة بمرض السكري أو سرطان البنكرياس. قد يحدث فقدان غير مبرر للوزن وذلك بسبب نقص إنزيمات البنكرياس الضرورية لعملية الهضم.
الأسباب
حوالي 80% من حالات التهاب البنكرياس سببها كثرة شرب الكحول أو حصوات المرارة. حصوات المرارة هي السبب الوحيد الأكثر شيوعاً لالتهاب البنكرياس الحاد.[6] بينما يعتبر شرب الكحول بكثرة هو السبب الوحيد الأكثر شيوعاً لالتهاب البنكرياس المزمن.[7][8][9][10][11]
الستيرويدات القشرية هي أكثر الأدوية المسببة لالتهاب البنكرياس شيوعاً مثل البريدنيزولون، ولكن أيضاً بما في ذلك أدوية نقص المناعة المكتسبة (مثل: دايدانوسين، وبينتاميدين)، مدرات البول، حمض الڤالبرويك، الأدوية الكيماوية مثل ال-أسباراجيناز والأزثيوبرين، هرمون الإستروجين عن طريق زيادة الدهون الثلاثية في الدم.[12] بالإضافة إلى خافضات سكر الدم مثل: ميتفورمين[13] و[14] وسيتاقليبتين.[15] وتجدر الإشارة هنا إلى أن بعض العقاقير المستخدمة لعلاج الحالات المرتبطة بزيادة نسبة حدوث البنكرياس يمكن أن تؤدي بنفسها إلى الإصابة به، ومن أمثلة ذلك استخدام خافضات الكوليسترول في اضطراب دهون الدم، واستخدام الغليبتينات في مرض السكري. ووفقاً لما تم ذكره من قبل نظام مراقبة ميدواتش والتقارير المنشورة التابعة لمنظمة الغذاء والدواء، مضادات الذهان (مثل: كلوزابين، ريسبيريدون، والأولانزابين) يمكن أيضاً أن تكون مسؤولة عن الإصابة بالمرض.[16]
ومن الأسباب الشائعة الأخرى أيضاً، الصدمات، والنكاف، وأمراض المناعة الذاتية، وارتفاع الكالسيوم في الدم، وانخفاض حرار الجسم، وERCP. البنكرياس المنقسم (تشوه خلقي شائع) قد يكمن وراء بعض الحالات المتكررة. كما يزيد مرض السكري (النوع الثاني) من فرص الإصابة بالتهاب البنكرياس بنسبة 2.8 أعلى من الأشخاص العاديين.[17]
الأسباب الأقل شيوعاً تتضمن سرطان البنكرياس، وحصوات في قنوات البنكرياس،[18] والتهاب الأوعية الدموية (التهاب في الأوعية الدموية الصغيرة في البنكرياس)،
والإصابة بالفيروس الكوكساكي، والبورفيريا خاصة البورفيريا الحادة المتقطعة والبروتوبورفيريا المكونة للدم.
هنالك شكل وراثي ينتج من تنشيط إنزيمتريبسينوجين داخل البنكرياس ويؤدي إلى تحلل ذاتي. الجينات المعنية هي؛ تريبسن 1 الذي يرمز إلى تريبسينوجين، SPINK1 الذي يرمز لمانع التريبسين أو منظم تليف الغشاء الكيسي.[19]
الاختصار GETSMASHED هو اختصار يساعد على تذكر أهم أسباب التهاب البنكرياس: G-حصى المرارة، E-إيثانول، T-صدمة، S-ستيرويد، M-النكاف (التهاب الغدة النكفية)، A-التهاب البنكرياس الذاتي، S-لدغ العقرب، H-ارتفاع الدهون في الدم، وانخفاض درجة الحرارة، ونشاط في الغدد جارات الدرقية، E-تصوير البنكرياس بالتنظير الباطني بالطريق الراجع، D-الأدوية مثل الازوثيوبرين وحمض الفالبرويك.
الأسباب المعدية
هنالك عدد من العوامل المعدية التي لوحظ تسببها بالتهاب البنكرياس وهي:[20]
- الفيروس الكوكساكي
- الفيروس المضخم للخلايا
- فيروس التهاب الكبد الوبائي ب
- فيروس الهربس البسيط
- فيروس النكاف
- فيروس جدري الماء
التشخيص

يشمل التشخيص التفريقي لالتهاب البنكرياس على التهاب المرارة، وتحصّي قناة الصفراء، والقرحة المعدية الثاقبة، والاحتشاء المعويّ، وانسداد الأمعاء الدقيقة، والتهاب الكبد، وإقفار المساريق، لكنه ليس محصوراً على هذه القائمة.[21]
يتطلب التشخيص تحقيق معيارين من المعايير الثلاثة الآتية:
- بدء ألم حاد مميز في المنطقة الفوق معدية أو ألم مبهم في البطن قد يمتد إلى الظهر (انظر للعلامات والأعراض فوق).
- مستويات مصل الأميلاز أو الليباز تكون أقل من أو مساوية لثلاث أضعاف أعلى حد طبيعي.
- دراسة تصويرية مع تغييرات مميزة. أشعة مقطعية، أو أشعة مغناطيسية، أو أشعة صوتية للبطن، أو قد تستخم الأشعة الصوتية بالمنظار للتشخيص.
الأميليز والليبيز هما إنزيمان تفرزهما البنكرياس. وبشكل عام، يعتبر الارتفاع في الليباز مؤشر هام لالتهاب البنكرياس لما له من نوعية أكبر ويبقى في الدم لمدة أطول.[22]
بخصوص الأشعة التشخيصية، فإن الأشعة فوق الصوتية ملائمة، وسهلة، وليست غالية الثمن.[23] هذه الطريقة أكثر حساسية ودقة لالتهاب البنكرياس بسبب حصوات المرارة من كل طرق التصوير الأخرى.[22] ومع ذلك، فإن منظر البنكرياس في 25-35% من المرضى قد يُحجب من قبل غاز الأمعاء مما يجعل التقييم صعباً.[21]
عادة ما يتم تنفيذ مسح بأشعة مقطعية مُحسنة متباينة بعد مرور أكثر من 48 ساعة من بدء الألم لتقييم موت الأنسجة البنكرياسية، والزيادة في سوائل البنكرياس، بالإضافة إلى التنبؤ بحدة المرض. وقد تكون الأشعة المقطعية المبكرة مُطمئنة بشكل خاطئ.
يمكن أن يستخدم (ERCP) أو التنظير الداخلي بالأشعة الصوتية إذا كان يُشتبه في الإصابة بالتهاب البنكرياس بسبب حصوات المرارة.
العلاج
علاج التهاب البنكرياس يعتمد على حدة الالتهاب. المورفين بشكل عام مناسب للتحكم بالألم. هناك ادعاء بأن المورفين قد يؤدي إلى انقباض عضلة أودي؛ لكن هذا الادعاء مثير للجدل. ٌولا توجد دراسات تشير بإن المورفين قد يتسبب بالتهاب البنكرياس أو التهاب المرارة.[24]
يعتمد العلاج الذي يؤخذ لالتهاب البنكرياس الحاد على التشخيص سواء كان للنوع المتوسط (والذي لا يسبب مضاعفات)، أو شديد الخطورة (والذي يؤدي إلى مضاعفات خطيرة).
التهاب البنكرياس الحاد الطفيف
العلاج لهذا النوع من التهاب البنكرياس يتم عبر التنويم في المستشفى. تقليدياً، لا يسمح للناس بالأكل حتى يختفي الالتهاب لكن هناك أدلة حديثة تقترح بأن الأكل باكراً يعتبر آمن وقد يحسن من النتائج، ولأن التهاب البنكرياس قد يسبب ضرراً للرئة و يؤثر على عمل الرئة الطبيعي، فإنه يتم نقل الأوكسجين عادة من خلال أنابيب التنفس التي تكون متصلة عبر الأنف. ويتم فصل الانابيب بعد عدة أيام بعد تحسن الحالة. قد يسبب التهاب البنكرياس هذا للمريض بعض الجفاف؛ لذا يتم إعطاء المريض سوائل عبر الوريد. أما حدة الألم المتعلقة بالحالات المتوسطة أو المعتدلة في التهاب البنكرياس الحاد فقد تكون شديد الخطورة. مما يعني أنه قد يتم الاحتياج إلى مخدر لتهدئة الألم.
التهاب البنكرياس الحاد الشديد
هذا النوع من التهاب البنكرياس مصاحب عادة لفشل في أحد الأعضاء الداخلية، والنخر، والأكياس الكاذبة، والخراج. إذا تم تشخيص المريض بالتهاب البنكرياس الحاد الشديد فيجب تنويمه في وحدة العناية المركزة. على الأرجح مستويات سوائل الجسم ستنخفض بشكل كبير؛ لأنه يتم تحويل سوائل الجسم والمواد الغذائية لمحاولة إصلاح البنكرياس. انخفاض السوائل في الجسم سيؤدي إلى انخفاض كمية الدم داخل الجسم، مما يعرف بصدمة نقص كمية الدم. صدمة نقص كمية الدم قد تكون مهددة لحياة الإنسان لأنها تستهلك الدم الغني بالأوكسجين الذي يحتاجه الجسم للبقاء على قيد الحياة. لمنع صدمة نقص كمية الدم، يتم ضخ السوائل للمريض عبر طريق الوريد. كما يتم إعطاؤه أوكسجين من خلال الأنابيب المتصلة بالأنف. كما أن أنابيب التغذية قد تستعمل أيضاً لتزويد المريض بالغذاء ويتم مزجها مع المسكنات المناسبة.
كما هو الحال مع التهاب البنكرياس الحاد غير القوي، سيكون من الضروري معالجة السبب خلف المرض (الحصي الصفراوية، الأدوية المتوقفة، الانقطاع عن الكحول،...إلخ). إذا كان السبب هو الحصي الصفراوية (حصى المرارة)، فمن المرجح أن يوصى باستعمال تصوير البنكرياس بالتنظيرالباطني بالطريق الراجع (ERCP) أو استئصال المرارة. يجب أن تستأصل للمرارة عند الدخول إلى المستشفى أو خلال أسبوعين من حصول الالتهاب للحد من خطر تكرار حدوث التهاب البنكرياس. إذا كان سبب التهاب البنكرياس هو الكحول، فالانقطاع عن شرب الكحول وعلاج إدمان الكحول قد يحسنا من التهاب البنكرياس. حتى إذا كان السبب الكامن وراء حدوث التهاب البنكرياس لا يتعلق باستهلاك الكحول، يوصي الأطباء بالابتعاد عنها لمدة لا تقل عن ستة أشهر لأنها قد تسبب ضرر أكبر للبنكرياس خلال عملية الشفاء.[25] كما ينصح بعد العلاج الحد من التناول عن طريق الفم (للدهون خاصة)؛ رغم أنه وجد لهذا نتائج إكلينيكية جيدة وخصوصاً خلال 48 ساعة بعد التشخيص بالمرض.[26] يتم التعويض عنالسوائل والإلكتروليتات عن طريق الوريد، وإن لم يكن هناك تحسن خلال أول 72-96 ساعة من العلاج، يبدأ الدعم الغذائي عبر أنبوب مغذي يتجاوز جزء الجهاز الهضمي المتأثر بإنزيمات البنكرياس المفرزة.[27]
توقعات سير المرض
التهاب البنكرياس الحاد شديد الخطورة لديه معدلات وفيات حول 2-9% (أعلى حيث حدث نخر للبنكرياس).[28]
تستعمل العديد من أنظمة التقييم لتوقع شدة خطورة التهاب البنكرياس. وتدمج البيانات الديموغرافية وبيانات المختبر معاً لتقدّر شدة الخطورة أو احتمالية الموت بسببه. ومن الأمثلة على ذلك نظام أباتشي الثاني (APACHE II)، ورانسون (Ranson)، وBISAP، وغلاسكو (Glasgow). معايير غلاسكو المعدل تقترح أن تعتبر الحالة شديدة الخطورة إذا تحقق ثلاثة على الأقل مما يلي:[29]
- العمر أكبر من 55 سنة.
- مستويات الدم:
- أوكسجين PO2 أقل من 60 مم زئبق.
- كريات الدم البيضاء> 15.
- كالسيوم <2 مليمول/لتر
- اليوريا> 16 مليمول/لتر
- نازعة هيدروجين اللاكتات (LDH) أعلى من 600iu/L
- ناقلة الأسبرتات (AST) أعلى من 200iu/L
- ألبومين <32 جرام/لتر
- جلوكوز> 10 مليمول/لتر
هذا بالإضافة لتقييم BISAP (مستوى يوريا النيتروجين في الدم> 25 ملغم/دسيلتر، ضعف الحالة العقلية، متلازمة الاستجابة الالتهابية الجهازية، عمر أكبر من 60 سنة، الالتهاب الجنبي) الذي يشابه كثيراً أنظمة التقييم الأخرى.[30]
مضاعفات المرض
المضاعفات المبكرة تشتمل على الصدمة، والعدوى، ومتلازمة الاستجابة الالتهابية الجهازية، وانخفاض مستوى الكالسيوم في الدم، وارتفاع مستوى الجلوكوز في الدم، والجفاف. فقدان الدم، والجفاف، وتسرب السوائل إلى تجويف البطن (الاستسقاء) قد يؤدو إلىفشل كلوي. غالباً ما تكون مضاعفات الجهاز التنفسي شديدة الخطورة. وعادة ما يكون الالتهاب الجانبي موجود.
تحرك عضلة الحجاب الحاجز جراء عملية التنفس يسبب ألم شديد يجعل المريض يتنفس بشكل طفيف مما قد يؤدي إلى انخماض الرئة. كما قد تهاجم إنزيمات البنكرياس الرئتين وتتسبب بالتهابهما، وقد يؤدي الالتهاب الحاد إلى ارتفاع الضغط على بقية الأعضاء داخل البطن، ومتلازمة ارتفاع ضغط الدم داخل التجويف البطني (ACS)، مما قد يسبب إضعاف الوظائف الطبيعية الكلوية والتنفسية وهذا يحتمل أن يتطلب عملية جراحية لفتح البطن لتخفيف الضغط.[31]
المضاعفات المتأخرة تتضمن التهاب البنكرياس المتكرر وتكون الأكياس الكاذبة البنكرياسية (وهي مجموعة من الإفرازات البنكرياسية التي أحيطت بأنسجة ندبية). وقد تتسبب هذه بالألم، أو تصبح مصابة بالتهاب بكتيري أو فيروسي، أو تتمزق فتنزف، أو قد تسد قناة الصفراء فتتسبب باليرقان. قد يؤدي التهاب البنكرياس الناخر الحاد إلى خراج البنكرياس (وهو مجموعة من القيح نتجت عن النخر، والإسالة، والعدوى. وتحدث هذه لدى ما يقارب 3% من الحالات، و تشتمل حوالي 60% من الحالات على أكثر من كيسين كاذبين وغازات في البنكرياس.[32]
علم الأوبئة
مدى حدوث التهاب البنكرياس الحاد على الصعيد العالمي هو 5 إلى 35 حالة لكل 100,000 شخص. و مدى حدوث التهاب البنكرياس المزمن هو 4-8 لكل 100,000 مع تفشي 26-46 حالة لكل 100,000.[33] وقد أدى التهاب البنكرياس إلى وفاة 83 ألف حالة في 1990م وازدادت إلى 123 ألف حالة في 2013 م.[5]
انظر أيضا
المراجع
- ^ أ ب ت ث ج "Pancreatitis". niddk.nih.gov. نسخة محفوظة 18 مايو 2015 على موقع واي باك مشين.
- ^ أ ب Lankisch, PG; Apte, M; Banks, PA (20 January 2015).
- ^ Yadav, D; Lowenfels, AB (June 2013).
- ^ أ ب Muniraj, T; Aslanian, HR; Farrell, J; Jamidar, PA (December 2014).
- ^ أ ب GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014).
- ^ NIDDK (July 2008).
- ^ "Pancreatitis". نسخة محفوظة 28 مايو 2013 على موقع واي باك مشين.
- ^ Apte MV, Pirola RC, Wilson JS (June 2009).
- ^ Yadav D, Hawes RH, Brand RE, Anderson MA, Money ME, Banks PA, Bishop MD, Baillie J, Sherman S, DiSario J, Burton FR, Gardner TB, Amann ST, Gelrud A, Lawrence C, Elinoff B, Greer JB, O'Connell M, Barmada MM, Slivka A, Whitcomb DC (June 2009).
- ^ "Pancreatitis Explained". نسخة محفوظة 23 سبتمبر 2015 على موقع واي باك مشين.
- ^ Johnson CD, Hosking S (1991).
- ^ Smith, Emma; Murray Longmore; Wilkinson, Ian; Tom Turmezei; Chee Kay Cheung (2007).
- ^ Ben MH, Thabet H, Zaghdoudi I, Amamou M (2002).
- ^ Kunjathaya P, Ramaswami PK, Krishnamurthy AN, Bhat N (2013).
- ^ Matveyenko AV, Dry S, Cox HI, Moshtaghian A, Gurlo T, Galasso R, Butler AE, Butler PC (July 2009).
- ^ Pancreatitis Associated With Atypical Antipsychotics نسخة محفوظة 08 فبراير 2011 على موقع واي باك مشين.
- ^ Noel RA, Braun DK, Patterson RE, Bloomgren GL (May 2009).
- ^ Macaluso JN (August 1997).
- ^ D. Whitcomb (2006).
- ^ Parenti DM, Steinberg W, Kang P (November 1996).
- ^ أ ب "Clinical manifestations and diagnosis of acute pancreatitis". www.uptodate.com. نسخة محفوظة 19 يوليو 2017 على موقع واي باك مشين.
- ^ أ ب Hospitalist Handbook 4th edition.
- ^ Lawrence W. Tierney, Stephen J. McPhee.
- ^ Helm JF, Venu RP, Geenen JE, Hogan WJ, Dodds WJ, Toouli J, Arndorfer RC (October 1988).
- ^ E Medicine Health , Jerry R. Balentine, DO, FACEP , Melissa Conrad Stöppler, MD, Chief Medical Editor
- ^ Li JY, Yu T, Chen GC, Yuan YH, Zhong W, Zhao LN, Chen QK.
- ^ Muddana V, Whitcomb DC, Papachristou GI (August 2009).
- ^ Munoz A, Katerndahl DA (July 2000).
- ^ Corfield AP, Cooper MJ, Williamson RC, Mayer AD, McMahon MJ, Dickson AP, Shearer MG, Imrie CW (1985).
- ^ Papachristou GI, Muddana V, Yadav D, O'Connell M, Sanders MK, Slivka A, Whitcomb DC (Feb 2010).
- ^ Fitzgerald JE, Gupta S, Masterson S, Sigurdsson HH (April 2012).
- ^ Pancreatic abscess at eMedicine نسخة محفوظة 20 يوليو 2017 على موقع واي باك مشين.
- ^ Harrison's Principles of Internal Medicine. p.
وصلات خارجية
- التهاب البنكرياس في مشروع الدليل المفتوح
- بانكس والبقية. نظام تقييم مارشال المعدل لاختلال وظائف الأعضاء.
- GeneReviews/NCBI/NIH/UW entry on PRSS1-Related Hereditary Pancreatitis
| في كومنز صور وملفات عن: التهاب البنكرياس |