|
تضامنًا مع حق الشعب الفلسطيني |
تنظير القولون
| تنظير القولون | |
|---|---|
طبيب يقوم بتنظير القولون لمريض
| |
| تعديل مصدري - تعديل |
تَنْظيرُ القولون[1] (بالإنجليزية: Colonoscopy) هو فحص منظاري للقولون والجزء الأعلى من الأمعاء الدقيقة بواسطة كاميرا فحص القولون أو كاميرا الألياف البصرية المثبتة على أنبوب مرن يمرر من خلال فتحة الشرج.[2][3][4] فإنه قد تقدم تشخيصا بصريا (مثل التقرح، الأورام الحميدة)، وتضمن فرصة لفحص أو ازالة الآفات المشتبه بها.
فحص القولون بالمنظار الظاهري Virtual colonoscopy، والذي يستخدم صورا ثنائية وثلاثية الأبعاد يتم بناؤها من الصور المقطعية أو من مسح الرنين المغناطيسي النووي بالأشعة، يكون متاحا أيضا، باعتباره اختبار طبى غير غزوى تماما، على الرغم من أنه ليس مقياسا، وما زال التحقيق جاريا بشأن قدراته التشخيصية. وعلاوة على ذلك، لا يسمح فحص القولون بالمنظار الظاهري بالمناورات العلاجية مثل إزالة ورم في غشاء مخاطي /ورم خبيث أو تصور خزعة من الآفات التي تكون أصغر من 5 ملليمترات. فإذا تم اكتشاف نمو أو ورم عن طريق تصوير القولون باستخدام الأشعة المقطعية، يتطلب الأمر إجراء فحصا للقولون بالمنظار.
ويمكن إزالة الزوائد اللحمية بحيث تكون صغيرة بمقدار ملليمتر واحد أو أقل عن طريق عملية تنظير القولون. وحالما تتم إزالة الزوائد اللحمية، ويمكن دراستها بمساعدة المجهر لتحديد ما إذا كانت مؤهبة للإصابة بالسرطان أم لا.
تعتبر عملية تنظير القولون مشابهة ولكن ليس بنفس الدرجة مع عملية تنظير القولون السيني، إلا أن الفرق يتضح في الأجزاء ذات الصلة التي يمكن دراستها في كلا الحالتين من القولون. في حين يسمح تنظير القولون بفحص القولون بأكمله (بقياس أربعة إلى خمسة أقدام في الطول)، يسمح التنظير السيني sigmoidoscopy للأطباء برؤية آخر قدمين من القولون فقط. وغالبا ما يستخدم التنظير السيني كإجراء سابق لتنظير القولون الكامل، في كثير من الحالات المرتبطة باختبار دم البراز (FOBT)، والتي يمكن أن نكشف عن تكوين خلايا سرطانية في القولون. وفي أحيان أخرى، أصبح الجراحون يفضلون فحص القولون السيني بالمنظار لتنظير القولون الكامل في المرضى الذين يعانون من التهاب حاد لتقرح التهاب القولون أو من داء كرون وذلك لتجنب ثقب القولون. وبالإضافة إلى ذلك، قام الجراحون في الآونة الأخيرة باستخدام مصطلح تنظير الجيب pouchoscopy للإشارة إلى تنظير القولون للجيبة الشرجية اللفائفية.
أسباب الإجراء
وتتضمن مؤشرات تنظير القولون نزيف المعدة والأمعاء، والتغيرات غير المبررة في بنية الأمعاء أو اشتباه خبيث. وتستخدم عمليات تنظير القولون في تشخيص سرطان القولون، وتستخدم أيضا في تشخيص مرض التهاب الأمعاء. ففي المرضى من كبار السن (وأحيانا الأصغر سنا) يحدث هبوط في مستوى الهيماتوكريت (أحد أعراض فقر الدم) كمؤشر لإجراء عملية تنظير القولون، وعادة مع تنظير استئصال المعدة والقولون، حتى ولو لم يكتشف دما في البراز.
ويعتبر اختبار دم البراز الخفى اختبارا سريعا لاختبار الكشف عن الآثار المجهرية للدم في البراز. ويكون الاختبار الايجابى مؤشرا لإجراء تنظير القولون. ففى معظم الحالات تكون النتيجة ايجابية بسبب البواسير؛ ويمكن أيضا أن ترجع إلى داء الرتوج، مرض التهاب الأمعاء (داء كرون، التهاب القولون التقرحى), سرطان القولون، أو الأورام الحميدة. —ومع ذلك منذ تطويره من قبل الدكتور هيرومي شينيا، والدكتور وليام آى وولف في 1960—أصبح استئصال السليلة المخاطية جزءا روتينيا من عملية تنظير القولون، لتؤدى إلى ازالة بسيطة للأورام الحميدة بدون جراحة اجتياحية.
نظرا لارتفاع معدل الوفيات المرتبطة بسرطان القولون والفعالية العالية والمخاطر المنخفضة المرتبطة بتنظير القولون، فإنه أصبح الآن اختبار الفحص الروتيني للناس من ذوى 50 سنة من العمر أو الأكبر. ويتم إعادة جدولة نتائج الفحوصات بناء على ما ظهر من النتائج الأولية، مع إمكانية الإصابة في غضون خمسة إلى عشر سنوات لتنظير القولون الذي يسفر عن نتائج طبيعية.. المرضى الذين لديهم تاريخ عائلى للإصابة بالمرض غالبا ما يتم فحصهم قبل 10 سنوات من الإصابة.
وقد وجدت دراسة نشرت في مجلة نيو انجلاند جورنال الطبية (أيلول / سبتمبر 18، 2008) أن من بين الأشخاص الذين أجرى لهم تنظير مبدئي للقولون والذي أسفر عن عدم وجود أي أورام، تنخفض نسبة الإصابة بمخاطر الإصابة بسرطان القولون والمستقيم في خلال خمس سنوات. ومن ثم، لا يحتاج هؤلاء الناس لاجراء تنظير القولون مرة أخرى في خلال خمس سنوات من الفحص الأول.
الإجراء
الاستعداد
يجب أن يتم اخلاء القولون من المواد الصلبة لكى يتم الاختبار بشكل صحيح. ولمدة يوم إلى ثلاثة أيام، يتطلب أن يتبع المريض حمية منخفضة الألياف أوالاكتفاء بالسوائل فقط. ومن ضمن أمثلة السوائل عصير البرتقال، حساء الدجاج أوحساء اللحم أوصودا الليمون، عصير الليمون، المشروبات الرياضية، والماء. ومن المهم جدا أن يظل المريض متناولا كمية كافية من الماء. ولا ينبغى تناول عصير البرتقال، عصير الخوخ واللبن المحتوى على الألياف، ولا صبغ السوائل بالأحمر، الأرجوانى، البرتقالى، أو البنى أحيانا، ومع ذلك، يسمح بتناول الكولا. وفي معظم الحالات، يسمح بتناول القهوة السوداء.
قبل يوم من إجراء تنظير القولون، يعطى المريض تحضيرات ملينة (مثل بيساكوديل، الصودا الفسفورية، بيكوسولفات الصوديوم، أو فوسفات الصوديوم و/أو سيترات الماغنسيوم) وكميات كبيرة من السوائل أو إجراء تروية للأمعاء باستخدام محلول البولي ايثيلين جليكول أو المنحل بالكهرباء. وغالبا ما تتضمن الإجراءات ملين على شكل أقراص وتحضيرات تروية الأمعاء بمحلول البولى ايثيلين جليكول مذابا في سائل نقى، يفضل المشروبات الرياضية مثل جاتورايد أومشروبات العلامة التجارية باويرايد التي تحتوى الاليكترويتات.
في هذه الحالة، سيتبع نظام نموذجي على النحو التالي: في صباح يوم ماقبل العملية، تسكب 238 مجم من زجاجة مسحوق البولى ايثيلين جليكول في 64 وقية من السائل النقى الذي تم اختياره، والذي سيمزج ويبرد. ثانيا (2) يتناول 5 مجم من أقراص البيساكوديل في 3بعد الظهر؛ وفي الخامسة مساء، يبدأ المريض في تناول الخليط (تقريبا 8 أونصة كل 15-30 دقيقة حتى تنتهى)؛ وفي الثامنة مساء، خذ (2) 5 مجم من أقراص البيساكوديل؛ ويستمر في الشرب/التروية في المساء حتى ساعة النوم مع تناول السوائل المسموح بها. الاسم التجارى العام للبيساكوديل هو دوكولاكس، ويسمح بالعلامات المخزنة. والاسم التجارى العالمي لمسحوق البولى ايثيلين جليكول هو ميرالاكس. ومن المستحسن أن توضع الإجراءات في جدول في يوم سابق للعملية لكى لا يتخلى المريض عن الطعام ومع تناول السوائل المحددة صباح يوم العملية بدلا من الذهاب في خطوات تحضير اجراءات العملية في اليوم السابق لها.
لأن الهدف من هذا التحضير واضحا في اخلاء القولون من المواد الصلبة، ينبغي على المريض قضاء اليوم في منزله في محيط مريح مع سهولة الوصول إلى المراحيض. المريض كما يحتاج مراحيض رطبة أو شطاف حمام لتنظيف فتحة الشرج. ويستعمل مرهما مهدئا مثل الفازلين بعد تنظيف فتحة الشرج الذي يساعد على تحسين شعور المريض بالراحة.
يجوز أن يطلب من المريض يبعد عن الأسبرين والمنتجات المشابهة للأسبرين، مثل منتجات الساليسيلات، الايبوبروفين، والأدوية المشابهة لمدة تصل إلى عشرة أيام قبل العملية لتجنب خطر حدوث نزيف في حالة استئصال السليلة المخاطية خلال العملية. ويجوز فحص الدم قبل أن يتم تنفيذ هذه العملية.
التحقيق
أثناء إجراء العملية يتم تخدير المريض عن طريق الوريد، باستخدام عوامل مثل الفينتانيل أو الميدازولام. وعلى الرغم من استخدام الميبيريدين (ديميرول) كبديل للفنتانيل، يقل الخوف من حدوث نوبة مرضية إلى خيار أقل للتخدير باستخدام تركيبة من الفينتانيل والميدازولام. ويتناول الشخص العادى مزيجا من هذين العقارين، عادة ما بين 25إلى 100 ميكروجرام من الفينتالين IV fentanylو1-4 مجم من الميدازولام IV midazolam. وتتنوع ممارسات التخدير بين الممارسين والدول، في بعض العيادات الطبية بالنرويج، ونادرا ما يتم الاشراف على عملية التخدير.
ويستخدم بعض ممارسو عمليات التنظير الذين يمارسون، بشكل روتينى، طرقا اضافية أو بديلة مثل أكسيد النيتروز وبربوفول الذي لديه مزايا وعيوب تتعلق بفترة الشفاء (خصوصا فترة فقدان الذاكرة بعد اكتمال العملية), يشعر المريض، ودرجة الاشراف اللازمة للإدارة الآمنة. يسمى هذا التخدير ب«شفق التخدير», وبالنسبة لبعض المرضى لا يتم تناولها ويستيقظوا لإجراء ومشاهدة ما بداخل القولون من خلال شاشة العرض الملونة. واستبدال البروبوفول بالميدازولام، الذي يعجل بشفاء المريض، الذي تستخدم على نطاق أوسع، ولكنها تتطلب مراقبة دقيقة للتنفس.
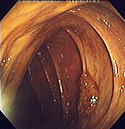
وأول خطوة هي فحص المستقيم رقميا، للتأكد من حدة العضلة العاصرة ولتحديد ما إذا كان التحضير دقيقا. يمر المنظار حينئذ خلال الشرج حتى المستقيم (السينى، النازل، المستعرض، والقولون الصاعدوالأعور)ونهاية اللفائفى. ويوجد بالمنظار نهاية متحركة وقنوات متعددة للاستخدام كآلات والنفخ والمص والضوء. وتنفخ الأمعاء بالهواء لمزيد من وضوح الرؤية. ويستخدم في أخذ العينات الحية لعلم الأنسجة.
في أيدي الأطباء الأكثر خبرة، يرتقى استخدام المنظار في حقن أماكن في القولون والجزء الدقيق الملتحق به (الأعور) في أقل من 10 دقائق في 95% من الحالات. ونظرا لضيق وطول الانحناءات في أماكن في القولون والتي تكون غير«منتظمة», يمكن تكون حلقات تعيق استمرار المنظار مكونا تأثير«انحناءة» والتي تسبب انسحاب طرف المنظار. وتسبب تلك الانحناءات في كثير من الأحيان عدم راحة بسبب تمدد القولون وما يرتبط به من مساريق. ومن ضمن المناورات«لتقليل» أو لإزالة الانحناءة سحب المنظار للخلف أثناء تدوير سن المنظار. وبدلا من ذلك، يتغير وضع الجسم ودعم المعدة من الخارج عن طريق ضغط اليد يمكن أن«تعدل» من المنظار ليستمر في مجال للأمام. وفي الأقلية من المرضى، تعتبر الحلقات سببا لفحص غير كامل. واستخدام أدوات بديلة حتى نتمكن من الانتهاء من الفحص الذي تم البدء فيه، بما في ذلك منظار القولون للأطفال، ومتغيرات منظار الأمعاء الداخلى.
ولأغراض بصرية، يطبق فحص مرئي قريب عقب سحب المنظار على مدى يصل إلى 20إلى 25 دقيقة. حيث دفعت الدعاوى القضائية على الآفات السرطانية بعض المؤسسات لتوثيق أفضل لوقت انسحاب المنظار حيث أن فترة سحب المنظار يمكن أن تكون أساسا لمسؤلية قانونية طبية كامنة. وتعتبر تلك أمرا مقلقا عادة في ضبط الممارسات الخاصة حيث يفترض الحافز المالى لعمليات تنظير القولون الكاملة بسرعة كبيرة قدر الإمكان.
قد تكون الآفات المشبوهة كويت، وتعالج بأشعة الليزر أو تقطع بسلك كهربائي لأغراض فحص العينة أو لاستئصال السليلة المخاطية بشكل كامل. ويمكن أن يتم حقن الدواء، على سبيل المثال للسيطرة على الآفات التي تنزف. ففي المتوسط، يستغرق هذا الإجراء 20-30 دقيقة، اعتمادا على الإشارات والنتائج. وفي حالات استئصال الورم المعنق polypectomies أو فحص العينات الحية، قد تكون أوقات الإجراء أطول. وكما ذكر أعلاه، قد تؤثر أيضا الاعتبارات التشريحية على فترة الإجراءات.
بعد هذا الإجراء، يسمح باسترداد بعض الوقت عادة للسماح لزوال المسكنات. وتستغرق فترة الانتعاش في العيادات الخارجية ما يقرب من 30-60 دقيقة. وتتطلب معظم المرافق أن يتواجد شخص مع المرضى لمساعدتهم على الوصول للمنزل فيما بعد (مرة أخرى، اعتمادا على أسلوب التخدير المستخدم).
وهناك أثر رجعي شائع جدا من الإجراء هوامتلاء البطن بالغازات، والألم الذي تسببه الريح بواسطة نفخ الهواء في القولون أثناء الإجراء.
وميزة تنظير القولون بالتصوير بالأشعة السينية أو غير ذلك، الاختبارات الأقل اجتياحا، هو القدرة على تنفيذ التدخلات العلاجية أثناء الاختبار.والورم الحميد هو نمو الفائض من الأنسجة التي يمكن أن تتطور لتصبح سرطانا. إذا تم العثور على ورم، على سبيل المثال، يمكن إزالته من قبل واحدة من عدة تقنيات. حيث يمكن وضع جهاز شرك حول الورم لإزالته. وحتى لو كان الورم مستويا على السطح كثيرا ما يمكن إزالته. فعلى سبيل المثال، يبين الجدول التالي جراحة لا زالة الورم في مراحل:
| ورم غير محدد | والحل هو حقن معقم تحت الورم لرفعه بعيدا عن الأنسجة العميقة. | يتم ازالة جزء من الورم الآن. | تم إزالة الورم بشكل كامل. |
|---|---|---|---|
|
تصوير الإثني عشر بالموجات فوق الصوتية وتصوير القولون بالموجات فوق الصوتية
يتم تنفيذ كلا من تصوير الإثنى عشر وتصوير القولون كفحص البطن باستخدام وضع معيار بى وتدفق اللون وفحص الأعضاء بالموجات فوق الصوتية وفقا لنظرية دوبلرباستخدام محول تردد منخفض على سبيل المثال 2.5 ميغاهيرتز ومحول تردد عال على سبيل المثال 7.5 ميغاهرتزمسبار. وتجرى دراسة تفصيلية للجدران العفجية والطيات، وجدران القولون والجزء المنبعج من جدار القولون باستخدام 7.5 ميغاهرتز مسبار. وتفحص هياكل عميقة في البطن باستخدام 2.5 ميغاهرتز مسبار. وتجرى جميع الاختبارات فوق الصوتية بعد صيام ليلة وضحاها (ما لا يقل عن 16 ساعة) باستخدام معيار الفحص الداخلي. وتفحص المواضيع مع وبدون أشعة الماء. وتجرى تصوير أشعة الماء في وجود أدوات بالغة تأخذ ما لا يقل عن لتر واحد من الماء قبل الفحص. ويتم فحص المرضى في وضع الاستلقاء، وضع خلفي منحرف، وفي وضع الاستلقاء على الجانب الأيسر باستخدام معياربين الضلوع وتحت الضلوع. وغالبا ما يتم تقييم الكبد والمرارة والطحال والبنكرياس والإثنا عشر والقولون والكلى في جميع المرضى. مع المريض المستلق على ظهره، فحص الإثنى عشر بالموجات فوق الصوتية عالية التردد يتم مع 7.5 ميغاهرتز مسبار وضع في الجزء العلوي من البطن، ووسط الشرسوفي على التوالي؛ لتصوير القولون بالموجات فوق الصوتية عالية التردد، القولون الصاعد، يفحص من نقطة البداية عادة في منتصف الطريق على خط وهمي يمتد من عرف الحرقفة إلى السرة والشروع في رأس الأمشاط cephalid عن طريق يسار منتصف البطن؛ بالنسبة للقولون النازل، يبدأ الفحص من الجزء العلوي من البطن وتستمر نحو الذنب caudally ويجتاز منتصف يسارالبطن وأسفل يسار البطن، لينتهي في القولون السيني في منطقة الحوض السفلي. ويستخدم تخطيط دوبلر التصواتى بتدفق اللون فوق الصوتي لدراسة تمركز الآفات بالنسبة للأوعية. ويتم تنفيذ جميع القياسات من قطر وسماكة الجدار ببرمجيات الدمج. ويتم أخذ القياسات بين موجات تمعجية.
المخاطر
لدي هذا الإجراء مخاطرا منخفضة (0.35 ٪) لمضاعفات خطيرة.
المضاعفات الأكثر خطورة عموما هو دموع أو ثقب في بطانة القولون والتي تسمى بثقب الجهاز الهضمي، والذي يهدد الحياة على الفور، ويتطلب عملية جراحية كبرى للإصلاح، ولكن معدل حدوث الثقب هو أقل من 1 في 2000 حالة تنظير للقولون.
ويمكن علاج مضاعفات النزيف على الفور أثناء الإجراء عن طريق الكي بالأدوات. وقد يحدث تأخير النزيف أيضا في موقع إزالة الورم لمدة تصل إلى أسبوع بعد إجراء العملية، وقد يتخذ إجراء مكررا لعلاج الموضع الذي ينزف. بل إنه نادرا، حدوث تمزق الطحال بعد تنظير القولون بسبب التصاقات بين القولون والطحال.
كما هو الحال مع أي إجراء يشمل التخدير، تضم تعقيدات أخرى المضاعفات القلبية مثل انخفاض مؤقت في ضغط الدم، وتشبع الأكسجين عادة نتيجة فرط المداواة overmedication، والتي يمكن عكسها بسهولة. وفي حالات نادرة، قد تحدث مضاعفات أكثر خطورة مثل النوبات القلبية والسكتة الدماغية، أو حتى قد تصل إلى الوفاة، وهذه نادرة جدا ما تحدث فيما عدا مرضى ذوى عوامل الخطورة الحرجة المتعددة.
فوسفات الصوديوم عن طريق الفم لإعداد الأمعاء قبل تنظير القولون ينطوي على خطر حدوث الفشل الكلوي الحاد تحت شكل من أشكال أمراض الكلى الفوسفاتية.
في حالات نادرة جدا، قد يحدث انفجار داخل القولون.
ولا ينطوى تصوير الإثنى عشر بالموجات فوق الصوتية عالية التردد duodenography وتصوير القولون colonography على أي مخاطر مرتبطة بالإجراءات.
النتائج
أشارت دراسة حديثة نشرت في دورية حوليات الطب الباطني تشير إلى أن تصوير تنظير القولون يمنع ما يقرب من ثلثي حالات الوفاة الناجمة عن سرطان القولون والمستقيم على الجانب الأيسر من القولون، وغير مرتبط بحدوث انخفاض كبير في الوفيات الناجمة عن أمراض الجانب الأيمن. وتفحص هذه الدراسة الأشخاص المصابين بسرطان القولون والتي شخصت بين 1996 و 2001 علي أونتاريو توفيت بسرطان القولون بحلول عام 2003، ومن ثم درست تنظيرا للقولون أجرى في أوائل إلى منتصف فترة 1990. (لما كانت الإجراءات لا تزال تتطور، قد تكون معظم حالات تنظير القولون أكثر فعالية). والنتيجة الموجزة، وفقا للجدول 3 من التقرير، تظهر ما يقرب من 37 ٪ انخفاض في معدل الوفيات الناجمة عن سرطان القولون والمستقيم، مع انخفاض أقل من ذلك بكثير بسبب«عدم اكتمال تنظير القولون».
انظر أيضاً
المراجع
- ^ Q98547939، ص. 306، QID:Q98547939
- ^ "معلومات عن تنظير القولون على موقع medlineplus.gov". medlineplus.gov. مؤرشف من الأصل في 2019-07-27.
- ^ "معلومات عن تنظير القولون على موقع britannica.com". britannica.com. مؤرشف من الأصل في 2015-09-21.
- ^ "معلومات عن تنظير القولون على موقع jstor.org". jstor.org. مؤرشف من الأصل في 2019-05-28.
| في كومنز صور وملفات عن: تنظير القولون |