|
تضامنًا مع حق الشعب الفلسطيني |
مرض التهاب الحوض
| مرض التهاب الحوض | |
|---|---|
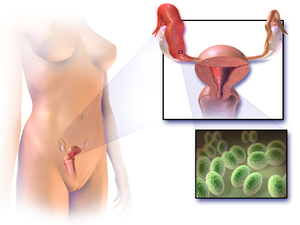
يُبين الرسم المواقع التي يُصيبها مرض التهاب الحوض في العادة
| |
| تعديل مصدري - تعديل |
مرض التهاب الحوض (بالإنجليزية pelvic inflammatory disease) هي تلك الالتهابات التي تشمل الرحم وقناتي فالوب (أو البوقين) والمبيضين والأنسجة المحيطة بها والغشاء البريتوني المبطن لها والحوض.[1][2] قد لا يُعاني المريض أيا من الأعراض في كثير من الأحيان.[3] أما في حالة وجود الأعراض والعلامات، فتتمثل في آلآم أسفل البطن وتَخْرِيْج مهبلي وحمى وعُسْرُ التَّبَوُّل وعسر الجماع ودورة شهرية غَيرُ مُنْتَظَمة.[3] في حالة عدم علاج مرض التهاب الحوض فقد يؤدي إلى مُضاعفات تُصيب المريض منها العقم والحمل المنتبذ وخط الألم الحوضي والسرطان.[2][4][5]
تكون أسبابها في المقام الأول، عدوى جرثومية، حالة عدوى أو التهاب بالأعضاء الداخلية للحوض مثل الجهاز الإنجابي للمرأة، وقد تتعدد الجراثيم المتسببة في نفس الإصابة.[6] تُعتبر كُل من النيسرية البنية والمتدثرة الحثرية من مُسببات العدوى الجرثومية المُسببة لمرض التهاب الحوض فهي تتواجد في 75-90% من الحالات، وتعد أنواع بكتيريا مُختلفة هي المُسببة للمرض في كثير من الأحيان. إن لم يتلقى العلاج كُل من المُصابين بداء المتدثرات والسيلان فإنهم قد يصابون بمرض التهاب الحوض بنسبة 10% في داء المتدثرات و40% في مرض السيلان.[2][7] هذا الالتهاب قد يتوضع في عضو ما مثل البوق أو البوقين فيؤدي إلى تجمع مصلي يتحول إلى قيحي وبالتالي قد ينتشر إلى المبيضين، فيحدث ما يسمى بالخراج البوقي المبيضي. العلاج يكون بالمضادات الحيوية القوية عن طريق الحقن أو عن طريق الفم. تتشابه عَوامِلُ الاِخْتِطار الخاصة بالمرض بتلك الخاصة بالأمراض المنقولة جنسيًا عامة وتشمل العدد الكبير من الشركاء الجنسيين وتعاطي المُخدرات. توجد احتمالية زيادة الخطر في حال تم غسل المهبل. يُعتمد على العلامات والأعراض التي تظهر على المريض لوضع التشخيص. فمن المُوصى به أن يُتدارسُ هذا المرض لدى جميع النساء في سن الإنجاب اللاتي لديهن ألم في أسفل البطن. يتم إجراء التشخيص النهائي لمرض التهاب الحوض من خلال إيجاد قَيح في قناة فالوب أثناء إجراء عملية الجِرَاحَةٌ بالمِنْظَار. قد تكون الموجات فوق الصوتية مُفيدة في تشخيص المرض.[2]
هُناك جهود تُبذل لتجنب مرض التهاب الحوض تشمل أولئك الذين لم يمارسوا الجنس أو وجود عدد قليل من الشركاء الجنسيين واستخدام الواقي الذكري.[8] يقل خطر الإصابة بمرض التهاب الحوض في حال إجراء فحص للنساء المُعرضات لخطر العدوى بداء المتدثرات وحصولهن على العلاج اللازم لذلك. ويجب على الشخص تلقي العلاج اللازم حتى لو لم يتم التأكد التام من الإصابة بالمرض.[9] كما يجب مُعالجة الشركاء الجنسيين للمرأة أيضًا لوجود احتمالية انتقال المرض لهم.[2][9] يُنصح باتباع علاج للمُصابين في حالة إظهارهم لأعراض خفيفة أو متوسطة، ويتمثل العلاج بإعطائهم حُقنة واحدة من المضاد الحيوي سيفترياكسون ودوكسيسايكلين لمُدة أسبوعين وربما مترونيدازول عن طريق الفم. في حالة عدم مُلاحظة تحسن المُصابين بالمرض بعد تلقيهم العلاج اللازم لمُدة ثلاثة أيام وكذلك في حالة وجود أمراض وَخيمة، ينبغي استخدام مُضادات حيوية داخِلَ الوَريد.[10]
في عام 2008، تم تسجيل 106 مليون حالة إصابة بالكلاميديا و106 مليون حالة إصابة بالسيلان.[7] على الرغم من ذلك، فإن عدد المصابين بمرض التهاب الحوض ليس واضحًا.[11] ومن المتوقع أن يؤثر على 1,5% من الفتيات في العالم سنويًا.[11] ففي الولايات المُتحدة الأمريكية، يُتوقع أن يؤثر مرض التهاب الحوض على مليون شخص سنويًا.[12] أدى لولب رحمي تحت اسم "Dalkon Shield" إلى زيادة نسبة الإصابة بمرض التهاب الحوض في سبعينيات القرن المُنصرم. لا تؤدي اللوالب المُستخدمة حاليًا إلى وقوع مثل هذا المُشكلة بعد مرور أول شهر.[2]
الأعراض والعلامات
في حالة وجود أعراض وعلامات، فتشمل الحمى ومَضَض في حركة عنق الرحم وألم في أسفل البطن وتَخْرِيْج جديد أو مُختلف وعسر الجمع ومَضَض في الرحم ومَضَض ملحقات الرحم ودورة شهرية غير مُنتظمة.[2][3][13][14]
وتشمل المُضاعفات الأخرى التهاب بطانة الرحم والتهاب البوق وخراج بوقي مبيضي والتهاب البريتون الحوضي والْتِهابُ حَوَائِطِِ الزَّائِدَة والتهاب حوائط الكبد.[15]
الأسباب
إن أسباب مرض التهاب الحوض هي جرثومية بالدرجة الأولى وقد تتعدد الجراثيم المسببة في الإصابة نفسها،[15] ومنها المكورات التي تسبب ما يسمى بالسيلان أو جراثيم الكلاميديا. وقد تكون الأسباب فطرية أو فيروسية أو طفيلية وقد تشترك معا. قد يكون السبب إصابة أحد الزوجين من خلال العلاقات الجنسية مع شخص مصاب أو بسبب انتشار التهاب من منطقة مجاورة (الانتقال من التهاب الزائدة الدودية) أو من التهاب بسبب وجود لولب داخل الرحم وانتقاله من التهاب الرحم [16][17] وما حوله إلى المناطق المجاورة أو بسبب عملية جراحية أجريت في منطقة مجاورة مثل عملية قيصرية، أو عملية تجريف لمخلفات حمل بعد الإسقاط الناقص أو في مرحلة النفاس حيث تقل مناعة الجسم ويسهل انتشار الالتهاب.[16]
وفي الحالات المُتقدمة تكون المرحلة الحادة قد تحولت إلى مُرحلة مُزمنة إذا لم تُعالج كما يجب. كما قد تؤدي إلى التصاقات في المنطقة منها التصاقات وانسدادات على مستوى البوقين (الأنابيب) مما يؤثر على الإنجاب مستقبلا ويؤهب إلى حدوث حمل خارج الرحم في حال الانسدادات الجزئية.[16]
يُساعد التركيب التشريحي للأجهزة والأنسجة الداخلية من الجهاز التناسلي للأنثى مسار مُناسب لمُسببات الأمراض لكي تصعد من المهبل إلى تجويف الحوض من خلال قمع البوق. يزيد احتمال خطورة الإصابة بمرض التهاب الحوض بسبب العلاقة المُرتبطة بين ميكروبيوم المهبلية والذي يحدث بشكل طبيعي وما بين التهاب المهبل البكتيري.[16]
تعتبر كُل من النيسرية البُنية والمندثرة الجترية الكائنات الأكثر شيوعًا. وتُعتبر الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية الاقل شيوعًا بين المُسببات للإصابة بالمرض. وتبلغُ نسبة الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية التي تم عزلها 50% لدى المرضى الذين تعافوا من الإصابة بالمتدثرات ومن النيسرية. وبالتالي، فيشكل وجود الكائنات اللاهوائية والكائنات اللاهوائية الاختيارية ما نسبتهُ الثُلثان لدى المُصابين بمرض التهاب الحوض.[16]
من بعض المُسببات للعدوى:[16]
1- البكتريا، مثل الكلاميديا والسيلان.
2- الممارسات الجنسية غير الآمنة، والتي تزيد من احتمالية الإصابة بـالأمراض المنتقلة جنسيًا.
3- بعض أنواع موانع الحمل.
4- قد تدخل البكتيريا كنتيجة من الولادة أو الإجهاض أو فحص عينة من بطانة الرحم.
5- قد يكون بسبب انتشار لالتهاب من منطقة قريبة مثل التهاب الزائدة الدودية.
6- قد يكون انتشار لعدوى عن طريق الدم من أعضاء أخرى في الجسم.
7- استعمال الدوش المهبلي قد يغير من توازن الكائنات الحية الموجودة بشكل طبيعي في المهبل وقد يجبر تلك الكائنات على الانتقال إلى الأعضاء الأعلى.
البكتيريات المُكْتَنَفة
-
متدثرة حثرية
-
العقديات المقيحة بتكبير 900×
-
مكورة عنقودية
-
نيسرية بنية مستزرعة في وسطين مختلفين
- متدثرة حثرية
- نيسرية بنية
- بريفوتيلا spp.
- عقدية مقيحة
- Prevotella bivia
- Prevotella disiens
- عصوانية.
- Peptostreptococcus asaccharolyticus
- هضمونية عقدية لاهوائية
- غاردنريلة مهبلية
- إشريكية قولونية
- عقدية قاطعة للدر
- عقدية
- مكورة عنقودية
- Atopobium vaginae
- راكدة.
- Dialister spp.
- Fusobacterium gonidiaformans
- Gemella spp.
- Leptotrichia spp.
- Mogibacterium spp.
- Porphyromonas spp.
- Propionibacterium acnes
- Sphingomonas spp.
- Veillonella spp.[16]
- مفطورة تناسلية[17]
- مفطورة بشرية
- مفطورات .[15]
التشخيص


سوف يُلاحظ عند فحص الحوض كُل من إيلاَم حَرَكَي عُنُقِيّ وإيلام في الرحم وإيلام في المُلْحَقَات.[6] ويُلاحظ كذلك وجود مُخاطِيٌّ قَيحِيّ في التهاب عنق الرحم وفي التهاب الإحليل. وقد يكون هُناك حاجة ضرورية لإجراء فحوصات إضافية في الحالات الشديدة للمرض، مثل تنظير البطن وممارسات اسْتِنْبات الفيروس وأَخْذُ عَيِّنَة بكتيريا داخِلَ البَطْن وخزعة.[15][18]
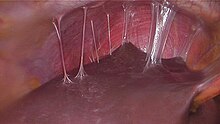
يُمكن بواسطة تنظير البطن مشاهدة التصاقات «أوتار-عازف الكمان» المُمَيِّزة في متلازمة فيتز-هيو-كيرتيس مع إمكانية وجود خُرَاجاتُ أُخرى.[18]
كما يمكن أن يُساعد تخطيط الصدى والتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي في تشخيص المريض.[18] ويُمكن أن تُساعد اختبارات تحليل الدم في اكتشاف وجود العدوى وهي:سرعة ترسب الدم ومستوى البروتين المتفاعل-C ومَسابيرُ الحمض النووي للمتدثرات والنيسرية البنية.[15][18]
وتُعتبر اختبارات الحمض النووي والمقايسة المناعية المرتبط بالإنزيم واختبارات الفلورية المُباشرة، اختبارات شديدة الحساسية، والتي لديها القُدرة على اكتشاف الممرضات الخاصة الموجودة. لا يُعتبر اختبار الأمصال مُفيدا بسبب وجود الكاثنات الحية الدقيقة عند الأفراد غير المُصابين لأنها يُمكن أن تخلط تفسير مستويات عيار الأجسام المُضادة، على الرغم من أنه عن طريق تحديد مُستويات الأجسام المُضادة نستطيع إلى معرفة ان كانت العدوى قديمة أو جديدة.[15]
وتشمل المعايير الحاسمة أدلة هيستوباثولوجية لالتهاب بطانة الرحم وامتلاء قناة فالوب أو إيجاد أشياء أُخرى بواسطة تنظير البطن. تُساعد صبغة غرام على اكتشاف الكائنات النادرة وغير النمطية أو حتى تلك الأكثر خُطورة.[19]
يُساعد تنظير البطن على تشخيص الأمراض الأُنْبوبِيّة، بقيمة تنبؤية إيجابية ما بين 60 إلى 90% للأشخاص المُفترض أن يكونوا مُصابين بمرض التهاب الحوض.[20]
ومن المُحتمل اكتشاف «عُقدة البوقي المبيضي» بواسطة تخطيط الصدى النسائي، والذي يتسم بوجود استسقاء وتوسع الهيكل الحوضي، ولكن من دون تشكيل خوارج.[21]
يتم التشخيص باجراء فحص للحوض ويأخذ عينات من افرازات المهبل وعنق الرحم ويتم ارسالها إلى المختبر لفحصها.وقد يستخدم الطبيب مسحآ بجهاز الموجات فوق الصوتية كالسونار الذي سيظهر أعضاء الحوض. وقد يشتبه في وجود التهاب الحوض إذا كانت آلام الرحم شديدة وحساسة خاصة أو عند نزول صديد من عنق الرحم.
التشخيص التفريقي

توجد العديد من الأسباب التي تؤدي إلى أعراض مُشابهة لتلك الخاصة بمرض التهاب الحوض، من هذه الأسباب التهاب الزائدة الدودية والحمل المنتبذ ونزيف أو تمزق تكيس المبيض ولَوْي المبيض والانتباذ البطاني الرحمي والالتهاب المعدي المعوي والتهاب الصفاق والتهاب المهبل البكتيري وغيرها.[2]
يُعتبر مرض التهاب الحوض أكثر عُرضة لحُدوث انتكاس في حال وجود تاريخ سابق للإصابة، اتصال جنسي في الآونة الأخيرة، حُدوث الحيض في الآونة الأخيرة أو وجود لولب رحمي، في حال أن كان يُعاني الشريك من مرض منقول جنسيًّا.[22]
ومن غير المُرجح الإصابة بمرض التهاب الحوض الحاد في حالة عدم حصول الجماع في الآونة الأخيرة أو إن لم يُستخدم اللولب الرحمي. يتم الحُصول على اختبار الحمل الحساس في الدم وذلك بهدف استبعاد إمكانية الإصابة بالحمل المنتبذ. ويتم التفريق بواسطة بَزْلُ الرَّدْبَةِ المُسْتَقيمِيَّةِ الرَّحِمِيَّة ما بين تدمي الصفاق (حمل مُنتبذ مُنْفَتِق أو تكيس المبيض) وبين الإنتان (التهاب البوق وخُرَاجٌ حَوْضِيّ مُنْفَتِق والزائدة المُنْفَتِقة.[23]
تُساعد الموجات الفوق الصوتية الحوضية والرحمية على تشخيص مرض التهاب الحوض. وقد تظهر الموجات الفوق الصوتية عادية وطبيعية في المراحل المُبكرة من المرض. مع مُرور الوقت، يُمكن ان تظهر بعض التغييرات غير المُحددة منها: الحوض خالي من السائِل وتغلظ بطانة الرحم وتَمَدُّد جَوفُ الرَّحِم عن طريق السائل أو الغاز. وتظهر حُدود الرحم والمبايض غير واضحة في بعض الحالات. يُرتبط الحجم الكبير للمبايض وزيادة أعداد الكيسة بظهور مرض التهاب الحوض.[23]
يُستعمل تنظير البطن في قليل من الحالات لأنه ليس مُتاحا بسهولة. وكذلك لأنه لا يُمكن أن تكتشف الالتهابات الرَقيقة في قناة فالوب وكذلك التهاب بطانة الرحم بواسطة تنظير البطن.[24]
لا يوجد اختبار واحد كافي من ناحية الحساسية والنوعية لتشخيص مرض التهاب الحوض. وقد أظهرت دراسة أمريكية بأن الإيلام الحَرَكَي العُنُقِيّ كمعيار سريري يزيد من حساسية معايير مراكز مكافحة الأمراض واتقائها التشخيصي من 83 إلى 95%.[25]
الوقاية
يوصى بإجراء الفحوص الدورية اللازمة للأمراض المنقولة جنسيًا بهدف الوقاية.[26] ويمكن الحد من الإصابة بمرض التهاب الحوض عن طريق إتباع الخطوات التالية:
- استخدام الواقي الذكري.[27]
- في حالة وجود أعراض مرض التهاب الحوض، يجب على المريض أن يطلب الإستشارة الطبية.[27]
- يحُد أستعمال حبوب وسائل تحديد النسل الهرمونية من احتمالية الإصابة بمرض التهاب الحوض، حيثُ يعود السبب إلى زيادة سماكة حَشْوَة مُخاطُ العُنُق وبالتالي منع صُعود المتعضيات المُسببة من الجهاز التناسلي السفلي.[27]
- يجب على المريض أن يطلب الإستشارة الطبية، في حالة وجود شريك جنسي مُصاب بمرض منقول جنسيًا أو إصابة الشخص نفسه.[27]
- الحصول على تاريخ الأمراض المنقولة الجنسية الخاصة بالشريك الجنسي للمريض في حالة وجوده، والعمل على علاجها.[27]
- تجنب الأعمال المؤدية إلى زيادة نشاط المهبل، وخاصةً الجماع وكذلك الإجهاض والإجهاض التلقائي أو بعض الإجراءات المُتعلقة بأمراض النساء، لضمان من غلق عنق الرحم.[27]
- زواج أحادي.[28]
- الامتناع عن الملذات.[27]
العلاج

العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة. وقد تحتاج الحالة إلى فتح بطن لتفريغ الخراج وأخذ عينة من القيح، والإفرازات للزرع وتحديد الجرثومة المُسببة وبالتالي علاجها بما يتناسب معها أما عملية فتح الأنابيب التي سدت بفعل الالتهاب هذا لا يتم إجرائها إلا بعد علاج الالتهاب الحاد أو البؤرة الحادة لالتهاب مزمن. وبعدها يمكن إجراء عملية غالبا مجهرية لفتح الأنابيب والتي تختلف طريقتها حسب مكان الانسداد، في النهاية الحرة القريبة من المبيضين أو في وسط الأنبوب أو عند مخرجه من الرحم. ويتم علاج العدوى بالمضادات الحيوية (في صورة أقراص غالبا)، ويظهر تحسن في العادة بعد مُرور ثلاثة أيام من العلاج، إن لم يظهر أي تحسن بعد هذه الفترة، يستحسن على المريض أن يستشير الطبيب. في حالات العدوى الشديدة قد تكون الجراحة ضرورية لإزالة النسيج الندبي. ويجب فحص الشريك أيضا حتى لو لم يكن يعاني من أية أعراض، كما يجب عدم الاتصال الجنسي حتى يتم الشفاء التام.[9]
العلاج يكون بالمضادات الحيوية القوية، عن طريق الحقن أو عن طريق الفم حسب شدة الإصابة.[29][30][31] ومن هذه النُظُم العلاجية النَمُوذَجِيّة المُتبعة للعلاج، سيفوكسيتين أو سيفوتيتان بالإضافة إلى دوكسيسايكلين وكليندامايسين وجنتاميسين. وهناك نُظُام علاجي نَمُوذَجِيّ بديل عن طريق الحقن بواسطة أمبيسيلين/سولباكتام بالإضافة إلى دوكسيسايكلين.[22] ويُمكن الانتقال من العلاج عن طريق الحقن إلى العلاج عن طريق الفم، في حال وجود تحسن سريري في غضون 24-48 ساعة وذلك وفقًا لقرارات الأدلة السريرية التجرييبية.[24]
توقعات سير المرض
من المُمكن أن تكون آثار العدوى دائمة حتى وإن تم الشفاء بشكل تام من مرض التهاب الحوض. ولهذا السبب يُعتبر الكشف المُبكر عن الإصابة بالمرض ضرورية. يُعتبر العلاج مُهم جدًا لتجنب الأضرار التي قد تلحق بالجهاز التناسلي. في حالة تكوين نَسيجٌ نَدْبِيّ بسبب المرض قد يؤدي إلى انسداد الأنابيب مؤديًا إلى زيادة احتمالية عدم القدرة على الحمل أو الإصابة بألم بالبطن لفترة طويلة الامد.[32] تزيد احتمالية الإصابة بمرض التهاب الحوض في فترة ما بعد الولادة (النفاس) والإجهاض والإجهاض التلقائي.[22]
المُضاعفات
يُسبب مرض التهاب الحوض ندبات في الجهاز التناسلي، والتي تؤدي بدورها إلى حدوث العديد من المُضاعفات الخطيرة لاحقًا، منها: ألم الحوض المُزمن والعقم والحمل المنتبذ (يُعتبر السبب الرئيسي المؤدي للوفاة المُتعلقة بالحمل لدى الإناث البالغات) وكذلك مُضاعفات أخرى لها علاقة بالحمل. في بعض الأحيان، يُمكن أن تنتشر العدوى وتصل إلى الغشاء المصلي البطني والتي تؤدي بدورها إلى حُدوث التهاب وتكوين ندبات على السطح الخارجي للكبد (يُعرف ب"متلازمة فيتز-هيو-كيرتيس").[33]
الوَبائِيَّات
في عام 2008، سُجلت 106 مليون حالة إصابة بالكلاميديا و106 مليون حالة إصابة بالسيلان.[7] على الرغم من ذلك، فإن عدد الإصابة بمرض التهاب الحوض ليس واضحًا.[11] ومن المتوقع أن يؤثر على 1,5% من الفتيات في العالم سنويًا.[11] ففي الولايات المُتحدة الأمريكية، يُتوقع أن يؤثر مرض التهاب الحوض على مليون شخص سنويًا.[12] تتواجد النسب الأعلى من المُصابين عند المُراهقين والأمهات للمرة الأولى. يؤدي مرض التهاب الحوض إلى أصابة 100000 إمراة بالعقم سنويًا.[32][34]
انظر أيضًا
مصادر
- ^ Campion، Edward W.؛ Brunham، Robert C.؛ Gottlieb، Sami L.؛ Paavonen، Jorma (21 مايو 2015). "Pelvic Inflammatory Disease". New England Journal of Medicine. ج. 372 ع. 21: 2039–2048. DOI:10.1056/NEJMra1411426. PMID:25992748.
- ^ أ ب ت ث ج ح خ د Mitchell، C؛ Prabhu، M (ديسمبر 2013). "Pelvic inflammatory disease: current concepts in pathogenesis, diagnosis and treatment". Infectious disease clinics of North America. ج. 27 ع. 4: 793–809. DOI:10.1016/j.idc.2013.08.004. PMID:24275271.
- ^ أ ب ت "Pelvic Inflammatory Disease (PID) Clinical Manifestations and Sequelae". cdc.gov. أكتوبر 2014. مؤرشف من الأصل في 2017-09-11. اطلع عليه بتاريخ 2015-02-21.
- ^ Chang، A. H.؛ Parsonnet، J. (2010). "Role of Bacteria in Oncogenesis". Clinical Microbiology Reviews. ج. 23 ع. 4: 837–857. DOI:10.1128/CMR.00012-10. ISSN:0893-8512. PMC:2952975. PMID:20930075.
- ^ Chan، Philip J.؛ Seraj، Ibrahim M.؛ Kalugdan، Theresa H.؛ King، Alan (1996). "Prevalence of Mycoplasma Conserved DNA in Malignant Ovarian Cancer Detected Using Sensitive PCR–ELISA". Gynecologic Oncology. ج. 63 ع. 2: 258–260. DOI:10.1006/gyno.1996.0316. ISSN:0090-8258. PMID:8910637.
- ^ أ ب Brunham RC، Gottlieb SL، Paavonen J (2015). "Pelvic inflammatory disease". The New England Journal of Medicine. ج. 372 ع. 21: 2039–48. DOI:10.1056/NEJMra1411426. PMID:25992748.
- ^ أ ب ت World Health Organization (2012). "Global incidence and prevalence of selected curable sexually transmitted infections - 2008" (PDF). who.int. ص. 2, 19. مؤرشف من الأصل في 2017-08-09. اطلع عليه بتاريخ 2015-02-22.
- ^ "Pelvic Inflammatory Disease (PID) Patient Counseling and Education". Centers for Disease Control. أكتوبر 2014. مؤرشف من الأصل في 2017-09-11. اطلع عليه بتاريخ 2015-02-21.
- ^ أ ب ت "Pelvic Inflammatory Disease (PID) Partner Management and Public Health Measures". Centers for Disease Control. أكتوبر 2014. مؤرشف من الأصل في 2017-09-11. اطلع عليه بتاريخ 2015-02-21.
- ^ "2010 STD Treatment Guidelines Pelvic Inflammatory Disease". Centers for Disease Control. 15 أغسطس 2014. مؤرشف من الأصل في 2018-09-02. اطلع عليه بتاريخ 2015-02-22.
- ^ أ ب ت ث Eschenbach، D (2008). "Acute Pelvic Inflammatory Disease". Glob. libr. women's med. DOI:10.3843/GLOWM.10029. ISSN:1756-2228.
- ^ أ ب "Self-Study STD Modules for Clinicians - Pelvic Inflammatory Disease (PID) Next Centers for Disease Control and Prevention Your Online Source for Credible Health Information CDC Home Footer Separator Rectangle Epidemiology". Centers for Disease Control. أكتوبر 2014. مؤرشف من الأصل في 2017-09-11. اطلع عليه بتاريخ 2015-02-21.
- ^ Kumar، Ritu؛ Bronze، Michael Stuart (2015). "Pelvic Inflammatory Disease Empiric Therapy". Medscape. مؤرشف من الأصل في 2019-05-08. اطلع عليه بتاريخ 2015-03-30.
- ^ Zakher، Bernadette؛ Cantor MD، Amy G.؛ Daeges، Monica؛ Nelson MD، Heidi (16 ديسمبر 2014). "Review: Screening for Gonorrhea and Chlamydia: A Systematic Review for the U.S. Prevententive Services Task Force". Annals of Internal Medicine. ج. 161 ع. 12: 884–894. DOI:10.7326/M14-1022.
- ^ أ ب ت ث ج ح Ljubin-Sternak، Suncanica؛ Mestrovic، Tomislav (2014). "Review: Clamydia trachonmatis and Genital Mycoplasmias: Pathogens with an Impact on Human Reproductive Health". Journal of Pathogens. ج. 2014 ع. 183167. DOI:10.1155/2014/183167. PMC:4295611. PMID:25614838.
- ^ أ ب ت ث ج ح خ Sharma H، Tal R، Clark NA، Segars JH (2014). "Microbiota and pelvic inflammatory disease". Seminars in Reproductive Medicine. ج. 32 ع. 1: 43–9. DOI:10.1055/s-0033-1361822. PMC:4148456. PMID:24390920.
- ^ أ ب Lis، R.؛ Rowhani-Rahbar، A.؛ Manhart، L. E. (2015). "Mycoplasma genitalium Infection and Female Reproductive Tract Disease: A Meta-Analysis". Clinical Infectious Diseases. ج. 61: 418–26. DOI:10.1093/cid/civ312. ISSN:1058-4838. PMID:25900174.
- ^ أ ب ت ث Moore MD، Suzanne (27 مارس 2014). Rivlin MD، Michel (المحرر). "Pelvic Inflammatory Disease". Medscape, Drugs and Diseases, Background. Medscape. مؤرشف من الأصل في 2019-04-08. اطلع عليه بتاريخ 2015-03-31.
- ^ Andreoli، Thomas E.؛ Cecil، Russell L. (2001). Cecil Essentials Of Medicine (ط. 5th). Philadelphia: W. B. Saunders. ISBN:9780721681795.
- ^ DeCherney، Alan H.؛ Nathan، Lauren (2003). Current Obstetric & Gynecologic Diagnosis & Treatment. New York: Lange Medical Books/McGraw-Hill. ISBN:9780838514016.
- ^ Wasco، Emily؛ Lieberman، Gillian (17 أكتوبر 2003). "Tuboovarian complex" (PDF). Beth Israel Deaconess Medical Center. مؤرشف من الأصل (PDF) في 2016-04-18. اطلع عليه بتاريخ 2015-07-14.
- ^ أ ب ت "Pelvic Inflammatory Disease". CDC Fact Sheet. 4 مايو 2015. مؤرشف من الأصل في 2019-05-08. اطلع عليه بتاريخ 2015-07-15.
- ^ أ ب Hoffman، Barbara (2012). Williams gynecology (ط. 2nd). New York: McGraw-Hill Medical. ص. 42. ISBN:9780071716727.
- ^ أ ب "Pelvic Inflammatory Disease, 2010 STD Treatment Guidelines". CDC. 28 يناير 2011. مؤرشف من الأصل في 2018-09-02. اطلع عليه بتاريخ 2015-07-14.
- ^ Blenning، CE؛ Muench، J؛ Judkins، DZ؛ Roberts، KT (2007). "Clinical inquiries. Which tests are most useful for diagnosing PID?". J Fam Pract. ج. 56 ع. 3: 216–20. PMID:17343812.
- ^ Smith، KJ؛ Cook، RL؛ Roberts، MS (2007). "Time from sexually transmitted infection acquisition to pelvic inflammatory disease development: influence on the cost-effectiveness of different screening intervals". Value Health. ج. 10 ع. 5: 358–66. DOI:10.1111/j.1524-4733.2007.00189.x. PMID:17888100.
- ^ أ ب ت ث ج ح خ "Prevention - STD Information from CDC". Center For Disease Control. 5 يونيو 2015. مؤرشف من الأصل في 2019-04-05. اطلع عليه بتاريخ 2015-02-21.
- ^ Reichard، Ulrich H. (2003). "Monogamy: past and present". في Reichard، Ulrich H.؛ Boesch، Christophe (المحررون). Monogamy: Mating Strategies and Partnerships in Birds, Humans and Other Mammals. Cambridge University Press. ص. 3–25. ISBN:978-0-521-52577-0. مؤرشف من الأصل في 2019-12-17.
- ^ Ness، RB؛ Hillier، SL؛ Kip، KE (2004). "Bacterial vaginosis and risk of pelvic inflammatory disease". Obstet Gynecol. ج. 4 ع. =Supp 3: S111–22.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: علامات ترقيم زائدة (link) - ^ Smith، KJ؛ Ness، RB؛ Wiesenfeld، HC (2007). "Cost-effectiveness of alternative outpatient pelvic inflammatory disease treatment strategies". Sex Transm Dis. ج. 34: 960–6.
- ^ Walker، CK؛ Wiesenfeld، HC (2007). "Antibiotic therapy for acute pelvic inflammatory disease: the 2006 Centers for Disease Control and Prevention sexually transmitted diseases treatment guidelines". Clin. Infect. Dis. ج. 44 ع. Suppl 3: S111–22. DOI:10.1086/511424. PMID:17342664.
- ^ أ ب "Pelvic Inflammatory Disease". Center For Disease Control. 4 مايو 2015. مؤرشف من الأصل في 2019-05-08. اطلع عليه بتاريخ 2015-07-14.
- ^ "Pelvic Inflammatory Disease". MedScape. 27 مارس 2014. مؤرشف من الأصل في 2019-04-08. اطلع عليه بتاريخ 2015-03-10.
- ^ Sutton، MY؛ Sternberg، M؛ Zaidi، A؛ t Louis، ME؛ Markowitz، LE (ديسمبر 2005). "Trends in pelvic inflammatory disease hospital discharges and ambulatory visits, United States, 1985–2001". Sex Transm Dis. ج. 32 ع. 12: 778–84. DOI:10.1097/01.olq.0000175375.60973.cb. PMID:16314776. مؤرشف من الأصل في 2020-01-11.
وصلات خارجية
| في كومنز صور وملفات عن: مرض التهاب الحوض |




