|
تضامنًا مع حق الشعب الفلسطيني |
زراعة الرئة
| زراعة الرئة | |
|---|---|
| Lung transplantation | |
رسم توضيحي يظهر عملية زراعة الرئة. في الرسم A، المجرى التنفسي والأوعية الدموية بين رئة المتلقي اليمنى المريضة والقلب تكون مقطوعة. الصورة المُدْرَجة تظهر موقع الرئتين والقلب في الجسم. في الرسم B، رئة متبرع سليم صحيا مخيطة بالغرز مع الأوعية الدموية والمجرى التنفسي للمتلقي.
| |
| تعديل مصدري - تعديل |
زراعة الرئة أو زرع الرئة هو إجراء جراحي يتم فيه استبدال رئة المريض جزئيا أو كليا برئه يتم الحصول عليها من المتبرعين. في حين أن عمليات زرع الرئة ترتبط بمخاطر مؤكدة، فإنها أيضاً يمكن أن تزيد من متوسط العمر المتوقع وتحسن نوعية الحياة للمرضى في المرحلة النهائية من أمراض الرئة.
الشروط المؤهلة
زرع الرئة هو الإجراء العلاجي الذي يمثل الملاذ الأخير للمرضى في المرحلة النهائية من أمراض الرئة الذين استنفدوا كل العلاجات الأخرى المتاحة دون تحسن. هناك مجموعة متنوعة من الشروط قد تجعل هذه الجراحة لازمة. اعتبارا من عام 2005، الأسباب الأكثر شيوعا لزرع الرئة في الولايات المتحدة هي ما يلي:[1]
- 27 ٪ مرض الانسداد الرئوي المزمن (COPD)، بما في ذلك انتفاخ الرئة؛
- 16 ٪ التليف الرئوي مجهول السبب؛
- تليف كيسي 14 ٪ التليف الكيسي؛
- 12 ٪ ارتفاع ضغط الدم الرئوي مجهول السبب (كان يعرف سابقا باسم «الأولي»)
- 5 ٪ نقص ألفا 1 أنتيتريبسين (alpha-1 antitrypsin)؛
- 2 ٪ استبدال رئتين مزروعتين سابقا وفشلت في العمل؛
- 24 ٪ أسباب أخرى، بما في ذلك توسع القصبات. وساركويد.
موانع إجراء الجراحة
و على الرغم من شدة خطورة حالة الجهاز التنفسي للمريض، فإن حالات معينة موجودة قبلا قد تجعل الشخص مرشح مستبعد لزرع الرئة. وتشمل هذه الحالات:[2]
- وجود مرض مزمن متزامن مع مرض الجهاز التنفسي (مثل قصور القلب الاحتقاني، وأمراض الكلى، ومرض بالكبد)؛
- الإصابات الحالية، بما في ذلك فيروس نقص المناعة المكتسبه (الايدز) والاتهاب الكبدي، وعلى الرغم من ذلك في كثير من الأحيان مرضى الالتهاب الكبدي سي يجري لهم زرع وأيضاً يستخدموا كمتبرعين إذا كان المستقبل أيضاً مريض بالتهاب الكبد الوبائي سي.
- سرطان حالي أو منذ فترة قريبه؛
- الاستخدام الحالي للكحول والتبغ، أو المخدرات؛
- العمر؛
- الحالات النفسية؛
- تجارب سابقه من عدم الامتثال للتعليمات الطبية.
التاريخ
تاريخ زراعة الأعضاء زراعة الأعضاء بدأ زراعة الأعضاء بعدة محاولات باءت بالفشل بسبب رفض الجسم للعضو المزروع. التجارب على الحيوانات التي أجريت بواسطة الرواد المتعددين، بما في ذلك فلاديمير ديميكوف ودومينيك متراس، خلال 1940s و1950s، أظهرت أن الإجراء كان ممكنا من الناحية التقنية. جيمس هاردي في جامعة ميسيسيبي قام بأول عملية زرع رئة للإنسان في عام 1963.[3] بعد زرع الرئة اليسرى، عاش المريض لمدة 18 يوما. من 1963-1978، فشلت محاولات متعددة لزرع الرئة بسبب رفض الجسم ومشاكل بسبب توصيل الشعب الهوائية. وفقط بعد اختراع جهاز القلب والرئة، بالإضافة إلى تطوير عقار تثبيط المناعة مثل السيكلوسبورين، أمكن زرع الأعضاء مثل الرئتين مع وجود فرصة معقولة لشفاء المريض.
أول جراحة زرع ناجحه تشمل الرئتين كانت لزرع قلب ورئتين، قام بها الدكتور بروس ريتز من جامعة ستانفورد على امرأة كانت تعاني من ارتفاع ضغط الدم الرئوي مجهول السبب.[4]
- 1983 : نجاح أول عملية زرع رئة واحدة (توم هول) بواسطة جويل كوبر (تورونتو) [5]
- 1986 : أول عملية ناجحة لزرع الرئتين (آن هاريسون) بواسطة جويل كوبر (تورونتو) [6]
- 1988 : أول عملية ناجحة لزرع الرئتين في علاج التليف الكيسي بواسطة كوبر جويل (تورونتو)
متطلبات الزرع
متطلبات الشخص المرشح كمتبرع
هناك متطلبات معينة للمتبرع بالرئة، حسب لاحتياجات المتلقي المحتملة. في حالة المتبرعين الأحياء، أيضا يؤخذ في الاعتبار كيف ستؤثر العملية الجراحية على المتبرع نفسه.[2]
- يتمتع بصحه جيده؛
- توافق الحجم، الرئة المزروعه أو الرئتين يجب أن تكون كبيرة بما يكفي لتوفير الأوكسجين بصورة كافية للمريض، ولكن صغيرة بما يكفي لتناسب حجم تجويف صدر المتلقي؛
- العمر؛
- فصيلة الدم.
متطلبات المتلقيين المحتملين
في حين أن لكل مركز زرع الحرية في وضع معاييره الخاصة للمرشحين للزرع، هناك متطلبات معينة عامه متفق عليها:[2]
- مريض في مرحلة نهائية لمرض بالرئة؛
- استنفد العلاجات الأخرى المتاحة دون جدوى؛
- لا يعاني من حالات مرضية مزمنة أخرى (مثل القلب والكلى والكبد)؛
- لا يوجد إصابات أو عدوى حالية أو سرطان منذ فترة قريبه. هناك بعض الحالات حيث وجود العدوى مسبقا لا مفر منه، كما هو الحال مع العديد من المرضى الذين يعانون من التليف الكيسي. في مثل هذه الحالات، مراكز الزرع يكون لها السلطة التقديرية الخاصة في قبول أو رفض المرضى الذين يعانون من التهابات حالية ب' (B.cepacia). أو (MRSA
- ليس مصاب بفيروس نقص المناعة المكتسبه أو الالتهاب الكبدي؛
- غير مدخن ولا يتناول الكحول أو المخدرات؛
- وزنه ضمن النطاق المقبول (نقص التغذية أو السمنة على حد سواء ترتبط مع زيادة معدل الوفيات)؛
- العمر (واحد مقابل ضعف tx)؛
- الحالة النفسية مقبوله؛
- لديه نظام دعم اجتماعي؛
- قادرة ماليا على دفع النفقات، (في الأماكن التي يتم فيها الدفع مقابل الرعاية الطبية مباشرة من المريض)
- قادرة على الامتثال لنظام ما بعد الزرع. زرع الرئة عملية كبيرة، وبعد عملية الزرع، يجب على المريض أن يكون على استعداد لتطبيق نظام للأدوية يمتد مدى الحياة، فضلا عن الرعاية الطبية المستمرة.
الفحوصات الطبية للمرشحين المحتملين للزرع
المرضى المرشحين لوضعهم في قائمة زرع الأعضاء يتعين عليهم الخضوع لسلسلة طويله من الفحوصات الطبية لتقييم الحالة الصحية العامة ومدى ملاءمتها لجراحة زرع الأعضاء.[7]
- فئات الدم فصيلة الدم: فصيلة دم المتلقي يجب أن تتوافق مع فصيلة دم المتبرع مستضد وذلك لوجود أجسام مضاده معينه على رئتين المتبرع. عدم تطابق فصيلة الدم يمكن ان يؤدي إلى رد فعل قوي من قبل جهاز المناعة، وبالتالي رفض الجسم للأعضاء المزروعة؛
- نوع الأنسجة: نموذجيا، يجب أن تتوافق أنسجة الرئة بأكبر قدر ممكن بين المتبرع والمتلقي، ولكن الرغبة في إيجاد متبرع يتوافق بدرجه عاليه مع المتلقي يجب أن تتوازن مع حاجة المريض الفورية للزرع؛
- أشعة سينية على الصدر—أماميه خلفيه وجانبيه، للتحقق من حجم الرئتين وتجويف الصدر.
- اختبارات وظائف الرئة؛
- الاشعة المقطعية (عالية الدقة على الصدر والبطن)؛
- فحص كثافة العظام؛
- (MUGA) (مسح تدفق الدم في القلب)؛
- اختبار القلب بمجهود (مسح دوبيوتامين Dobutamine / الثاليوم)؛
- فحص نسبة التهوية إلى الإرواء (V/Q)؛
- رسم القلب الكهربائي؛
- قسطرة القلب؛
- مخطط صدى القلب.
نظام توزيع الرئة
قبل عام 2005، كانت رئتين المتبرع داخل الولايات المتحدة توزع بواسطة الشبكة المتحدة لمشاركة الأعضاء على أساس من يأتي أولا، يتلقى الخدمة أولا حسب ترتيب المرضى في قائمة الزرع. تم استبدال هذا بالنظام الحالي، المستفيدين المحتملين من الرئة في سن 12 وما فوق يتم تقييمهم على أساس (درجة تخصيص الرئة) أو (LAS)، والتي تأخذ في الاعتبار مختلف الإجراءات لصحة المريض. النظام الجديد يخصص الرئتين المتبرع بهما وفقا للحاجة الفورية بدلا من مدة وجود المريض على قائمة زراعة. المرضى دون سن ال 12 لا تزال تعطى لهم الأولوية بناء على مدة وجوده على قائمة الانتظار للزرع. أسبقية الوجود على القائمة هو أيضا العامل الحاسم بين المرضى الذين لديهم نفس درجة تخصيص الرئة
المرضى الذين يتم قبولهم كمرشحين محتملين جيدين للزرع يجب أن يحملوا معهم جهاز النداء في جميع الأوقات حتى إذا أصبح عضو متوفر. ويجب على هؤلاء المرضى أن يكونوا مستعدين للانتقال إلى مركز الزرع في أي لحظة. ويمكن تشجيع مثل هؤلاء المرضى على الحد من تنقلهم ضمن منطقة جغرافية معينة من أجل تسهيل الإنقال السريع إلى مركز زراعة الأعضاء.
أنواع زرع الرئة
زرع فص
زرع فص هو عملية جراحية يتم فيها ازالة جزء من رئة المتبرع الحي واستخدامها لتحل محل جزء من رئة المتلقي المريضة. هذا الإجراء عادة ما يشمل التبرع بفصوص من شخصين مختلفين، وبالتالي استبدال رئة واحدة في المتلقي. المتبرعين الذين تم فحصهم بشكل صحيح يجب أن يكونوا قادرين على الحفاظ على نوعية حياة طبيعية على الرغم من الانخفاض في حجم الرئة.
زرع رئه واحد
يمكن مساعدة الكثير من المرضى عن طريق زرع رئة واحدة سليمه. الرئة المتبرع بها تأتي عادة من إحدى المتبرعين الذين أعلن عن وفاته اكلينيكيا (وفاة جذع المخ).
زرع الرئتين
بعض المرضى قد يحتاج إلى استبدال كلا الرئتين. هذا هو الحال خاصة في الأشخاص الذين يعانون من التليف الكيسي، وذلك بسبب المستعمرات البكتيريه التي عادة تكون موجوده في رئتين المرضى، إذا تم زرع رئة واحدة فقط، البكتيريا الموجودة في الرئة الأصلية يمكن أن تصيب الرئة المزروعة حديثا.
زرع القلب والرئة
بعض مرضى الجهاز التنفسي قد يعانوا أيضا من بعض أمراض القلب الخطيرة التي في حد ذاتها تستلزم عملية زرع قلب. ويمكن علاج هؤلاء المرضى عن طريق عملية جراحية يتم فيها في استبدال كلا من الرئتين والقلب بأعضاء من متبرع واحد أو عدة متبرعين.
وثمة مثال معين على ذلك أطلق عليه في وسائل الإعلام «زرع الدومينو». أنجز لأول مره في عام 1987، هذا النوع من الزرع نموذجيا يشمل على زرع القلب والرئتين في المتلقي أ، الذي تم زرع قلبه السليم في المتلقي ب [8]
العملية الجراحيه
في حين ان التفاصيل الدقيقة للعملية الجراحية سوف تعتمد على نوع الزرع، هناك العديد من الخطوات المشتركة بين جميع هذه الإجراءات. قبل العمل على المتلقي، يقوم جراح الزرع يتفقد رئة المتبرع للبحث عن اضرار أو علامات مرض. إذا تمت الموافقة على الرئة أو الرئتين، يتم توصيل المتلقي إلى وصله وريديه وأجهزة المتابعة المختلفة، بما في ذلك جهاز قياس تأكسج الدم (pulse oximetry) ويعطى للمريض تخدير كلي، ويقوم جهاز بالتنفس له أو لها.[9]
يستغرق الامر نحو ساعة واحدة لإعداد المريض قبل الجراحة. زرع رئة واحدة يستغرق حوالي 4-8 ساعات، في حين أن عملية زرع الرئتين تستغرق حوالي 6-12 ساعة. إجراء جراحة صدر سابقه للمريض قد يعقد العملية ويتطلب وقتا إضافيا.[9]
زرع فص
زرع رئه واحد
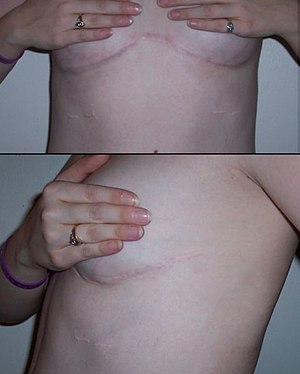
في عمليات زرع الرئة الواحدة، يتم اختيار الرئة ذات الوظيفة الأسوأ للاستبدال. إذا تساوت الرئتين من حيث الوظيفة، يفضل عادة إزالة الرئة اليمنى لتجنب الحاجة إلى العمل حول القلب، كما يحدث في حالة استئصال الرئة اليسرى.[2]
في حالة زرع رئة واحده تبدأ العملية بعد فحص رئة المتبرع، واتخاذ قرار بقبول رئة المتبرع للمريض. يتم عادة إجراء شق من تحت الكتف حول الصدر، وينتهي بالقرب من عظمة القص. هناك أسلوب بديل يشمل على إجراء شق تحت عظام الصدر.[1] في حالة زرع رئة واحده تنخمص الرئة، ويتم ربط الأوعية الدموية الموصله بالرئة، وإزالة الرئة من الشعب الهوائية. يتم وضع رئة المتبرع، واعادة توصيل الأوعية الدموية، واعادة انتفاخ الرئة. للتأكد من أن الرئة جيده ولأزالة أي دم ومخاط متبقي في الرئة الجديدة يتم عمل منظار للشعب الهوائية. عندما يكون الجراحين راضين عن أداء الرئة يتم قفل شق الصدر.
الرئتين
يمكن تنفيذ عملية زرع الرئتين، والمعروفة أيضا باسم عملية الزرع الثنائية، إما بشكل تسلسلي، أو في وقت واحد (كتله واحده). طريقة الزرع التسلسلي أكثر شيوعا من طريقة كتلة واحدة.[2] وهذه في الواقع مثل إجراء عمليتين زراعة فص منفصلتين.
تبدأ عملية الزرع بعد فحص رئتين المتبرع واتخاذ قرار الزرع. ثم يتم إجراء شق من تحت إبط المريض، حول الصدر إلى عظمة القص، ومن ثم تعود باتجاه الإبط أخرى، وهو ما يعرف بشق المحارة. في حالة عملية زرع رئة تسلسلي، يتم تخميص الرئة ذات الوظائف الأسوأ، وربط الأوعية الدموية، وقطع الشعب الهوائية الموصله بها. ثم يتم وضع الرئة الجديدة وتثبيتها في الأوعية الدموية. للتأكد من أن الرئة جيده قبل زرع الأخرى يتم عمل منظار للقصبات الهوائية. عندما يكون الجراحون راضين عن أداء الرئة الجديدة، تبدأ العملية على الرئة الثانية. في 10 ٪ إلى 20 ٪ من عمليات زرع الرئتين يتم توصيل المريض إلى جهاز القلب والرئة الذي يضخ الدم للجسم ويمده بالاوكسجين النقي.[1]
الرعاية اللاحقة للعمليه الجراحيه
بعد الجراحة مباشرة، يتم وضع المريض في وحدة العناية المركزة للمتابعه، عادة لمدة بضعة أيام. يتم وضع المريض على جهاز التنفس الصناعي للمساعدة في التنفس. ويتم تقديم الاحتياجات الغذائية عن طريق التغذية الوريدية، وإن كان في بعض الحالات يكون أنبوب أنفي معدي كافي للتغذية. يتم وضع انبوب في الصدر لإزالة السوائل الزائدة. ولأن المريض لا يتحرك من السرير، يتم استخدام قسطرة بولية. وصله وريديه في العنق والذراع تستخدم للمتابعه وإعطاء الأدوية.[9] بعد بضعة أيام مع عدم حدوث أية مضاعفات، قد يتم نقل المريض إلى قسم المرضى الداخليين العام حتى يتحسن أكثر. متوسط مدة البقاء في المستشفى بعد عملية زرع الرئة عموما 1-3 أسابيع، لكن حدوث مضاعفات قد يتطلب البقاء لفترة أطول.[9] بعد هذه المرحلة، عادة يجب على المرضى حضور تدريبات رياضية لإعادة التأهيل ما يقرب من 3 أشهر لاستعادة لياقته. التدريب بالأوزان الخفيفة، ممارسة الدراجة، وتمارين امتداد العضلات وأشياء أكثر كلها جزء من برنامج إعادة التأهيل.
قد يكون هناك عدد من الآثار الجانبية التالية للجراحة. لأنه يتم قطع أعصاب معينه مغذيه للرئتين جهاز عصبي أثناء العملية، فان المتلقي لا يستطيع أن يشعر بالحاجة إلى السعال أو عندما تصبح رئته الجديدة محتقنه. وبالتالي يجب عليه أن يبذل مجهود واعي ليأخذ نفسا عميقا ويسعل لإخراج الإفرازات من الرئتين.[10] معدل ضربات القلب يستجيب بسرعة أقل للمجهود بسبب قطع العصب الحائر الذي عادة يساعد في تنظيم ذلك.[11] وقد يلاحظ أيضا تغييرا في الصوت بسبب احتمال حدوث تلف في الأعصاب التي تنسق حركة الأحبال الصوتية. [32]
متفرقات
المرضى الذين تجرى لهم عملية زرع يمنعوا من القيادة لمدة 3 أشهر الأولى ريثما يتم تقييم قدرة المرضى على القيادة، وعادة ما يتم هذا التقييم بواسطة المعالج الوظيفي. البصر، والقدرة المادية على القيام بأعمال بسيطة مثل التحقق من النقاط السوداء، وارتداء حزام الامان بسلام من دون أن يتأثر الجرح وتناسق حركة العين واليد كلها يتم تقييمها.
النظافة تصبح أكثر أهمية في كل يوم بسبب العقاقير المثبطه للمناعة التي يجب تناولها كل يوم لمنع رفض الأعضاء. عدم وجود جهاز مناعة قوي يجعل متلقي الزرع عرضة للعدوى. يجب توخي الحذر في إعداد الطعام والنظافة لأنه يكون أكثر عرضه لأتهاب المعدة والأمعاء.
المخاطر
كما هو الحال مع أي عملية جراحية، هناك مخاطر النزيف والعدوى. الرئة المزروعه حديثا نفسها قد لا تستطيع العمل بشكل صحيح. بسبب تعرض جزء كبير من جسم المريض للهواء الخارجي، إنتان هناك احتمال حدوث عدوى وتكون صديد، ونظرا لذلك تعطى المضادات الحيوية في محاولة لمنع ذلك. المضاعفات الأخرى تشمل اضطراب الخلايا الليمفاوية بعد الزرع، شكل من أشكال الأورام اللمفاوية بسبب مثبطات المناعة، والتهاب المعدة والأمعاء وتقرحات المعدة والمريء.
رفض الجسم للأعضاء المزروعه هو أكثر ما يشغل الاهتمام، سواء مباشرة بعد الجراحة وطوال حياة المريض. لأن الرئة المزروعه أو الرئتين تأتي من شخص آخر، سيقوم الجهاز المناعي للمتلقي «برؤيتها» أنها جسم غريب، ويحاول مقاومتها. رفض الزرع هو حالة خطيرة ويجب أن يتم التعامل معها في أسرع وقت ممكن.
علامات الرفض :[1]
- حمى ؛
- أعراض تشبه الإنفلونزا، بما في ذلك ارتعاش، والدوار والغثيان، والشعور العام بالمرض وتعرق ليلي ؛
- زيادة صعوبة التنفس ؛
- تدهور نتائج اختبارات الوظائف الرئويه ؛
- زيادة ألم الصدر أو ألم عند اللمس ؛
- زيادة أو نقص في وزن الجسم أكثر من 2 كجم في فترة 24 ساعه.
من أجل منع رفض زرع الرئة الجديدة الرئتين والأضرار اللاحقة مع أو، ويجب أن يأخذ المرضى نظام من أدويه مثبطه للمناعة. وعادة ما يكون على المرضى أخذ مجموعة من هذه الأدوية من أجل مكافحة خطر الرفض. ويلتزم بذلك مدى الحياة، ويجب التقيد التام به. ويبدأ نظام مثبطات المناعة قبل الجراحة مباشره أو بعدها. وعادة ما يتضمن النظام السيكلوسبورين، وكورتيكوستيرويد ق الآزويثوبرين، ولكن لأن سلسله من حالات الرفض قد تتكرر في حياة المريض، فإن اختيار وجرعات الادوية المثبطة للمناعة قد يتم تعديلها بمرور الزمن. في بعض الأحيان قد يستخدم تاكروليمس tacrolimus بدلا من السيكلوسبورين وmycophenolate ميكوفينولات بدلا من الآزويثوبرين.
مثبطات المناعة التي تستخدم لمنع رفض الأعضاء لها أيضاً بعض المخاطر. عن طريق خفض قدرة الجسم على احداث رد فعل مناعي، وبالتالي تزيد فرص حدوث العدوى. المضادات الحيوية قد توصف للمريض من أجل علاج أو منع هذه العدوى. بعض الأدوية أيضاً تكون ضارة على الكلى وأخرى من المحتمل أن يكون لها آثار جانبية ضارة. ويمكن أيضاً وصف أدوية أخرى للمساعدة في تخفيف هذه الآثار الجانبية. وهناك أيضاً خطر من أن يكون المريض لديه حساسيةمن الأدوية. مطلوب رعاية ومتابعة دقيقة من أجل تحقيق التوازن بين فوائد هذه الأدوية مقابل مخاطرها المحتملة.
الرفض المزمن، وهذا يعني نوبات متكررة من أعراض الرفض إلى ما بعد السنة الأولى بعد جراحة زرع الأعضاء، ويحدث في حوالي 50 ٪ من المرضى.[12] الرفض المزمن يقدم نفسه على هيئة النزلات الشعبية في الشعب الهوائية الصغيرة (bronchiolitis oblitirans)، أو في أحيان أقل، تصلب الشرايين. [12]
التطور المرضي
وتستند هذه الإحصاءات على بيانات من عام 2008. وهذا المصدر للبيانات لا يميز بين أعضاء المتبرعين الأحياء والمتوفين، ولا يميز بين زرع فص، رئه واحده، وزرع الرئتين.[13]
| البقاء على قيد الحياة سنه واحده | البقاء على قيد الحياة 5 سنوات | البقاء على قيد الحياة 10 سنوات | زرع الرئة | 83.6 ٪ | 53.4 ٪ | 28.4 ٪ | زرع القلب والرئة | 73.8 ٪ | 46.5 ٪ | 28.3 ٪ |
|---|
الرئتين المزروعتين عادة تعمل لمدة ثلاث إلى خمس سنوات قبل أن تظهر عليها علامات الفشل.
مراجع
- ^ أ ب ت ث "Lung Transplant". Aetna intelihealth. 30 يناير 2006. مؤرشف من الأصل في 2016-03-03. اطلع عليه بتاريخ 2006-09-29.
- ^ أ ب ت ث ج Lung Transplant في موقع إي ميديسين
- ^ "History of Lung Transplantation". Emory University. 12 أبريل 2005. مؤرشف من الأصل في 2010-08-24. اطلع عليه بتاريخ 2009-09-08.
- ^ [8] ^ ارتفاع ضغط الدم الرئوي : دليل شفاء المريض (patient survival guide) طبعة 3 ص 126
- ^ Rundle، Rhonda L. (2 يناير 2003). "New Blood Procedure Helps Bolster Transplanted Lungs". The Wall Street Journal. مؤرشف من الأصل في 2013-05-22.
- ^ "First double-lung transplant recipient dies". Canadian Medical Association Journal. Canadian Medical Association. ج. 164 ع. 11: 1610. 29 مايو 2001. مؤرشف من الأصل في 2011-06-10. اطلع عليه بتاريخ 2008-03-26.
- ^ "Lung Transplant Evaluation: Required Tests". Cleveland Clinic. 7 فبراير 2003. مؤرشف من الأصل في 2018-10-04. اطلع عليه بتاريخ 2006-09-29.
- ^ Altman، Lawrence K. (13 مايو 1987). In 3-Way Transplant, Living Patient Donates Heart. The New York Times. مؤرشف من الأصل في 2019-12-30. اطلع عليه بتاريخ 2008-02-20.
- ^ أ ب ت ث "What Is the Surgical Procedure?". American College of Chest Physicians. أكتوبر 2005. مؤرشف من الأصل في 2008-05-10. اطلع عليه بتاريخ 2006-09-29.
- ^ [30] ^ ارتفاع ضغط الدم الرئوي :دليل شفاء المريض طبعه 3. صفحه.134.
- ^ [31] ^ ارتفاع ضغط الدم الرئوي :دليل شفاء المريض طبعه 3. ص 133
- ^ أ ب [34] ^ ميرك اليدوي الطبعة 18. ص 1377
- ^ "2008 OPTN/SRTR Annual Report". US Scientific Registry of Transplant Recipients. 1 مايو 2008. مؤرشف من الأصل في 2014-12-22. اطلع عليه بتاريخ 2010-07-28.
وصلات خارجية
- مدلاين بلس Lung transplantation
- الشبكة المتحدة لتبادل الأعضاء
- الجمعية الدولية لزراعة القلب والرئة
- الرابطة الثانية لزرع الرئة (second wind lung transplant association)، وهي موقع إعلامي لدعم الأشخاص الذين يدرسون أو خضعوا لعملية زرع رئة.
| زراعة الرئة في المشاريع الشقيقة: | |
