|
تضامنًا مع حق الشعب الفلسطيني |
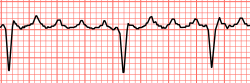
رفرفة أذينية
| رفرفة أذينية | |
|---|---|
Atrial flutter with varying A-V conduction (3:1 and 4:1)
| |
| تعديل مصدري - تعديل |
الرفرفة الأذينيةهي اضطراب نظمي يصيب أذيني القلب ويؤدي إلى تسارع في انقباض الأذينين بتردد منتظم يتراوح ما بين 250 - 350/ دقيقة [1]، مما يؤدي إلى انتقال التسرع إلى البطينين حيث تكون سرعة البطينين أقل من ذلك. وذلك لأنه عادةً ما يرافق الرفرفة الأذينية إحصار أذيني بطيني بمقدار (2 : 1) أو بمقدار (3 : 1) مما يجعل سرعة القلب تكون 1\3 أو 1\2 سرعة الأذينين. لذلك فإن الرفرفة الأذينية تنضم إلى فئة التسرعات الأذينية وتُدعى أيضاً بتسرعات فوق بطينية لأن مصدرها ليس بطين القلب، ولكن تسرع البطين وبالتالي تسرع القلب ينجم عن انتقال التسرع من الأذينين إلى البطينين.
تشخيص الرفرفة الأذينية يكون باستخدام مخطط القلب الكهربائي وذلك باكتشاف تسارع الأذينين على شكل موجات P متتالية تشبه أسنان المنشار. خطر الرفرفة الأذينية يكمن في تأثيرها على عضلة القلب وعلى وظيفة القلب من ناحية، وتشكل خثرات في زوايا الأذين الأيسر يمكن أن تكون السبب في حدوث سكتة دماغية. لذا فإن علاج الرفرفة الأذينية يكمن في التحكم بسرعة القلب، محاولة تقويم النظم والوقاية من المضاعفات الاحتشائية بتجنب نشوء الخثرات.
الأعراض

أعراض الرفرفة الأذينية تشمل أعراض تسرع القلب من حيث شعور بالخفقان، التعب السريع أثناء أداء التمارين أو القيام بمجهود بدني، هبوط في ضغط الدم يرافقه دوخة. في بعض الحالات وبخاصة إذا كان المريض يعاني من قصور القلب فإن تسرع القلب والرفرفة الأذينية يكون لها تأثير سلبي على قدرة القلب على الضخ، وبالتالي على وظيفة القلب بشكل عام، هذا يعني أن بعض حالات الرجفان الأذيني قد تصل بالمريض إلى وضع حرج يُجبِر إدخاله وحدة العناية المركزة.
نشأة الرفرفة الأذينية
تنشا الرفرفة الأذينية بسبب دوران الشارة الناقلة في الأذنين بشكل متكرر، مما يسبب وصول الشارة الناقلة بتردد 250 - 300 \دقيقة للعقدة الأذينية البطينية، هذه العقدة تكون في نصف الحالات بدور الحران، أي أنها غير مستعدة بعد لنقل الشارة الناقلة للبطينين، فيحصل انتقال الشارة كل ثاني مرة، هذا يُدعى إحصار أذيني بطيني 2-1، فتكون النتيجة تسارع قلبي بمقدار 120 - 150 \دقيقة.[2][3]
تقسيم الرفرفة الأذينية

يمكن التفريق بين نوعين رئيسيين للرفرفة الأذينية وهما:[3]
- النوع الأول ويدعى أيضاً بالشائع وذلك لأنه يشكل 90% من حالات الرفرفة الأذينية. تدور الشارة الناقلة في هذا النوع حول الدسام ثلاثي الشرف في أذين أيمن، خلال دورانها حول الدسام تعبر منطقة بين دسام ثلاثي الشرف ومصب وريد أجوف سفلي تدعى «تضيق جوفي ثلاثي الشرف» (بالإنجليزية: cavotricuspid isthmus)؛ هذا التضيّق له أهمية إذ أنه يمكن علاج الرفرفة اجتثاث قثطري. يتم التفريق هنا بين دوران الشارة الناقلة مع أو ضد عقارب الساعة.
تكمن الفائدة العملية لهذا التصنيف في إمكانية علاجه باستخدام اجتثاث قثطري (بالإنجليزية: Catheter Ablation) لقطع الطريق على الشارة الناقلة وإيقاف الحركة الدائرية للشارة الناقلة، هذه الطريقة تم اختراعها في عام 1992، وتقدر نسبة النجاح في علاج النوع الأول والشائع للرفرفة ب 90%.[3][4]
- النوع الثاني هنا تمر الشارة الناقلة بطرق أخرى غير الطريق المارة بالتضيق، وتكون عادة بسرعات أكبر تصل 340–430\دقيقة، هنا يكون إحصار أذيني بطيني بدرجة أعلى مثل 3-1 أو 4-1 بحيث تصل ربع أو ثلث الشارات إلى البطين.
الانتشار الوبائي
الرفرفة الأذينية من الحالات المنتشرة في المرضى، حيث تُقدر حصتها من المرضى الذين يدخلون المستشفى بسبب تسارعات أذينية ب 10% من مجموع التسارعات الأذينية. نسبة الإصابة بالرفرة لمن أعمارهم تقل عن 50 عاماً هي 5\100.000 لتزيد فوق سن الثمانين لتصل 587\100.000، مما يعني أن العمر يعتبر عاملاً مستقلاً للمرض.[3]
تشخيص
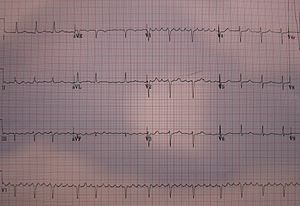
يتم تشخيص الرفرفة الأذينية باعتماد مخطط القلب الكهربائي، حيث تُلاحظ تكررات موجة P على شكل أسنان المنشار، في غالب الأحيان يمكن الاعتماد على شكل مخطط القلب الكهربائي للتشخيص إذا كان يرافق الرفرفة إحصار أذيني بطيني، في بعض الحالات الخاصة يتم التأكد من التشخيص باستخدام دواء الأدينوسين والذي يوقف انتقال الشارة الناقلة عبر العقدة الأذينية البطينية وبالتالي تظهر «أسنان المنشار» بشكل واضح، وبخاصة في غياب الإحصار الأذيني البطيني.
في الحالات التي يصعب فيها تشخيص الرفرفة الأذينية، يمكن حقن مادة الأدينوسين بالوريد، مما يسبب إحصارًا أذينيًا بطينيًّا تامًا (من الدرجة الثالثة) لبضعة ثوانٍ، وبالتالي تظهر موجات الشارة في الأذين على شكل أسنان المنشار بشكل واضح بغياب مركب QRS.
مضاعفات
تشبه مضاعفات الرفرفة الأذينية مضاعفات الرجفان الأذيني، حيث يمكن تقسيمها إلى مضاعفات نظمية، ومضاعفات احتشائية.
مضاعفات نظمية
تنشأ المضاعفات النظمية عن انتقال الشارة المحفزة من الأذين إلى البطين، وبما أن سرعة تحفيز الأذين أثناء الرفرفة الأذينية تتراوح ما بين 250-350 في الدقيقة، فإن انتقال هذه الشارة إلى البطين سيؤدي إلى تسارع بطيني بهذه السرعات، ولكن بسبب وجود العقدة الأذينية البطينية فإن هذه تعمل على منع انتقال هذه السرعات الخطرة إلى البطينين، فتسمح بمرور كل ثاني أو كل ثالث شارة إلى البطين. هذا ما نسميه إحصار أذيني بطيني ويُضاف إلى تلك التسمية نسبة الإحصار، فيقال 1:2 أو 1:3 إذا ما لحق كل ثاني أو كل ثالث شارة انقباضة بطينية. لذلك فغالباً ما تنشأ انقباضات بطينية متسارعة تتراوح ما بين 100 إلى 180 في الدقيقة.
يؤدي التسارع القلبي إلى التقليل من فاعلية ضخ الدم بسبب عدم اكتمال امتلاء البطين بالدم قبل القذف القلبي. هذا يؤدي إلى خفض التروية لعدد من الأعضاء مثل الدماغ (قد تظهر على شكل دوخة)، أو عضلة القلب (يؤثر ذلك على قوة العضلة وقد يضرّ بها إذا استمر لفترة أيام فأكثر).[5]
- قصور القلب الحاد: ويحدث بسبب التسارع حينما تعجز عضلة القلب عن ضخ الدم بسبب عدم توفر الوقت لامتلائها، مما يؤدي إلى حدوث وذمة رئوية وبالتالي ضيق النفس، كما ينجم عنها ضعف عام وعجز عن الاتيان بمجهود.
- قصور القلب المزمن: وينجم بسبب إجهاد عضلة القلب بسبب تسارع القلب لفترة طويلة، وينجم عن ذلك انخفاض الكسر القذفي إلى نسب تصل إلى 20%، كما يمكن أن يتسبب بحدوث سكتة قلبية في بعض الحالات الشديدة.[6][7]
- تحول الرفرفة الأذينية إلى رجفان أذيني: حيث يلاحظ أن أكثر من نصف حالات الرفرفة الأذينية (56%) تتحول مع مرور الزمن إلى رجفان أذيني.[8]
مضاعفات احتشائية
تشبه المضاعفات الاحتشائية للرفرفة الأذينية تلك الناجمة عن الأذيني، فمرضى الرفرفة الأذينية معرضون للإصابة بالسكتة الدماغية، كما أن نسبة حدوثها تقارب نسب حدوثها في الرجفان الأذيني، وتزيد إذا تخلل فترات الرفرفة الأذينية رجفان أذيني.[9] كما أن هناك دراسات تشير إلى أن خطر الإصابة بالسكتة الدماغية عند مرضى الرفرفة الأذينية تراوح تلك عند مرضى الرفرفة الأذينية بل أحياناً قد تتجاوزها.[8]
تنجم المضاعفات الاحتشائية بسبب عدم انقباض الأذينين في حالة الرفرفة الأذينية، فجدران الأذين تراوح مكانها أثناء الرفرفة مما يؤدي إلى ركود الدم في زوايا الأذين، ومن ثم تخثره، لتنتقل الخثرة فجأةً (بسبب عطسة أو تحرك مثلاً) إلى البطين، فيتم نقلها خلال الشرايين إلى مختلف أنحاء الجسم بما فيها الدماغ. في هذه الحالة فإن الخثرة تسبب انسداداً في أحد شرايين الدماغ مسببةً السكتة الدماغية.[10]
علاج
عند علاج الرفرفة لابد من مراعاة شقي العلاج:
- العلاج النظمي
و يهدف إما إلى تحديد سرعة القلب وتجنب التسارعات القلبية المؤثرة سلبياً على العضلة القلبية، أو إلى استعادة نظم القلب الطبيعي. لذا فإن العلاج النظمي من ناحية الهدف المرجوّ منه يقسم إلى نوعين:
- علاج لكبح سرعة القلب وتجنب التسرعات القلبية.
- تقويم النظم ويهدف إلى استعادة النظم الجيبي.
- الوقاية من المضاعفات الاحتشائية
ويتمثل في وصف مضادات التخثر وتُدعى أيضاً بمميّعات الدم. وهي تحمي المريض من تكون خثرات في زاوية الأذين، وبالتالي تُخفض نسبة الإصابة بالسكتة الدماغية لتعود إلى المستويات الطبيعية.[8]
العلاج النظمي
تحديد سرعة القلب
غالباً ما يظهر المرض على شكل تسرع قلبي وتكون سرعة دقات القلب تتراوح ما بين 120 إلى 180 دقة في الدقيقة. هذا التسارع لابد من كبحه لتحسين وضعية المريض وإراحته من جهة، ولحماية عضلة القلب من الإنهاك والإعياء، ومن ثم حمايتها من التضرر وخسران قوة العضلة القلبية. يتم التحكم بسرعة النبض من خلال إعطاء أدوية نظمية تعمل على ابطاء انتشار الشارة الناقلة خلال عضلة القلب، أو من خلال التأثير على سرعة عبور الشارة الناقلة للعقدة الأذينية الجيبية وبالتالي منع انتقال التسارع الأذيني إلى البطين. أهم الأدوية النظمية التي يمكن استخدامها في تحديد سرعة القلب:
- حاصرات بيتا: وتعمل على إبطاء سرعة انتقال الشارة عبر العضلة القلبية.
- حاصرات قنوات الكالسيوم وبالذات من نوعية فيراباميل والتي تعمل بالإضافة إلى كبح سرعة انتشار الشارة إلى كبح انتقال الشارة عبر العقدة الجيبية البطينية.
![]() تعليق:لا يجوز الجمع بين الفئتين سابقتي الذكر لخطر حصول إحصار أذيني بطيني تام.
تعليق:لا يجوز الجمع بين الفئتين سابقتي الذكر لخطر حصول إحصار أذيني بطيني تام.
- مركبات الديغيتاليس والتي تعمل على كبح سرعة القلب.
- مضادات اضطراب النظم من الفئة الثالثة والتي تعمل على تأخير إعادة الاستقطاب وبالتالي كبح سرعة القلب من جهة، كما أنها تساعد على تقويم النظم من جهة أخرى.
وكثيراً ما يتطلب الأمر الخلط بين بعض من هذه الأدوية، وبالعادة فإن استجابة الرفرفة الأذينية للعلاج الدوائي أقل من استجابة الرجفان الأذيني.
تقويم النظم
يعتمد تقويم النظم على محاولة استعادة النظم الطبيعي للقلب وهو النظم الجيبي المنطلق من العقدة الجيبية على طرف الأذين الأيمن للقلب.
هناك نوعان أساسيان لتقويم النظم:
- تقويم دوائي: ويعتمد على إعطاء مضادات اضطراب النظم التي تعمل بنسب نجاح متفاوتة على تقويم النظم.
- تقويم كهربائي: ويعتمد على تمرير تيار كهربائي قوي عبر الأذينين للحظة، يُصار فيها إلى استثارة كافة خلايا الأذين (والقلب) في نفس اللحظة وإدخالها في طور الحران بنفس الوقت، مما يعطي العقدة الجيبية الفرصة لاستعادة قيادة النظم القلبي.
أهم مخاطر تقويم النظم هو التسبب في حدوث سكتة دماغية نتيجة لانتقال خثرة تكونت في زاوية الأذين أثناء الرفرفة إلى البطين بعد انتظام حركة الأذين، ومن ثم انتقالها من هناك إلى الشرايين الدماغية والتسبب في احتشاء أحدها وبالتالي الضرر بما يلي ذلك الوعاء من أنسجة مخية.
القثطرة الاجتثاثية
يمكن استخدام القثطرة الاجتثاثية في اجتثاث الرفرفة الأذينية، وذلك من خلال قطع الطريق على الشارة الناقلة التي تدور حول الدسام ثلاثي الشرف في الأذين الأيمن (بخاصة النوع الأول الشائع) عند مرورها في التضيق ما بين مدخل الوريد الأجوف السفلي وطرف الدسام ثلاثي الشرف، تسمى هذه المنطقة بالتضيق الجوفي ثلاثي الشرف (بالإنجليزية: cavotricuspid isthmus)، لذا فإن هذه العملية تُدعى مجازًا باجتثاث التضيّق (بالإنجليزية: isthmus ablation). الاجتثاث يتم عن طريق احداث ندبة في التضيّق، بحيث أن الندبة المتكونة من نسيج ضام عازلة للتيار الكهربي وبالتالي للشارة الناقلة، بهذا تقطع الطريق على دوران الشارة. احداث الندبة يتم عبر الكوي الحراري أو الكهربي، أو عن طريق التجميد، وذلك بإدخال قثطار عبر الوريد إلى الأذين الأيمن، الوصول إلى منطقة التضيق، ومن ثم الكوي.
الوقاية من المضاعفات الاحتشائية
لا يتوقف علاج الرفرفة الأذينية على علاج سرعة القلب، فالخثرات المتكونة في زوايا القلب، والتي تسبب سكتة قلبية تشكل خطراً على جودة الحياة للمريض، فالشلل الناجم عن مثل هذه السكتات يؤثر سلباً وبشكل جدي على حياة المرضى، وقد يُقعدهم.[10]
للوقاية من المضاعفات الاحتشائية فإن تمييع الدم هو أهم عامل لخفض نسبة خطر حدوث الجلطة الدماغية إلى المستويات الطبيعية. هناك العديد من الدراسات التي قارنت خطر حدوث السكتة الدماغية وتشكل الخثرات في زاوية الأذين الأيسر بنسب حدوث ذلك عند مرضى الرجفان الأذيني، لتصل إلى أن النسب متشابهة تماما[8] الأمر الذي حذا إلى جعل العلاج باستخدام مضادات التخثر لتمييع الدم هو الحل الأمثل لمرضى الرفرفة الأذينية تماماً كما هو الحال عند مرضى الرجفان الأذيني. (![]() رجفان أذيني # الوقاية من المضاعفات الاحتشائية).
رجفان أذيني # الوقاية من المضاعفات الاحتشائية).
انظر أيضا
وصلات خارجية
- الرفرفة الأذينية شرح للمرضى عن جمعية القلب الأمريكية. (بالإنجليزية)
- الرفرفة الأذينية على صفحة www.emedicine.com. (بالإنجليزية)
- الرفرفة الأذينية (مركز علاج اضطرابات النظم بلندن).(بالعربية)
مراجع
- ^ Pocket companion to Cecil Textbook of Medicine; Goldman/Bennet, 21st Edition, Saunders Company ISBN 0-7216-8972-8 (بالإنجليزية)
- ^ Harrison's Principles of Internal Medicine, 15th Edition, Edited by: Eugene Braunwald, Anthony S. Fauci, Dennis L. Casper, Stephen L. Hauser, Dan L. Longo, J. Larry Jameson McGraw-Hill; 2001, pages 1297ff. ISBN 0-07-007272-8 (بالإنجليزية)
- ^ أ ب ت ث Mayo Clinic Cardiology, Concise Textbook, 3rd Edition. Editors: Joseph G. Murphy, MD Margaret A. Lloyd, MD. ISBN 0-8493-9057-5 (بالإنجليزية)
- ^ شرح الاجتثاث القسطري من صفحة جمعية القلب الأمريكية (عرض 22.10.2008). (بالإنجليزية) نسخة محفوظة 28 مايو 2013 على موقع واي باك مشين.
- ^ WebMD: Atrial Flutter (بحسب عرض 12.9.2010) (بالإنجليزية) "نسخة مؤرشفة". مؤرشف من الأصل في 2013-09-17. اطلع عليه بتاريخ 2010-09-12.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Heart Failure and Sudden Death in Patients With Tachycardia-Induced Cardiomyopathy and Recurrent Tachycardia. Nerheim et al. (Circulation. 2004;110:247-252.) PMID:15226218
(بالإنجليزية) "نسخة مؤرشفة". مؤرشف من الأصل في 2010-06-16. اطلع عليه بتاريخ 2010-09-13.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ eMedicine: Atrial Flutter (بالإنجليزية) نسخة محفوظة 23 ديسمبر 2017 على موقع واي باك مشين.
- ^ أ ب ت ث The Natural History of Lone Atrial Flutter; Halligan et al, Ann Intern Med. 2004 Feb 17;140(4):265-8. PMID:14970149
(بالإنجليزية). "نسخة مؤرشفة". مؤرشف من الأصل في 2010-05-15. اطلع عليه بتاريخ 2010-09-21.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Risk of stroke in patients with atrial flutter; Biblo et al, Am J Cardiol. 2001 Feb 1;87(3):346-9, A9.. PMID:11165976
(بالإنجليزية) "نسخة مؤرشفة". مؤرشف من الأصل في 2020-04-18. اطلع عليه بتاريخ 2010-09-21.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ أ ب Heart Rhythm Society - Public & Patient Education: Atrial Fibrillation & Flutter. (بحسب عرض 22.9.2010)(بالإنجليزية) نسخة محفوظة 27 نوفمبر 2010 على موقع واي باك مشين.
| في كومنز صور وملفات عن: رفرفة أذينية |