|
تضامنًا مع حق الشعب الفلسطيني |
دوالي معدية
| دوالي معدية | |
|---|---|
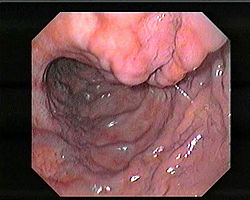
دوالي المعدة تنظيرياً
| |
| معلومات عامة | |
| الاختصاص | طب الجهاز الهضمي. |
| الأسباب | |
| الأسباب | ارتفاع توتر وريد الباب. |
| عوامل الخطر | كبر حجم الدوالي، تشمع كبد غير معاوض، وجود حَبرات تنظيرياً. |
| المظهر السريري | |
| الأعراض | نزف هضمي. |
| المضاعفات | فقر دم شديد. |
| الإدارة | |
| التشخيص | عبر التنظير الهضمي العلوي. |
| العلاج | تنظيرياً وجراحياً. |
| الوبائيات | |
| انتشار المرض | ما يقرب من 50٪ من المرضى المصابين بتشمع الكبد يعانون من دوالي مريئية معدية. |
| الوفيات | معدل الوفيات خلال 6 أسابيع بعد نزف الدوالي حوالي 20%. |
| تعديل مصدري - تعديل | |
الدوالي المعدية أو دوالي المعدة (بالإنجليزية: Gastric varices) هي عبارة عن أوردة متوسعة متموضعة في الطبقة تحت المخاطية للمعدة، والتي قد تكون مهددة للحياة بسبب النزف الذي تسببه.
الوبائيات
تعد دوالي المعدة مسؤولة عن 10-30٪ من جميع نزوف الدوالي. ومع ذلك، فإنها تميل إلى النزف بشكل أشد مع معدل وفيات أعلى من باقي أنواع الدوالي.
ما يقرب من 50٪ من المرضى المصابين بتشمع الكبد يعانون من دوالي مريئية معدية. حيث يرتبط وجود الدوالي بشدة بالمرض الكبدي. في حين أن 40٪ فقط من المرضى ذوي التصنيف A حسب تصنيف تشايلد يعانون من الدوالي، فإن 85٪ من مرضى التصنيف C يعانون منها.[1][2]
نزف الدوالي يحدث بمعدل سنوي يتراوح بين 5-15٪، أما معدل الوفيات خلال 6 أسابيع بعد نزف الدوالي يقدر بحوالي 20%.[3][4] بشكل عام، يتوقف نزف الدوالي بشكل تلقائي عند 40-50٪ من المرضى، لكن معدل تكرار النزف المبكر يتراوح بين 30-40٪ خلال أول 6 أسابيع، وحوالي 40٪ من جميع حالات تحدث عودة النزف خلال أول 5 أيام.[5][6]
الآلية الإمراضية
تحدث دوالي المعدة بسبب ارتفاع توتر وريد الباب. مع ازدياد الضغط في الأوردة البابية، يتم دفع الدم بعيداً عن الكبد إلى الأوعية الدموية الأصغر الغير مجهزة للتعامل مع كمية الدم الزائدة التي تصلها. هذا يجعل الأوردة الصغيرة تصبح منتفخة، وتعرف باسم الدوالي. عندما تتشكل في المعدة، تسمى دوالي المعدة. عندما تصبح الأوردة منتفخة، فإن جدرانها تصبح أكثر رقة وأكثر عرضة للتمزق من الأوردة الطبيعية.[7]
الأعراض
إذا لم تتمزق الدوالي، فإنها لا تسبب أي أعراض. بمجرد أن تبدأ بالنزف، يمكن أن تتظاهر الدوالي بالأعراض التالية:[7]
- سعال دموي أو قشع دموي.
- تقيؤ دموي.
- تغوط أسود، أو دم في البراز.
- انخفاض ضغط الدم، وتسرع القلب.
- خفة في الرأس أو دوار.
- في بعض الحالات قد يدخل المريض في صدمة.
تعتبر دوالي المعدة النازفة حالة طبية طارئة يجب معالجتها على الفور. إذا لم تتم معالجتها، يمكن أن يعاني المريض من فقدان دم شديد وقد تحدث الوفاة.
التشخيص

يتطلب تشخيص دوالي المعدة غالباً تنظيراً هضمياً علوياً. تشمل الأنواع الأخرى للتصوير المستخدمة لتشخيص دوالي المعدة التصوير المقطعي المحوسب (مع التباين)، الموجات فوق الصوتية عبر البطن مع دوبلر، تصوير الأوعية، تصوير الأوعية بالرنين المغناطيسي، و تصوير وريد الباب.[7]
تصنيف الدوالي المعدية
هناك ثلاثة أنواع من التصنيفات شائعة الاستخدام:
- تصنيف سارين (Sarin).
- تصنيف هاشيزومي (Hashizome).
- تصنيف أراكاوا (Arakawa).
التصنيف الأكثر شيوعاً هو تصنيف سارين.
تصنيف سارين
تصنف دوالي المعدة إلى أربعة أنواع حسب علاقتها مع دوالي المريء، وكذلك حسب موقعها في المعدة:[8]
- دوالي معدية مريئية- النمط الأول (GOV1): تمدد دوالي المريء على طول الانحناء الصغير للمعدة.
- دوالي معدية مريئية- النمط الثاني (GOV2): تمدد دوالي المريء على طول الانحناء الكبير للمعدة.
- دوالي معدية معزولة (IGV)- النمط الأول والنمط الثاني: دوالي في المعدة فقط.
تمثل (الدوالي المعدية المريئية- النمط الأول) النوع الأكثر شيوعاً، حيث يمثل 74٪ من إجمالي الدوالي المعدية. ومع ذلك، فإن معدل حدوث النزف هو الأعلى في (الدوالي المعدية المعزولة- النمط الأول)، يليها (الدوالي المعدية المريئية- النمط الثاني).
بشكل عام، إن أهم عامل خطر للنزف هو حجم الدوالي، مع وجود أعلى خطر للنزف لأول مرة (15٪/ سنة) في المرضى الذين يعانون من دوالي كبيرة.[9] ومن العوامل الأخرى تشمع الكبد لا معاوَض (تشايلد B أو C) ووجود حَبَرات حمراء تنظيرياً.[9]
تصنيف هاشيزومي
وهو مبني على نتائج تنظيرية هامة سريرياً. وبالتالي، تم تصنيف نتائج التنظير الهضمي للدوالي المعدية وفقاً لشكلها وموقعها ولونها.[10]
- تم تصنيف الشكل إلى ثلاثة أنواع:
- النمط الأول: متعرجة.
- النمط الثاني: عقدية.
- النمط الثالث: ورمية.
- تم تصنيف المكان إلى خمسة أنواع واعتماداً على عوامل دورانية:
- أمامية.
- خلفية.
- على الانحناء الصغير.
- على الانحناء الكبير للفؤاد.
- منطقة قاع المعدة.
- تم تصنيف اللون إلى:
- أبيض.
- أحمر.
تم تعريف الاحمرار البؤري اللماع ذي الجدار الرقيق على الدوالي كبقعة حمراء اللون (بقعة RC). حيث أن البقعة RC والأشكال الكبيرة للدوالي مرتبطة بخطر أعلى للنزف.
تصنيف أراكاوا
تم التصنيف إلى:[11]
- النوع الأول: الفروع الموجودة داخل جدار المعدة قليلة جداً، ويشكل: الوعاء المغذي، الدوالي، ووعاء النزح وريداً مستمراً واحداً ذو قطر ثابت تقريباً.
Ia: وعاء مغذي واحد يشكل دوالي قاعدية.
Ib: تنضم الأوعية المغذية الجنبية وتشكل دوالي تصرف إلى وعاء نزح وحيد.
- النوع الثاني: إضافة إلى أوعية النزح والأوعية المغذية الرئيسية، هناك العديد من الأوعية المتفرعة الموجودة داخل جدار المعدة، أي الدوالي لديها اتصالات مع أوعية داخل جدار المعدة.
العلاج
1. طرق العلاج بالمنظار:
- المعالجة بالتصليب لدوالي المعدة (GVS).
- سد دوالي المعدة (GVO) بلاصق الأنسجة.
- ربط الدوالي المعدية (GVL) مع أو بدون سِنار يمكن فصلها.
- حقن الثرومبين (البقري أو البشري).
- العلاج التنظيري المشترك (العلاج التنظيري بالربط والمواد المصلبة).
2. العلاج بالمنظار الموجه بالأمواج فوق الصوتية.
3. التحويلة البابية الجهازية داخل الكبد عبر الوداجي (TIPS).
طرق العلاج بالمنظار
العلاج بالتصليب لدوالي المعدة
إن العلاج بالتصليب تنظيرياً قليل الفعالية في علاج نزف دوالي المعدة والقضاء عليها على خلاف دوالي المريء حيث يعتبر العلاج بالتصليب تنظيرياً أحد الطرق الفعالة للعلاج[12][13] وهذا بسبب ارتفاع حجم الدم المتدفق عبر الدوالي المعدية مقارنة بالدوالي المريئية، مما يؤدي إلى التخلص السريع من المادة المصلبة في مجرى الدم. عادةً ما تتطلب تصليب دوالي المعدة كمية أكبر من المادة المصلبة مقارنةً بدوالي المريء،[8][14] كما تتطلب دوالي المعدة من الأنماط (GOV2 و IGV1) مادة مصلبة أكثر من النمط (GOV1).[15] هذا يؤدي إلى المزيد من الآثار الجانبية بعد العلاج بالتصليب، مثل الحمى، آلام خلف القص والبطن، وتقرحات كبيرة.[15]
الانثقاب والتهاب المنصف من المضاعفات الخطيرة، حيث يسبب التهاب المنصف نسبة وفيات تزيد عن 50٪.
في النزف الحاد للدوالي المعدية، يسيطر التصليب على النزف في 60-100٪ من الحالات[15][16][17] ولكن نكس النزف قد يصل بشكل غير مقبول إلى 90٪ من الحالات. قرحات الأغشية المخاطية هي أيضاً شائعة، وتسبب نكس النزف. ما يقرب من 50٪ من حالات نكس النزف ناجمة عن التقرحات التالية للتصليب والتي يصعب السيطرة عليها، مع معدل نجاح 9-44٪. كذلك يبدو التصليب أقل نجاحاً بالسيطرة على النزف الحاد للدوالي القاعدية.[18][19]
سد دوالي المعدة
يتم استخدام لاصق للأنسجة مثل ن- بوتيل -2- سيانوأكريلات (N-butyl-2-cyanoacrylate)، وهو مَوْحُود (الجزيء الذي يمكن أن يتّحد بالآخرين لتشكيل بوليمر) يخضع بسرعة للبلمرة مُطلقاً حرارة عند ملامسة أيونات الهيدروكسيل الموجودة في الماء، وقد استخدم لسد دوالي المعدة.
ربط دوالي المعدة
ربط الدوالي هو طريقة علاج مثبتة للوقاية من نزف دوالي المريء حيث تسيطر على النزف الفعال ونكس النزف. ومع ذلك، لا يعتبر ربط دوالي المعدة الخيار الأول للعلاج.
على الرغم من أن الإرقاء الأولي يمكن أن يتحقق بربط الدوالي، إلا أن العيب الرئيسي كان ارتفاع معدل نكس النزف، ربما من الأوعية المغذية.
في خمس دراسات[20][21][22] تمت السيطرة على النزف الفعال لدوالي المعدة بنسبة نجاح 100٪ مع معدل منخفض جداً من النكس 10-20٪، وكذلك تم التخلص من دوالي المعدة في جميع الحالات.
الثرومبين
يؤثر الثرومبين بشكل رئيسي على الإرقاء عن طريق تحويل الفيبرينوجين إلى جلطة فيبرين. إن محلول 5 مل يحتوي على 1000 وحدة/مل من الثرومبين يستطيع أن يخثر ليتر من الدم في أقل من 60 ثانية. عند مريض نزف دوالي المعدة، يتم حقن 1 مل قسامة في الدوالي المعدية النازفة.[23][24]
يانغ وآخرون[25] قاموا بتقييم استخدام الثرومبين الإنساني في 12 مريض. تم تحقيق الإرقاء الفوري في جميع المرضى ذوي النزف الفعال. لم تكن هناك رد فعل تحسسي فوري، أو مضاعفات الانسداد التجلطي أو نكس النزف. وبدا أن النتائج واعدة، حيث تم تحقيق إرقاء فوري في 70٪ من المرضى، مع عدم نكس نزف أي مريض خلال فترة متابعة مدتها 8 أشهر.
راميش وآخرون[26] أظهروا أن العلاج باستخدام الثرومبين البقري فعال في 92٪ من المرضى الذين يعانون من النزف، دون أي عودة للنزف في فترة متابعة ما يقرب من سنتين.
يبدو أن الثرومبين علاج واعد، ويؤدي إلى إرقاء أولي ممتاز كما أنه سهل الاستخدام مع سلامة جيدة. يبدو أن الثرومبين ناجح حتى في المرضى الذين يعانون من النمط (GOV2)، وقد يكون لهم دور في هذه المجموعة الصعبة.
العلاج التنظيري المشترك (العلاج التنظيري بالربط والمواد المصلبة)
هي طريقة آمنة وفعالة في تحقيق الإرقاء والسد في جميع المرضى كما هو وضح كل من تشون وهيون.[27] الجمع بين ربط الدوالي وحقن السيانوأكريلات في الدوالي المعدية فعالة في السيطرة على النزف الحاد في 89٪ من المرضى، ولكن يوجد نسبة 33٪ من عودة النزف أثناء المتابعة.[28]
العلاج بالمنظار الموجه بالأمواج فوق الصوتية
هذه طريقة جديدة لمعالجة الدوالي وقد برزت كأداة قيّمة للتشخيص، تخطيط العلاج، تقييم فعالية العلاج، تقدير احتمال عودة النزف، ويسمح بالتنبؤ بالدوالي العالية الخطورة.
روميرو وكاسترو وآخرون في سلسلة من الحالات قاموا بحقن سيانوأكريلات- ليبودول في دوالي معدية على مستوى أوردة مثقبة، بتوجيه الأمواج فوق الصوتية.[29][30] كانت جميع الإجراءات ناجحة، دون نكس النزف أو مضاعفات أخرى أثناء المتابعة. افترضوا أن استهداف الأوردة المثقوبة سيؤدي إلى الحد الأقصى من انسداد تدفق الدم، مع كميات أقل من سيانوأكريلات للعلاج، وبالتالي تقليل معدل الاختلاطات الموضعية والجهازية المحتملة.
التحويلة البابية الجهازية داخل الكبد عبر الوداجي (TIPS)
عندما لا يستجيب المرضى الذين يعانون من نزف دوالي المعدة للعلاج التنظيري الأولي، يجب إجراء محاولة أخرى تنظيرياً إن أمكن. إذا فشلت المحاولة الثانية أو أدت شدة النزف إلى فشل العلاج التنظيري، يجب التفكير بعلاج سريع باستخدام تحويلات جراحية أو TIPSs لتدبير نزف الدوالي المعند على العلاج. وتركز معظم الدراسات الحالية على التحويلات لعلاج النزف المعند والوقاية من عودة النزف. أظهرت دراسة حديثة أن معدل الإرقاء الأساسي لـ TIPS في حال النزف الحاد هو 92.3٪. كما أظهرت دراسات أخرى أن الإرقاء الأولي لـ TIPS في حال النزف الحاد المعند هو (87-100٪)، مع معدل نكس تقريباً (10-30٪).
الاختلاط الأهم للتحويلة هو الاعتلال الدماغي وتضيق/انسداد التحويلة، حيث يحدث اعتلال دماغي بعد التحويلة البابية الجهازية داخل الكبد عبر الوداجي عند 4-16٪ من المرضى. يمكن تقليل الخلل الوظيفي للتحويلة باستخدام دعامة مغطاة بـ بولي تترافلوروإيثيلين (بوليتيف).
بالنظر إلى الأدلة المتاحة حالياً، فإن التحويلة مع الدعامات المغطاة هي العلاج المفضل للمرضى الذين فشل عندهم العلاج الطبي والتنظيري.
المراجع
- ^ Navasa، Miquel؛ Parés، Albert؛ Bruguera، Miquel؛ Caballería، Joan؛ Bosch، Jaume؛ Rodés، Joan (1987-01). "Portal hypertension in primary biliary cirrhosis". Journal of Hepatology. ج. 5 ع. 3: 292–298. DOI:10.1016/s0168-8278(87)80035-1. ISSN:0168-8278. مؤرشف من الأصل في 11 يناير 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Sanyal، Arun J.؛ Fontana، Robert J.؛ Di Bisceglie، Adrian M.؛ Everhart، James E.؛ Doherty، Michael C.؛ Everson، Gregory T.؛ Donovan، John A.؛ Malet، Peter F.؛ Mehta، Savant (2006-12). "The prevalence and risk factors associated with esophageal varices in subjects with hepatitis C and advanced fibrosis". Gastrointestinal Endoscopy. ج. 64 ع. 6: 855–864. DOI:10.1016/j.gie.2006.03.007. ISSN:0016-5107. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Carbonell، Nicolas؛ Pauwels، Arnaud؛ Serfaty، Lawrence؛ Fourdan، Olivier؛ Lévy، Victor George؛ Poupon، Raoul (30 أغسطس 2004). "Improved survival after variceal bleeding in patients with cirrhosis over the past two decades". Hepatology. ج. 40 ع. 3: 652–659. DOI:10.1002/hep.20339. ISSN:0270-9139. مؤرشف من الأصل في 2020-05-11.
- ^ El-Serag، H (2000-12). "Improved survival after variceal hemorrhage over an 11-year period in the Department of Veterans Affairs". The American Journal of Gastroenterology. ج. 95 ع. 12: 3566–3573. DOI:10.1016/s0002-9270(00)02169-9. ISSN:0002-9270. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ D'Amico، G (2003-09). "Upper digestive bleeding in cirrhosis. Post-therapeutic outcome and prognostic indicators". Hepatology. ج. 38 ع. 3: 599–612. DOI:10.1053/jhep.2003.50385. ISSN:0270-9139. مؤرشف من الأصل في 5 يونيو 2018.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Hou، M.-C. (1999-01). "The Rebleeding Course and Long-Term Outcome of Esophageal Variceal Hemorrhage after Ligation: Comparison with Sclerotherapy". Scandinavian Journal of Gastroenterology. ج. 34 ع. 11: 1071–1076. DOI:10.1080/003655299750024841. ISSN:0036-5521. مؤرشف من الأصل في 11 مايو 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ أ ب ت Health, Bel Marra (20 Feb 2018). "Gastric varices: Types, causes, symptoms, and treatment". Bel Marra Health - Breaking Health News and Health Information (بen-US). Archived from the original on 2019-04-25. Retrieved 2019-02-04.
{{استشهاد ويب}}: صيانة الاستشهاد: لغة غير مدعومة (link) - ^ أ ب Sarin، Shiv K.؛ Lahoti، Deepak؛ Saxena، Sanjay P.؛ Murthy، Nandguri S.؛ Makwana، Uday K. (1992-12). "Prevalence, classification and natural history of gastric varices: A long-term follow-up study in 568 portal hypertension patients". Hepatology. ج. 16 ع. 6: 1343–1349. DOI:10.1002/hep.1840160607. ISSN:0270-9139. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ أ ب "Prediction of the First Variceal Hemorrhage in Patients with Cirrhosis of the Liver and Esophageal Varices". New England Journal of Medicine. ج. 319 ع. 15: 983–989. 13 أكتوبر 1988. DOI:10.1056/nejm198810133191505. ISSN:0028-4793. مؤرشف من الأصل في 2020-04-14.
- ^ Hashizume، Makoto؛ Kitano، Seigo؛ Yamaga، Hirohiko؛ Koyanagi، Nobuhiro؛ Sugimachi، Keizo (1990-05). "Endoscopic classification of gastric varices". Gastrointestinal Endoscopy. ج. 36 ع. 3: 276–280. DOI:10.1016/s0016-5107(90)71023-1. ISSN:0016-5107. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Arakawa، Masahiro؛ Masuzaki، Takao؛ Okuda، Kunio (2002). "Pathomorphology of Esophageal and Gastric Varices". Seminars in Liver Disease. ج. 22 ع. 1: 073–082. DOI:10.1055/s-2002-23208. ISSN:0272-8087. مؤرشف من الأصل في 2020-04-14.
- ^ Johns، Thomas N. P.؛ Evans، Blackwell B. (1962-06). "Collateral Pathways in Portal Hypertension*". Annals of Surgery. ج. 155 ع. 6: 838–845. DOI:10.1097/00000658-196215560-00003. ISSN:0003-4932. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Jalan، R (1 يونيو 2000). "UK guidelines on the management of variceal haemorrhage in cirrhotic patients". Gut. ج. 46 ع. 90003: 1iii–15. DOI:10.1136/gut.46.suppl_3.iii1. ISSN:0017-5749. مؤرشف من الأصل في 2020-04-14.
- ^ Sarin، S.K.؛ Lahoti، D. (1992-09). "Management of gastric varices". Baillière's Clinical Gastroenterology. ج. 6 ع. 3: 527–548. DOI:10.1016/0950-3528(92)90037-f. ISSN:0950-3528. مؤرشف من الأصل في 13 مارس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ أ ب ت Sarin، Shiv K. (1997-07). "Long-term follow-up of gastric variceal sclerotherapy: an eleven-year experience". Gastrointestinal Endoscopy. ج. 46 ع. 1: 8–14. DOI:10.1016/s0016-5107(97)70202-5. ISSN:0016-5107. مؤرشف من الأصل في 11 مايو 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Stray، Njaal؛ Jacobsen، Carl Ditlef؛ Rosseland، Arne (24 أبريل 2009). "Injection Sclerotherapy of Bleeding Oesophageal and Gastric Varices Using a Flexible Endoscope". Acta Medica Scandinavica. ج. 211 ع. 1–2: 125–129. DOI:10.1111/j.0954-6820.1982.tb01912.x. ISSN:0001-6101. مؤرشف من الأصل في 2020-03-13.
- ^ Trudeau، W.؛ Prindiville، T. (1986-08). "Endoscopic injection sclerosis in bleeding gastric varices". Gastrointestinal Endoscopy. ج. 32 ع. 4: 264–268. DOI:10.1016/s0016-5107(86)71843-9. ISSN:0016-5107. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Korula، Jacob؛ Chin، Kenneth؛ Ko، Young؛ Yamada، Suyenori (1991-03). "Demonstration of two distinct subsets of gastric varices". Digestive Diseases and Sciences. ج. 36 ع. 3: 303–309. DOI:10.1007/bf01318201. ISSN:0163-2116. مؤرشف من الأصل في 17 يونيو 2018.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Millar، A.J.W.؛ Brown، R.A.؛ Hill، I.D.؛ Rode، H.؛ Cywes، S. (1991-06). "The fundal pile: Bleeding gastric varices". Journal of Pediatric Surgery. ج. 26 ع. 6: 707–709. DOI:10.1016/0022-3468(91)90015-l. ISSN:0022-3468. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Shiha، Gamal؛ El-Sayed، Sayed Salem (1999-04). "Gastric variceal ligation: a new technique". Gastrointestinal Endoscopy. ج. 49 ع. 4: 437–441. DOI:10.1016/s0016-5107(99)70039-8. ISSN:0016-5107. مؤرشف من الأصل في 13 مارس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Yoshida، Tomoharu؛ Harada، Toshiya؛ Shigemitsu، Toshinori؛ Takeo، Yoshifumi؛ Miyazaki، Seiji؛ Okita، Kiwamu (1999-07). "Endoscopic management of gastric varices using a detachable snare and simultaneous endoscopic sclerotherapy and O-ring ligation". Journal of Gastroenterology and Hepatology. ج. 14 ع. 7: 730–735. DOI:10.1046/j.1440-1746.1999.01941.x. ISSN:0815-9319. مؤرشف من الأصل في 13 مارس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Sato، Takahiro؛ Kitagawa (2012-10). "Bleeding from gastric body varices effectively treated with endoscopic band ligation". International Medical Case Reports Journal: 69. DOI:10.2147/imcrj.s36882. ISSN:1179-142X. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Yang، Wei Lyn؛ Tripathi، Dhiraj؛ Therapondos، George؛ Todd، Audrey؛ Clive Hayes، Peter (2002-06). "Endoscopic use of human thrombin in bleeding gastric varices". The American Journal of Gastroenterology. ج. 97 ع. 6: 1381–1385. DOI:10.1111/j.1572-0241.2002.05776.x. ISSN:0002-9270. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Williams، S G؛ Peters، R A؛ Westaby، D (1 سبتمبر 1994). "Thrombin--an effective treatment for gastric variceal haemorrhage". Gut. ج. 35 ع. 9: 1287–1289. DOI:10.1136/gut.35.9.1287. ISSN:0017-5749. مؤرشف من الأصل في 2020-04-14.
- ^ Riepl، R L (2000-07). "Thrombin - eine neue Therapieoption zur Stillung von Blutungen aus Magenvarizen? - Thrombin is effective in arresting bleeding from gastric variceal hemorrhage -". Zeitschrift für Gastroenterologie. ج. 38 ع. 7: 611–613. DOI:10.1055/s-2000-7446. ISSN:0044-2771. مؤرشف من الأصل في 7 يونيو 2018.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Ramesh، Jayapal؛ Limdi، Jimmy K.؛ Sharma، Vikram؛ Makin، Alistair J. (2008-11). "The use of thrombin injections in the management of bleeding gastric varices: a single-center experience". Gastrointestinal Endoscopy. ج. 68 ع. 5: 877–882. DOI:10.1016/j.gie.2008.02.065. ISSN:0016-5107. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Chun، Hoon Jai؛ Hyun، Jin Hai (31 يوليو 1995). "A New Method of Endoscopic Variceal Ligation-Injection SclerotherapyEVLIS for Gastric Varices". The Korean Journal of Internal Medicine. ج. 10 ع. 2: 108–119. DOI:10.3904/kjim.1995.10.2.108. ISSN:1226-3303. مؤرشف من الأصل في 2020-04-14.
- ^ Sugimoto، Nozomi؛ Watanabe، Kenichiro؛ Watanabe، Kazuyo؛ Ogata، Shinichi؛ Shimoda، Ryo؛ Sakata، Hiroyuki؛ Eguchi، Yuichiro؛ Mizuta، Toshihiko؛ Tsunada، Seiji (25 يوليو 2007). "Endoscopic hemostasis for bleeding gastric varices treated by combination of variceal ligation and sclerotherapy with N-butyl-2-cyanoacrylate". Journal of Gastroenterology. ج. 42 ع. 7: 528–532. DOI:10.1007/s00535-007-2041-0. ISSN:0944-1174. مؤرشف من الأصل في 2018-06-02.
- ^ Akahoshi، Tomohiko؛ Hashizume، Makoto؛ Shimabukuro، Rinshyun؛ Tanoue، Kazuo؛ Tomikawa، Morimasa؛ Okita، Keishi؛ Gotoh، Norikazu؛ Konishi، Kouzou؛ Tsutsumi، Norifumi (2002-01). "Long-term results of endoscopic Histoacryl injection sclerotherapy for gastric variceal bleeding: A 10-year experience". Surgery. ج. 131 ع. 1: S176–S181. DOI:10.1067/msy.2002.119501. ISSN:0039-6060. مؤرشف من الأصل في 13 مارس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة) - ^ Romero-Castro، Rafael؛ Pellicer-Bautista، Francisco J.؛ Jimenez-Saenz، Manuel؛ Marcos-Sanchez، Francisco؛ Caunedo-Alvarez، Angel؛ Ortiz-Moyano، Carlos؛ Gomez-Parra، Manuel؛ Herrerias-Gutierrez، Juan M. (2007-08). "EUS-guided injection of cyanoacrylate in perforating feeding veins in gastric varices: results in 5 cases". Gastrointestinal Endoscopy. ج. 66 ع. 2: 402–407. DOI:10.1016/j.gie.2007.03.008. ISSN:0016-5107. مؤرشف من الأصل في 14 أبريل 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ=(مساعدة)
| في كومنز صور وملفات عن: دوالي معدية |