|
تضامنًا مع حق الشعب الفلسطيني |
انفصال المشيمة المبكر
| انفصال المشيمة المبكر | |
|---|---|
| تعديل مصدري - تعديل |
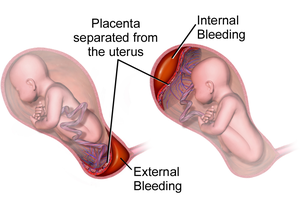

انفصال المشيمة المبكر هو أحد المضاعفات التي تحدث أثناء الحمل، و تعني انفصال المشيمة بعد الأسبوع العشرين من الحمل و قبل الولادة، و يحدث بنسبة 0.5% أي حالة من كل 200 حالة ولادة، و تستدعي التدخل الطبي الفوري؛ إذ تشكل خطراً كبيرا على الأم و الجنين.[1]
الأعراض و العلامات
- في البداية قد لا تظهر أية أعراض.
- ألم شديد مفاجئ في البطن و الظهر.
- انقباضات مستمرة.
- نزيف مهبلي.
- زيادة حجم الرحم مقارنة بمدة الحمل أو عمر الجنين.
- شحوب.
- قلة حركة الجنين و تغير في معدل ضربات قلبه.[2][3]
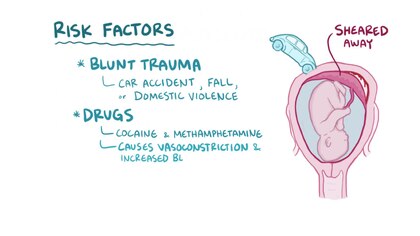
عوامل الخطر
- التعرض لانفصال مشيمي مبكر من قبل.
- ارتفاع ضغط الدم الحملي أو المزمن.
- التعرض لإصابة في البطن كالسقوط.
- التدخين و تعاطي المخدرات كالكوكايين.
- أمراض تخثر الدم.
- تمزق الأغشية الجنينية المبكر.
- التوائم الثنائية و المتعددة؛ فبعد ولادة الطفل الأول قد تحدث تغيرات في الرحم تسبب انفصال المشيمة للطفل الثاني.
- تقدم عمر الأم؛ خاصة بعد عمر الأربعين.[4]
الأسباب و الفيسيولوجيا المرضية
الصدمات و ارتفاع ضغط الدم و مشاكل التجلط و التسرب السريع للسائل الأمينيوسي المحيط بالجنين كلها أسباب تؤدي إلى انفصال المشيمة عن الرحم مما يؤدي إلى النزيف و عدم وصول الأكسجين و المواد الغذائية للجنين بشكل كاف.
قد يتجمع الدم بين المشيمة و جدار الرحم، أو يتسرب مسبباً نزيفاً مهبلياً.[5][6]
التشخيص
يتم تشخيص انفصال المشيمة المبكر عند اكتشاف ألم أو نزيف مهبلي بالفحص الإكلينيكي، و زيادة حجم الرحم (ارتفاع مستوى قاع الرحم) مقارنة بالحجم الطبيعي للجنين حسب سنه.
ثم الفحص بالموجات فوق الصوتية المجدي في بعض الحالات[7] ، و قد تستخدم أشعة الرنين المغناطيسي إذا لم تنجح الموجات فوق الصوتية، يليها اختبارات التجلط لدم الأم و مراقبة لحالة الجنين.[3]
التصنيف
يتم تصنيف المرض بحسب درجة خطورته إلى أربع درجات:
الدرجة 0
لا أعراض ظاهرية، و يتم تشخيصها بعد الولادة.
الدرجة 1
- نزيف مهبلي منعدم أو بسيط
- الضغط على الرحم لا يسبب ألماً
- ضغط دم الأم و معدل ضربات قلبها كلاهما طبيعي
- لا اضطرابات في تجلط الدم
- لا يوجد ضيق جنيني (ضائقة جنينية)
الدرجة 2
- نزيف مهبلي منعدم أو متوسط الشدة
- ألم رحمي بسيط أو متوسط مصحوب بانقباضات
- زيادة في معدل ضربات القلب و تغير ضغط الدم الوضعي (الانتصابي) للأم
- ضيق جنيني
- انخفاض مستوى الفيبرينوجين (50-250 مجم/ديسيلتر)
الدرجة 3
- نزيف مهبلي منعدم أو شديد
- انقباضات مؤلمة جداً
- صدمة نتيجة نقص السوائل بالجسم
- انخفاض مستوى الفيبرينوجين(<150 مجم/ديسيلتر)
- اضطرابات التجلط
- موت الجنين[8]
الوقاية
- تجنب التدخين و تعاطي المخدرات أثناء الحمل
- تجنب الأنشطة العنيفة و الإصابات
- الإشراف الطبي للأم المصابة بارتفاع ضغط الدم أو التي تعرضت مسبقاً لانفصال مشيمي مبكر.
- تناول حمض الفوليك، و النوم المنتظم، و علاج ضغط الدم المرتفع.
- توعية الأم بعلامات انفصال المشيمة و التي يجب عند ظهورها اللجوء للطبيب؛ كالنزيف المهبلي و آلام وانقباضات الرحم و تغير معدل نبضات قلب الجنين.[6]
العلاج
يعتمد على درجة الانفصال و عمر الجنين؛ فإذا كان الانفصال جزئياً و لم يكتمل نمو الجنين بعد، تلزم الأم الراحة التامة و تتم متابعة حالتها بدقة.
أما إذا كان الانفصال كلياً؛ فالولادة هي الحل الأمثل، إذا كانت حالة الأم والجنين مستقرة تكون الولادة طبيعية (مهبلية)، و إلا تتم الولادة القيصرية، ثم نقل الدم لتعويض الأم عن الدم المفقود.[6][9]
توقعات سير المرض
يعتمد على درجة انفصال المشيمة و جودة العلاج و عمر الجنين.
الأم
- فقدان كمية كبيرة من الدم يتطلب نقل دم
- إذا لم تنجح السيطرة على النزيف قد يتم استئصال الرحم
- قد تحتاج أدوية تساعد على انقباض الرحم
- قد تصاب بالتخثر المنتثر داخل الأوعية، و صدمة نتيجة للنزيف تضر بالغدة النخامية و الكبد و الكلى مما يشكل خطراً شديداً.
- قد يتجمع الدم بين عضلات الرحم مسبباً رحم كوفليير (Couvelaire uterus)[10]
- موت الأم
الجنين
- الولادة المبكرة (أقل من 37 أسبوع)
- نقص الوزن عند الولادة
- نقص الأكسجين نتيجة انفصال المشيمة يؤدي إلى اختناق الجنين
- موت الجنين
- قد يعاني من صعوبات في التعلم فيما بعد[11]
مراجع
- ^ Sheffield, [edited by] F. Gary Cunningham, Kenneth J. Leveno, Steven L. Bloom, Catherine Y. Spong, Jodi S. Dashe, Barbara L. Hoffman, Brian M. Casey, Jeanne S. (2014). Williams obstetrics (24th edition. ed.). ISBN 978-0071798938.
- ^ Abruptio Placentae Clinical Presentation: History, Physical Examination نسخة محفوظة 02 أغسطس 2017 على موقع واي باك مشين.
- ^ أ ب Placenta Abruptio-Topic Overview نسخة محفوظة 13 سبتمبر 2016 على موقع واي باك مشين.
- ^ Placental abruption Risk factors - Mayo Clinic نسخة محفوظة 05 أغسطس 2017 على موقع واي باك مشين.
- ^ Placental abruption Causes - Mayo Clinic نسخة محفوظة 30 يونيو 2017 على موقع واي باك مشين.
- ^ أ ب ت Placental Abruption: Risks, Causes, Symptoms and Treatment نسخة محفوظة 24 يناير 2018 على موقع واي باك مشين.
- ^ Placental abruption Tests and diagnosis - Mayo Clinic نسخة محفوظة 05 يونيو 2017 على موقع واي باك مشين.
- ^ Emergent Management of Abruptio Placentae: Overview, History, Physical نسخة محفوظة 05 أغسطس 2017 على موقع واي باك مشين.
- ^ Placental abruption Treatments and drugs - Mayo Clinic نسخة محفوظة 08 يوليو 2017 على موقع واي باك مشين.
- ^ Pitaphrom, A; Sukcharoen, N (October 2006). "Pregnancy outcomes in placental abruption.". Journal of the Medical Association of Thailand = Chotmaihet thangphaet 89 (10): 1572–8. ببمد: 17128829.
- ^ Tikkanen, M (February 2011). "Placental abruption: epidemiology, risk factors and consequences.". Acta Obstetricia et Gynecologica Scandinavica 90 (2): 140–9. doi:10.1111/j.1600-0412.2010.01030.x. ببمد: 21241259.
| في كومنز صور وملفات عن: انفصال المشيمة المبكر |