|
تضامنًا مع حق الشعب الفلسطيني |
متلازمة لوتيمباشر
| متلازمة لوتيمباشر | |
|---|---|
| تعديل مصدري - تعديل |
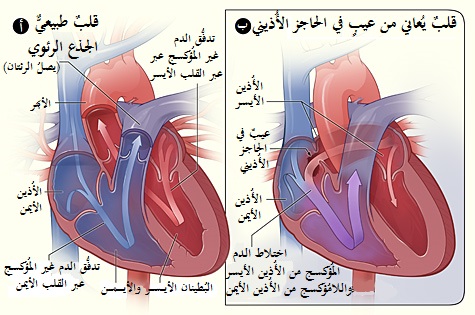
متلازمة لوتيمباشر (بالإنجليزية: Lutembacher's syndrome) هي شكل نادر للغاية من أمراض القلب الخلقية التي تصيب إحدى حجرات القلب (عادة الأذين) وكذلك تصيب الصمامات (عادة ما يكون الصمام التاجي)،[1] ومن المعروف باسم كل من عيب الحاجز الأذيني الخلقي (بالإنجليزية: Atrial septal defect) وتضيق الصمام التاجي المكتسب (بالإنجليزية: Mitral valve stenosis)،[2] يشير عيب الحاجز الأذيني الخلقي (عند الولادة) إلى وجود فتحة في الحاجز أو الجدار الذي يفصل الأذينتين، عادةً هذه الحالة يتم ملاحظتها في الأجنة والرضع،[3] يشير تضيق الصمام التاجي إلى أشرفة الصمام التاجي أو وريقات الصمام(بالإنجليزية: cusps) التي تلتصق ببعضها البعض مما يجعل فتحة الدم تمر من الأذين إلى البطين صغيرة جدًا،[4] فبما أن الصمام يظهر أنه صغير جدًا، فيصعب على الدم المرور من الأذين الأيسر إلى البطين الأيسر، تشمل العيوب التي تصيب الحاجز التي قد تحدث مع متلازمة لوتيمباشر ما يلي: عيب الفوهة الأولية للحاجز الأذيني أو عيب الفوهة الثانوية (بالإنجليزية: Foramen secundum) الذي يكون أكثر انتشارًا.[1]
تؤثر متلازمة لوتيمباشر على الإناث أكثر من الذكور،[1] يمكن أن تؤثر على الأطفال أو البالغين؛ يمكن أن يولد الشخص المصاب بهذا المرض أو يتطور في وقت لاحق من الحياة، تم وصف المتلازمة لأول مرة بواسطة رينيه لوتيمباشر (1884-1968) من باريس في عام 1916.[2][5]
لإصلاح متلازمة لوتيمباشر، غالبًا يتم إجراء عملية جراحية، هناك عدة أنواع من العمليات الجراحية اعتمادًا على سبب متلازمة لوتيمباشر (عيب الفوهة الأولية للحاجز الأذيني أو عيب الفوهة الثانوية مع تضيق الصمام التاجي):
- خياطة أو وضع قطعة من النسيج (مشابه لترقيع الجلد) على الفجوة لإغلاق الفتحة بالكامل.
- إعادة بناء الصمام التاجي والصمام ثلاثي الشرفات أثناء تصحيح أي ثقوب في القلب.
- جهاز أو أداة الإغلاق لعيب الحاجز الأذيني مثل مظلة أمبلاتزير(بالإنجليزية: Amplatzer umbrella)، وسدادة القلب(بالإنجليزية: CardioSEAL) لسد وإغلاق الفجوة.[2][بحاجة لمصدر]
- العلاج بواسطة طريق القثطار عن طريق الجلد.[2]
- رأب الصمام عن طريق القثطار البالوني لتصحيح التضيق التاجي.[2]
الأعراض
نظرًا لأن متلازمة لوتيمباشر معروفة باسم عيب الحاجز الأذيني وتضيق الصمام التاجي، فإن معظم الأعراض المصاحبة ستكون مرتبطة بهما، بالنسبة لمعظم الناس، سيبقون بدون أعراض، أي لا تظهر عليهم أي أعراض، لكن عندما تظهر الأعراض، فإنها ترجع بشكل أساسي إلى عيب الحاجز الأذيني وتعتمد الأعراض تبعًا لحجم الثقب في الأذينين، إذا كان لدى المريض عيب حاجز أذيني كبير، فإن الإحتقان الرئوي (تراكم الدم أو السائل في الرئتين) سيحدث لاحقًا ولكن إذا كان لدى المريض عيب حاجز أذيني صغير، ستظهر أعراض المرض مبكرًا، بشكل عام، ما لم يكن عيب الحاجز الأذيني وتضيق الصمام التاجي يسبب متلازمة لوتيمباشر الشديدة، قد لا تظهر الأعراض حتى العقد الثاني والثالث من حياة المريض، والمقصودة أن عمر المريض يكون 20-30 سنة.[بحاجة لمصدر]
نظرًا لأن العديد من الأعراض لا تظهر بدون أعراض وقد لا تظهر إلا في وقت لاحق من العمر، فإن مدة الأعراض أو تواترها تختلف، بالنسبة للأعراض مثل الخفقان والحمل الزائد البطيني(بالإنجليزية: Volume overload) وفشل القلب والإحتقان الرئوي، قد تكون هذه الأعراض مفاجئة وليست متكررة؛ لأنها أعراض حادة للغاية، بالنسبة للأعراض مثل الصوت العالي التاجي (أس1)، الرئوي (أس2)، نفخة وسط الانبساط(بالإنجليزية: Diastolic heart murmur)، التعب، انخفاض القدرة على تحمل التمرينات، زيادة الوزن، الوذمة أو خزب جلدي في الكاحل، ألم الربع العلوي الأيمن، والإستسقاء البطني، قد تكون هذه الأعراض أقل تواتراً وشدة، قد لا تكون مدتها سوى بضع ثوانٍ أو دقائق أو حتى أشهر.
الأعراض الرئيسية
يمكن أن تتراوح الأعراض الرئيسية لمتلازمة لوتيمباشر نتيجة عيب الحاجز الأذيني ووالتضيق التاجي من قصور القلب إلى الاحتقان الرئوي.
- الحمل الزائد للبطين الأيمن وفشل القلب الأيمن: كلاهما ناتج عن عيب حاجز أذيني وتضيق تاجي كبير (متوسط إلى وخيم الشِدّة).
- الخفقان: يحدث هذا بسبب تدفق الدم من الأذين الأيسر إلى الأذين الأيمن مما يؤدي إلى ارتفاع الضغط الأذيني الأيسر ويؤدي إلى تضيق الصمام التاجي، كلا الأذينين تتوسع (تتمدد أو انفتحت قليلاً)، مما يؤدي إلى عدم انتظام ضربات القلب الأذيني في المستقبل أو الرجفان الأذيني.
- الإحتقان الرئوي: عندما يتجمع الدم أو السائل داخل الرئتين؛ هذا هو عادة من أعراض تضيق الصمام التاجي وعيب حاجز أذيني صغير.
- الصوت العالي للصمام التاجي (أس1) والانقسام الثابت الشاسع الرئوي (أس2): الصوت العالي للصمام التاجي (أس1) والانقسام الثابت الشاسع الرئوي (أس2) من أعراض تضيق الصمام التاجي، غالبًا ما تكون الأصوات ناتجة عن انخفاض تدرج الضغط في المنطقة التاجية الناجم عن انخفاض الضغط على الأذين الأيسر من خلال عيب الحاجز الأذيني والتنحي (الانتقال من الوضع الطبيعي) للجزء السفلي البطين الأيسر من القلب إلى البطين الأيمن الكبير، سبب انقسام صوت القلب الثاني (أس2) هو زيادة تدفق الدم في القلب الأيمن خلال عيب الحاجز الأذيني مما يسبب في إغلاق متأخر للمكون الرئوي في (أس2) وكذلك انخفاض تدفق الدم البطيني والأبهري الأيسر.
- الثالث والرابع من النفخة الإنبساطية المتوسطة، نفخة انقباضية مبكرة: سبب نفخة القلب هو زيادة تدفق الدم عبر الصمام ثلاثي الشرفات بسبب عيب الحاجز الأذيني؛ يسمع بشكل أفضل في المنطقة السفلية اليسرى السفلى أو أسفل القلب (نبض القمة).
الأعراض الثانوية
- الإرهاق والتعب: تحدث الأعراض نتيجة انخفاض تدفق الدم (الدم المؤكسج إلى بقية الجسم)، عندما يعاني المريض من مرض التضيق التاجي ويتدفق الدم من الأذين الأيسر إلى الأذين الأيمن يؤدي نقصان تدفق الدم للأمام إلى البطين الأيسر إلى انخفاض تدفق الدم الدوراني؛ هذا يسبب التعب.
- انخفاض تحمل التمرينات: الأعراض الناتجة أيضًا عن انخفاض تدفق الدم (الدم المؤكسج إلى بقية الجسم)، كما هو الحال مع التعب، عندما يعاني المريض من مرض التضيق التاجي ويتدفق الدم من الأذين الأيسر إلى الأذين الأيمن، يتم تقليل تدفق الدم إلى الأمام في البطين الأيسر مما يؤدي إلى انخفاض تدفق الدم الدوراني؛ هذا يسبب التعب وبالتالي انخفاض القدرة على تحمل الممارسات.
- زيادة الوزن: يوجد هذا بشكل شائع في المرضى الذين يعانون من عيب الحاجز الأذيني كبير، ويمكن أن يكون أحد أعراض الإصابة بقصور القلب الأيمن، نظرًا لوجود تدفق دم من اليسار إلى اليمين بشكل مزمن عبر الأذينين، سيؤدي ذلك في المستقبل إلى قصور القلب الأيمن.
- وذمة الكاحل: يحدث هذا أيضًا بسبب عيب الحاجز الأذيني كبير، وله نفس الأعراض والأسباب كما يظهر في زيادة الوزن وألم الربع العلوي الأيمن، بما أن تدفق الدم لا يحدث بشكل صحيح والقلب يضخ تحت الضغط، فإن تجمع الدم والسوائل سيحدث في الكاحلين.
- ألم الربع العلوي الأيمن: كما تسبب عيب الحاجز الأذيني كبير، لديه نفس الأعراض والأسباب الكامنة مثل زيادة الوزن وذمة الكاحل.
- الاستسقاء البطني: يعرف الاستسقاء بالتراكم غير الطبيعي للسائل في الفراغات بين بطانة البطن والأعضاء البطنية. نفس الأعراض وأسباب زيادة الوزن، وذمة الكاحل، وألم الربع العلوي الأيمن.[6]
أعراض أقل شيوعًا
ضيق النفس الليلي الانتيابي، ضيق النفس الاضطجاعي، نفث الدم(علامة احتقان وريدي رئوي)، هذه الأعراض أقل تواترا في متلازمة لوتيمباشر وترتبط بدرجة أكبر مع مرض التضيق التاجي ومرض عيب الحاجز الأذيني أو المرضى الذين يصابون بمتلازمة لوتيمباشير الراجعة، ويتسبب هذا أعراض تضيق التاجي.[6]
اضطرابات ذات صلة
الأسباب
لوتيمباشر يُسبب بشكل غير مباشر بواسطة ضرر في القلب أو بسبب اضطرابات، متلازمة لوتيمباشر إحدى أسبابها العيوب الخلقية حيث يفشل القلب في إغلاق جميع الثقوب في الجدران بين الأذينين أو بسبب الحمى الروماتيزمية حيث يحدث ضرر لصمامات القلب مثل الصمام التاجي وينتج عن ذلك فتح جدار القلب وخصوصًا الحاجز الأذيني، في متلازمة لوتيمباشر، عادة ما يُنظر إلى الجنين أو الرضيع على وجود ثقب في جدار القلب (بين الأذينيين) الذي بين يفصل الأذين الأيمن والأيسر.[7] عادة أثناء نمو الجنين، يتجنب الدم الرئتين ويؤكسج من المشيمة، يمر الدم من الحبل السري ويتدفق إلى الأذين الأيسر من خلال فتحة تسمى الثقبة البيضاوية، الثقبة البيضاوية هو ثقب بين الأذينين.[7]
ما إن يولد الطفل وتبدأ الرئتان بالملء بالهواء ويتغير تدفق الدم في القلب، يقوم لسان النسيج (يشبه إلى حد ما باب الفخ) ويسمى الحاجز الأولي بإغلاق الثقب البيضاوية أو الثقب الموجود بين الأذينين ويصبح جزءًا من الجدار الأذيني، فشل الثغرة بين الأذينتين في الإغلاق بعد الولادة يؤدي إلى اضطراب يسمى عيب الحاجز الأذيني الأولي،[7] أكثر المشاكل شيوعًا في فتحة موجودة في القلب مع متلازمة لوتيمباشير هي عيب الحاجز الثانوي الأذيني، الفوهة الثانوية هو ثقب يوجد داخل لسان النسيج (الحاجز الأولي) والذي سيغلق في نهاية المطاف الفتحة بين الأذينين بعد الولادة، مع أي من أنواع عيب الحاجز الأذيني، يؤدي عيب الحاجز الأذيني عادةً إلى تدفق الدم من الأذين الأيمن ويتخطى الذهاب إلى البطين الأيمن وبدلاً من ذلك يتدفق إلى الأذين الأيسر، في حالة وجود تضيق الصمام التاجي (تصلب لسان النسيج أو أشرفة النسيج المعروف باسم الصمام الذي يفتح ويغلق بين الأذين الأيسر والبطين للتحكم في تدفق الدم)، سوف يتدفق الدم إلى الأذين الأيمن خلال الفتحة بين جدار الأذين بدلاً من التدفق في البطين الأيسر والدورة الدموية الدوارنية،[1][7] في النهاية يؤدي هذا إلى مشاكل أخرى مثل فشل البطين الأيمن وتدفق دم منخفض إلى البطين الأيسر.[1]
بالإضافة إلى عيب الحاجز الأذيني، التضيق التاجي يمكن أن يكون مكتسب (موجود إما من نوبة من الحمى الروماتيزمية أو أن الأم كانت تعاني من الحمى الروماتيزمية أثناء الحمل) أو خلقي (الطفل الذي يولد مع الاضطراب) مع مزيج من عيب الحاجز الأذيني والتضيق التاجي، يمكن أن يكون القلب تحت إجهاد شديد لأنه يحاول نقل الدم في جميع أنحاء القلب والرئتين.
الآلية


لا توجد آلية دقيقة لمتلازمة لوتيمباشر ولكن بدلاً من ذلك مجموعة من الاضطرابات نتيجة خلل في الحاجز الأذيني وتضيق الصمام التاجي.
ويعتقد أن عيب الحاجز الأذيني ناتج عن الفشل في إغلاق الثقب (الثقبة البيضاوية) بين الأذين الأيمن والأيسر الموجود عادة داخل القلب أثناء نمو الجنين، ويمكن أن يكون الثقب مكتسب، هناك نوعان من عيب الحاجز الأذيني وهي عيب الحاجز الثانوي الأذيني وعيب الحاجز الأذيني الأولي.
عيب حاجز الفوهة الأولية الأذينية
فشل الثقب بين الأذين الأيمن والأيسر في الإغلاق بعد الولادة بوقت قصير هو السبب وراء عيب الحاجز الأذيني الأولي، أثناء نمو الجنين، سيمر الدم من الحبل السري ويتدفق إلى الأذين الأيسر من خلال ثقب بين الأذينين، حالما يولد الطفل وتبدأ الرئتان بالملء بالهواء، يتغير تدفق الدم في القلب، الحاجز الأولي من الطبيعي أن يغلق الثقبة البيضاوية بين الأذينين وتصبح جزءًا من الجدار الأذيني،[7] من خلال عيب الحاجز الأذيني الأولي، بعد الولادة، لن تكون الفتحة مغلقة تمامًا؛ مما يسمح للدم المنزوع الأكسجين بالتدفق إلى الأذين الأيسر من الأذين الأيمن، مع فشل الدم في المرور من الأذين الأيمن إلى البطين الأيمن ثم إلى الأوردة الرئوية، لن يحصل الدم على أي أوكسجين قبل أن يغادر القلب وينتقل إلى أجزاء أخرى من الجسم،[7] بسبب تدفق الدم غير الصحيح، أعراض مثل التعب (من انخفاض تدفق الدم الوراني)، والخفقان (من تدفق الدم من الأذين الأيسر إلى الأذين الأيمن)، وزيادة الوزن،وذمة، وألم في أعلى الصدر الأيمن (جميعها ناتجة من تدفق الدم من الأذين الأيسر إلى اليمين)، وضيق التنفس الليلي الانتيابي (ضيق التنفس أثناء النوم)، وضيق التنفس الاضطجاعي (صعوبة في التنفس أثناء الاستلقاء)، ونفث الدم أو سعال الدم (كل ذلك ناتج عن عيب الحاجز الأذيني الصغير التي تسبب تدفق الدم من الأذين الأيسر إلى الأذين الأيمن).[6]
عيب حاجز الفوهة الثانوي الأذيني
الشكل الأكثر شيوعا لمتلازمة لوتيمباشر، عيب حاجز الفوهة الثانوي الأذيني، سوف تتشكل فتحة في لسان النسيج والمعروف باسم الحاجز الأولي التي يجب أن تغلق بين الأذينين بعد الولادة، مع ظهور فتحة تم إنشاؤها في الحاجز الأولي، يمكن للدم أن يتدفق مرة أخرى من الأذين الأيمن إلى الأيسر،[1] يسبب عيبب الفوهة الثانوي الكثير من الأعراض وهي نفسها التي تظهر في عيب الحاجز الأذيني الأولي، مع أي من أنواع عيوب الحاجز الأذيني، سوف يتدفق الدم من الأذين الأيمن يتخطى البطين الأيمن (أو يتدفق القليل جدا في البطين) وبدلاً من ذلك يتدفق إلى الأذين الأيسر، وبالتالي هناك احتمالية في نقصان الأكسجين من الدم الذاهب للجسم،[1][7] في بعض الأحيان، يتم تحديد اتجاه تدفق الدم إلى حد كبير من خلال قدرة البطين الأيسر والأيمن على الانقباض والإسترخاء.[1]
بغض النظر عن التشوهات الخلقية أو الولادية التي تسبب عيب الحاجز الأذيني، يعتقد أن عيب الحاجز الأذيني قد يكون مكتسب، أثناء العمليات الجراحية التداخلية مثل بضع الصمام التاجي (عملية جراحية تتم لإصلاح الصمام التاجي)، فإن 11-12% من الأفراد يصابون بعيب الحاجز الأذيني؛ مما يسمح بتدفق الدم من الأذين الأيسر إلى اليمين.
تضيق الصمام التاجي
السبب الثاني لمتلازمة لوتيمباشر هو تضيق الصمام التاجي، يمكن أن تكون ناجمة عن عيوب خلقية أو حمى روماتيزمية أو مجرد إجهاد للقلب بسبب عيب الحاجز الأذيني؛ لأن مرض تضيق الصمام التاجي يمكن أن يكون بسبب عدة أشياء، لا توجد آلية دقيقة ولكن هناك العديد من الآليات أو الأسباب، إذا كان تضيق الصمام التاجي ناتجًا عن عيوب خلقية أثناء النمو بسبب الحمى الروماتيزمية، فقد تحدث عدة أشياء في القلب، الحمى الروماتيزمية تجعل الجهاز المناعي يهاجم أنسجة البروتين الخاصة به مما يؤدي إلى تشكل أضرار على ألسنة وأشرفة الصمام التاجي، عندما تلتئم الأشرفة بمرور الوقت، تفقد الأشرفة غشائها ومرونتها؛ مما يؤدي إلى ظهور أشرفة متصلبة، يجعل فقدان الصمامات التاجية مرونتها المناسبة من الصعب على الصمامات فتحها والسماح بتدفق الدم؛ نتيجة لتوقف تدفق الدم أو إبطائه بسبب الصمام المتعطل، يبدأ الضغط في الزيادة في القلب. كان يعتقد من قبل أن عيب الحاجز الأذيني غير موجود بالفعل، ويمكن أن يتشكل بسبب التضيق التاجي، ولكن يعتقد الآن أن عيب الحاجز الأذيني يمكن أن يكون عيب خلقي أو مكتسب من العمليات الجراحية.[8]
إجمالاً، ليس لدى متلازمة لوتيمباشر آلية معينة، ولكن مزيجًا نتيجة عيوب الحاجز الأذيني وتضيق الصمام التاجي.
التشخيص
التشخيص الأساسي لمتلازمة لوتيمباشرعن طريق الفحوصات الجسدية لأصوات القلب، تخطيط القلب، تصوير الصدر بالأشعة، تخطيط صدى القلب عبر المريء، رسم خرائط تدفق اللون، تصوير دوبلر، يمكن أن يساعد استخدام الاختبار المتنوع في التمييز بين الحالات المحتملة الأخرى مثل القصور التاجي أو مرض إبشتاين أو عيب الحاجز البطيني.[9]
الفحوصات البدنية
يتم إجراء الفحص البدني للتحقق من وجود أصوات غير طبيعية في القلب أو حالة القلب أو ضغط الدم أو الرئتين أو الخفقان أو الوذمة أو زيادة الوزن أو الإستسقاء البطني أو أي أعراض أخرى غير طبيعية، يمكن أيضًا سحب الدم للمساعدة في تحديد سبب التعب، وتحديد الاستسقاء، والمشاكل الصحية الأخرى التي قد ترتبط ارتباطًا وثيقًا بالتسبب في الأعراض مثل الكلى والكبد والمناعة (علامات الحمى الروماتيزمية)، ومستويات الجلوكوز غير الطبيعية.
تخطيط كهربائية القلب
يستخدم مخطط القلب الكهربائي (أي سي جي) لتحديد موقع وحجم واتجاه تدفق الدم من خلال الفتحة الأذينية، والدورة الدموية للبطين الأيمن، الصمام ثلاثي الشرفات، وعمل البطين الأيسر، يمكن أيضًا استخدام تخطيط كهربائية القلب لتحديد إيقاع القلب لتحديد ما إذا كانت هناك إشارة إلى إيقاع الجيوب النظامية أو الرجفان الأذيني. في مخطط كهربائية القلب، سيتم دراسة مورفولوجيا الموجة بي لمعرفة إذا كان هناك أي خلل غير طبيعي، إذا كانت الموجة بي (إزالة الإستقطاب الأذيني) أثناء تخطيط القلب الكهربائي، عبارة عن موجات طويلة أو واسعة أو منقسمة في الليد الثاني مصحوبًا بقوة سلبية معكوسة عميقة في (v1)، فسيتم اعتبار ذلك غير طبيعي؛ يجب أن ترتبط موجة واحدة فقط مع الموجة بي، بالإضافة إلى ذلك، في تخطيط القلب سيتم فحص مورفولوجيا موجة مركب كيو آر إس والمحور بحثًا عن أي خلل غير طبيعي، إذا أظهر تخطيط القلب انحراف المحور الأيمن وهو غير طبيعي أو إحصار الحزمة (وهذا يعني أنه لم يكن هناك إشارة يمر الأذين لتوجيه البطين إلى تقلص أو إخراج الدم من البطين).[9]
تصوير الصدر بالأشعة السينية
يستخدم تصوير الصدر بالأشعة السينية لتحديد ما يلي:
- تفشغ الرئتين: سيساعد الاختبار في تحديد ما إذا كانت هناك تحويلة من اليسار إلى اليمين مما يعني أن الدم يتدفق من الأذين الأيسر إلى اليمين من خلال ثقب بين الأذينين.
- توسع وزيادة حجم الأذين الأيسر: سيساعد الاختبار في تحديد ما إذا كان الأذين الأيسر متوسع بسبب تغير تدفق الدم.
- توسع وزيادة حجم البطين الأيمن: سيساعد الاختبار في تحديد ما إذا كان البطين زاد حجمه بسبب زيادة الدم فوق المعدل الطبيعي أو إذا كان البطين بحاجة إلى العمل بجدية أكبر من المعتاد لضخ الدم من البطين.
- توسع الشريان الرئوي: سيساعد الاختبار في تحديد ما إذا كان هناك كمية كبيرة من الدم في الأوردة والشرايين الرئوية عن المعتاد.
- تكلس الصمام التاجي في وقت متأخر من الحياة: سوف يساعد الاختبار في تحديد ما إذا كان الصمام التاجي أو الأشرفة تصبح صلبة وتفقد قوتها المرنة.
- الاحتقان الوعائي الرئوي، إشارة إلى توسّع الأذيني الأيسر: الاختبار سوف يساعد على تحديد ما إذا كان هناك علامة على مرض التضيق التاجي وعيب الحاجز الأذيني وكيف هي شدة كل منهما على حد سواء.[9]
تخطيط صدى القلب عبر المريء أو عبر الصدر
تخطيط صدى القلب عبر المريء أو عبر الصدر، وهما صور ثنائي الأبعاد التي يمكن أن تكون معملولة للقلب، يمكن استخدامها لتحديد مراحل متلازمة لوتيمباشر.
يتم استخدامها لتحديد:
- ضخامة الأذين الأيسر: يمكن للاختبار أن يساعد في تحديد ما إذا زاد حجم الأذين الأيسر إلى زيادة تدفق دم كبير عن العادي.
- ضخامة الأذين الأيمن والبطين: سيساعد الاختبار في تحديد ما إذا كان الأذين الأيمن والبطين قد أصبح فيهما ضخامة في الحجم بسبب زيادة تدفق الدم.
- عيب الحاجز الأذيني: سيساعد الاختبار في تحديد ما إذا كان هناك فجوة بين الأذينين وما إذا كان الدم يتدفق عبرهما.
- تضيق الصمام التاجي: سيساعد الاختبار في تحديد ما إذا كان تدفق الدم عبر الصمام التاجي طبيعيًا أو إذا كان الصمام التاجي متصلبًا، وفتحة الصمام حجمها صغير، وتقلص تدفق الدم من خلالها.[9]
تعيين تدفق اللون وتصوير دوبلر
يتم استخدام تدفق الألوان وتصوير دوبلر للمساعدة في تأكيد وجود وكذلك تقييم شدة عيب الحاجز الأذيني وتضيق الصمام التاجي.[9]
الأشعة السينية للصدر
سيتم إعطاء أشعة سينية على الصدر لتحديد حجم القلب والأوعية الدموية التي تزود الدم إلى الرئتين.[10]
قسطرة القلب
يتم عمل قسطرة القلب لتأكيد التشخيص، لم يتم القيام به بشكل روتيني قبل، يمكن استخدامه أيضًا لتقييم شدة عيب الحاجز الأذيني، وقياس منطقة الصمام التاجي، لتحديد وجود عيب الحاجز الأذيني، يتم تمرير قسطرة عبر الفتحة المشتبه بها بين الأذين إلى الأذين الأيسر.[بحاجة لمصدر]
العلاج
لعلاج متلازمة لوتيمباش، يجب أولاً معالجة الأسباب الكامنة وراء هذا الاضطراب: تضيق الصمام التاجي وعيب الحاجز الأذيني.
عادة ما يتم علاج متلازمة لوتيمباشير جراحياً بعلاجات مثل:
- القسطرة عن طريق الجلد لتضيق الصمام التاجي.
- أداة إغلاق الحاجز للعيب الحاجز الأذيني.
يمكن أن تشمل معالجة القثطار عبر الجلد لمرض تضيق الصمام التاجي علاجات القثطار مثل رأب الصمامات بالبالون.
القسطرة عن طريق الجلد
يستخدم العلاج عن طريق القثطار عبر الجلد لإصلاح الصمام التاجي وفي بعض الأحيان لإصلاح الحاجز، في القسطرة البالونية التي تستخدم في إصلاح الصمام التاجي، يستخدم قثطار، ويتم وضع بالون مثل بالون إينو في الأوعية الدموية في منطقة الفخذ والبالون يوجه إلى القلب، إذا لم يكن هناك ثقب بالفعل، فقد يلزم عمل ثقب صغير في الحاجز الأذيني ويتم إدخاله في الصمام التاجي من خلال الأذين الأيسر؛ ثم يتم نفخ البالون، سيتم نفخ البالون الذي تم إدخاله داخل الصمام التاجي وإفراغه عدة مرات لتوسيع فتحة الصمام حتى تكون فتحة الصمام مُرضية؛ سيتم بعد ذلك تفريغ البالون وإزالته.[2][11]
ميزة استخدام الإجراءات عن طريق الجلد بدلاً من جراحة القلب المفتوح ليست بحاجة إلى تخدير عام، ونقل الدم، ووقت الشفاء أسرع، العيب في هذا الإجراء هو عدم وجود إجراءات تكرار وجراحة عبر الحاجز إذا لزم الأمر في وقت لاحق، أيضًا إذا أصيب المريض لاحقًا بانتكاس تضيق الصمام التاجي، فسيلزم إجراء الجراحة واستخدام تقنيات متخصصة أكثر،[2] بالإضافة إلى ذلك، إذا كانت هناك حاجة لإدخال ثقب في الأذينين للوصول إلى الصمام التاجي، فهناك خطر الإصابة بعيب الحاجز الأذيني الثانوي.[2]
الآثار جانبية
الآثار الجانبية المحتملة لهذا الإجراء غير المخترق للجسم يمكن أن تكون:
- حمى
- ألم في الصدر
- ضيق في التنفس
- تورم غير عادي أو زيادة الوزن
- تورم، نزيف، تغير في لون الجلد في موقع القثطار الأولي في الفخذ، أو ألم في الفخذ.
آلة الإغلاق
لعلاج عيب الحاجز الأذيني، يمكن استخدام آلة الإغلاق، في الواقع، غالبًا ما يوصى بإغلاق عيب الحاجز الأذيني في بعض الحالات، مثل حالة المريض الذي يعاني من تدفق الدم من الأذين الأيسر إلى الأيمن مع نسبة تدفق الرئوي على التدفق كامل الجسم من (كمية التدفق الرئوي/كمية التفق على كامل الجسم>1.5)، من الأفضل إجراء هذا الإجراء بين عمر 2-4 سنوات.[بحاجة لمصدر]
يتم الإغلاق بطريقتين: عن طريق إجراء تدخلي أوالعملية الجراحية.
الإجراء التدخلي
يتم هذا الإجراء عن طريق وضع جهاز مثل «المظلة» أو السدادة القلبية وهي متشابهة مع العلاج عبر القثطار عن طريق الجلد، يتم إدخال القثطار في الأوعية ووتوجيهها إلى القلب وإدخالها في عيب الحاجز الأذيني لإغلاق العيب، جهاز إغلاق آخر تم استخدامه لإغلاق الحاجز الأذيني هو غور هيلكس، بعد إدخال الجهاز وتغطية العيب، ستنمو الأنسجة بمرور الوقت على جهاز الزرع لتصبح جزءًا من القلب، سيتم إعطاء الدواء المضاد للتخثر للمريض خلال الأشهر الستة الأولى بعد الجراحة ومنها الأسبرين أو كلوبيدوقريل أو الوارفارين (الكومادين).[10]
عملية جراحية
يتم هذا الإجراء من خلال جراحة القلب المفتوح (بضع القص أو بضع الصدر) باستخدام دورة دموية خارج الجسم حيث يتم إيقاف القلب للسماح بوضع نظام من القنية الخاصة، يتم إغلاق الثقب بخياطة مباشرة إذا كان الثقب صغيرًا بدرجة كافية أو إذا كان الثقب أكبر يتم خياطة قطعة صغيرة من التامور (نسيج القلب أو الجلد) لإغلاق الثقب.[بحاجة لمصدر]
لزيادة جودة الحياة بعد إجراءات أو جراحات في عيب الحاجز الأذيني، يجب على المرضى إجراء فحص بدني وتخطيط كهربية القلب كل 3 و 6 و 12 شهرًا مع أخصائي القلب، بالنسبة للعديد من المرضى الذين يعانون من إصلاح إغلاق عيب الحاجز الأذيني الثانوي، يمكنهم العودة إلى أنشطتهم الطبيعية ما لم يكن الإجراء هو قسطرة القلب والتي في هذه الحالة يجب أن يستريحوا لبضعة أيام.[10][12]
يجب أن يظل جميع المرضى يتناولون أدوية ضد التخثر لمدة 6 شهور على الأقل وحتى عام واحد ما لم يصاب المريض بسكتة دماغية يكونون فيها دائمًا على ادوية ضد التخثر، المرضى الذين يعانون من مرض الشريان التاجي أو ارتفاع ضغط الدم الرئوي سوف يتناولون أدوية إضافية يتم وصفها بواسطة الطبيب، للمرضى الذين خضعوا لجراحة القلب لإصلاح العيب أو تلقوا جهاز الإغلاق بواسطة القسطرة، سيحتاجون إلى اتخاذ شكل من أشكال المضادات الحيوية لمنع الالتهابات مثل التهاب الشغاف لمدة 6 أشهر على الأقل بعد العملية.[10][12]
النجاح في إغلاق عيب الحاجز الأذيني مرتفع للغاية، 96% للإجراءات عن طريق الجلد، 100% من العمليات الجراحية للعيب الحاجز الأذيني كما وجدت من قبل مجموعة بحثية واحدة،[12] لم يتم العثور على أي مريض توفي إما عن طريق العلاجات الجراحية أو الإجراءات التداخلية، 7.2% فقط من المرضى الذين تلقوا الجهاز، 24% من المرضى الذين خضعوا للجراحة لديهم مضاعفات، تباينت الإقامة في المستشفى لكل مجموعة، وكانت المجموعة الجراحية (3.4 ± 1.2) يوم ومجموعة أجهزة الإغلاق (1.0 ± 0.3) يوم،[12] كما رأينا في هذه الدراسة، كان التشخيص جيدًا وقد تكون نوعية الحياة ممتازة.[بحاجة لمصدر]
الآثار الجانبية
الآثار الجانية مع الإجراءات التدخلية لميتم دعمها على نطاق واسع حتى الآن.[12]
الآثار الجانبية المحتملة من إجراء جهاز الإغلاق للعيب الحاجز الأذيني يمكن أن تكون:
- حمة
- ألم في الصدر
- ضيق في التنفس
- تورم غير عادي أو زيادة الوزن
- تورم، نزيف، تغير في لون الجلد في موقع القثطار الأولي في الفخذ، أو ألم في الفخذ.
مع الإغلاق الجراحي، يكون خطر الإصابة بالعدوى والحمى وتجلط الدم الطبيعي من بين المخاطر، في حالة وجود أي علامات عدوى مثل التورم أو الألم أو الحمى، يجب على المريض طلب العناية الطبية، المرضى الذين تم إصلاح عيب الحاجز الأذيني مؤخرًا، هم أكثر عرضة للإصابة بالرجفان الأذيني وخاصة إذا كان الجهاز غير مستقر.[12]
البحوث الحديثة
من خلال فحص فوائد استخدام العلاج عن طريق الجلد كبديل للوسائل الجراحية لتصحيح مرض تضيق الصمام التاجي وعيب الحاجز الأذيني، فقد وجد أن العلاج عن طريق الجلد مجتمعة، بما في ذلك رأب الصمام للتضيق التاجي واستخدام مظلة الحاجز لإغلاق عيب الحاجز الأذيني، حسنت مساحة منطقة الصمام التاجي للمريض إلى 2.1 سم (مقارنةً بـ 1.5 سم السابقة)، والحد الأقصى لنسبة الانحدار الانبساطي إلى 9 مم زئبق (مقارنة بـ 17 مم السابقة زئبق)، ونسبة الانحدار المتوسط الانبساطي إلى 4 مم زئبق (مقارنة بـ 9 مم زئبق سابقًا).[13]
في دراسة أخرى، طور الجراحون طريقة لاستخدام العلاج عن طريق الجلد في الحالات الصعبة، في هذه الدراسة، طوروا تقنية لاستخدام بالون إينو في رأب الصمامات ولكن لإدخال سلك في الأذين الأيسر قبل إدخال البالون، وقد مكن ذلك الجراحين من أن يكونوا أكثر دقة في علاج الصمام التاجي وليس لديهم البالون لتنزلق من مكانه؛ زُود السلك كدليل لإدخال البالون.[14]
وقد تم النظر في الإجراءات الأخرى عن طريق الجلد بجانب رأب الصمام التاجي بالبالون لتضيق الصمام التاجي، تم استكشاف إجراء لثني وطيّ أشرفة الصمام عن طريق الجلد (إصلاح الأشرفة من الحافة إلى الحافة) كوسيلة لزيادة فتح صمام التاج عن طريق تثبيت أشرفة الصمام التاجي، يتم توصيل المشابك إلى التاج عن طريق قسطرة كما هو الحال مع البالون، ثم يتم تثبيتها على الصمام التاجي، من بين المرضى الذين تلقوا هذا العلاج، حقق 74% من المرضى نجاحًا جراحيًا، وفي عام واحد، تم إنقاذ 68% من الموت، و 90% من الاضطرار إلى إجراء عملية جراحية أو موت، أي تشخيص كنسبة 76.3% في ثلاث سنوات.[15]
نظرًا للعديد من العلاجات الممكنة القادمة، تستمر الأبحاث المستقبلية في إيجاد الطرق الأفضل لعلاج مرضى لوتيمباشر بشكل غير جراحي كما هو الحال مع العلاج عن طريق الجلد، دون النجاح في علاج المضاعفات الأكثر خطورة لمرضى لوتيمباشر يمكن أن تحدث مضاعفات أكثر خطورة مثل فشل القلب أو حتى الاضطرابات مثل متلازمة إيزنمنجر.[7]
المراجع
- ^ أ ب ت ث ج ح خ د Kulkarni، Sandhya؛ Amit K. Sakaria؛ Sanket K. Mahajan؛ Kuldeep B. Shah (2012). "Lutembacher's syndrome". Journal of Cardiovascular Disease Research. ج. 3 ع. 2: 179–181. DOI:10.4103/0975-3583.95381. PMC:3354470. PMID:22629045.
- ^ أ ب ت ث ج ح خ د Behjatiardakani، Mostafa؛ Mansour Rafiei؛ Hossein Nough؛ Reza Rafiei (2011). "Trans-Catheter Therapy of Lutembacher Syndrome: A Case Report". Acta Medica Iranica. ج. 49 ع. 5: 327–330.
- ^ "Facts about Atrial Septal Defect". Centers for Disease Control and Prevention. مؤرشف من الأصل في 2019-06-19. اطلع عليه بتاريخ 2014-05-02.
- ^ Hall، John (2011). Guyton and Hall Textbook of Medical Physiology. Philadelphia, PA: Saunders Elsevier.
- ^ "René Lutembacher". www.whonamedit.com (بen-US). Archived from the original on 2018-11-27. Retrieved 2018-11-27.
{{استشهاد ويب}}: صيانة الاستشهاد: لغة غير مدعومة (link) - ^ أ ب ت Riaz، Kamran. "Lutembacher Syndrome Clinical Presentation". مؤرشف من الأصل في 2018-11-07.
- ^ أ ب ت ث ج ح خ د Marmur، Johnathan. "Atrial Septal Defects (ASD) and Patent Foramen Ovale (PFO)". مؤرشف من الأصل في 2018-09-17.
- ^ Riaz، Kamran (فبراير 2019). "Lutembacher Syndrome". مؤرشف من الأصل في 2019-09-06.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ أ ب ت ث ج Riaz، Kamran. "Lutembacher Syndrome Workup". مؤرشف من الأصل في 2018-11-07.
- ^ أ ب ت ث "Atrial Septal Defect (ASD)". Cleveland Clinic. مؤرشف من الأصل في 2014-09-10. اطلع عليه بتاريخ 2014-05-02.
- ^ "Diseases & Conditions". Cleveland Clinic. مؤرشف من الأصل في 2014-08-15. اطلع عليه بتاريخ 2014-05-02.
- ^ أ ب ت ث ج ح Krasuski، Richard A. (فبراير 2007). "When and how to fix a 'hole in the heart': approach to ASD and PFO". Cleveland Clinic Journal of Medicine. ج. 74 ع. 2: 137–147. DOI:10.3949/ccjm.74.2.137. ISSN:0891-1150. PMID:17333641.
- ^ Ozdemir، Aydan Ongun؛ Kumbasar، Deniz؛ Dinçer، Irem؛ Atmaca، Yusuf (يناير 2010). "[Percutaneous treatment of Lutembacher syndrome: a case report]". Turk Kardiyoloji Dernegi Arsivi: Turk Kardiyoloji Derneginin Yayin Organidir. ج. 38 ع. 1: 47–49. ISSN:1016-5169. PMID:20215845.
- ^ Bhambhani، Anupam؛ Somanath، H. S. (مارس 2012). "Percutaneous treatment of Lutembacher syndrome in a case with difficult mitral valve crossing". The Journal of Invasive Cardiology. ج. 24 ع. 3: E54–56. ISSN:1557-2501. PMID:22388316.
- ^ Chiam، Paul T. L.؛ Ruiz، Carlos E. (يناير 2011). "Percutaneous transcatheter mitral valve repair: a classification of the technology". JACC. Cardiovascular Interventions. ج. 4 ع. 1: 1–13. DOI:10.1016/j.jcin.2010.09.023. ISSN:1876-7605. PMID:21251623.