|
تضامنًا مع حق الشعب الفلسطيني |
انقطاع النفس الانسدادي النومي
| انقطاع النفس الانسدادي النومي | |
|---|---|
| Obstructive sleep apnea | |
انقطاع النَّفّس النومي الانسدادي
| |
| معلومات عامة | |
| الاختصاص | طب النوم |
| تعديل مصدري - تعديل | |
انقطاع النفس الانسدادي النومي هو حالة مَرَضيَّة تتصف بتوقف مؤقَّت أو نوع من التنفس المتقطع خلال النوم، كل توقف في التنفس يُسمى«انقطاع النَّفَس»؛ (بالإنجليزية: Apnea)، ويستمر لعدة ثواني إلى عدَّة دقائق، وتتكرر هذه الظاهرة خمس مرات -على الأقل- في الساعة.[1] وكذلك فإنَّ الانخفاض في مُعدَّل النّفَس يُدعى «ضعف التنفُّس»، (بالإنجليزية: Hypopnea).
يُعتبَر انقطاع النَّفَس النومي ضمن مشكلات اختلال النوم، أّيْ؛ سلوك أو حالة فسيولوجيَّة غير طبيعية تحدث أثناء النوم.[2] عند انقطاع أو توقف التنفس تزيد مستويات ثنائي أوكسيد الكربون في الدم ونتيجةً لذلك؛ فإنَّ المستقبلات الكيميائية الموجودة في المجرى الدموي تلاحظ هذا الارتفاع، وحينها تُرسَل إشارات إلى الدماغ ليتمَّ إيقاظ الشخص ويقوم بتنفس الهواء الخارجي؛ عندها فإنَّ التنفس بصورة طبيعية سيُرجع مستوى الأوكسجين للوضع الاعتيادي ويعود الشخص إلى النوم.[2] توقف التنفس النومي يُشخَّص غالباً بواسطة تخطيط النوم اللَّيليّ.
توجد ثلاثة أنواع لانقطاع النَّفَس النومي: المركزي (Central "CSA")، الانسدادي (Obstructive " OSA") والمُعقَّد أو المُختلَط (Complex or Mixed)؛ (وهو اجتماع النوعين المركزي والانسدادي). يُشكّل كل منها 15%، 84% ،0.4% من الحالات؛ على الترتيب.[3] في النوع المركزي (CSA)؛ قلة الجهد التنفسي تسبب تقطُّعاً للنَّفَس، في النوع الانسدادي (OSA) يُعاق التنفس بوجود انسداد جُسيمي (مادي) في المجرى الهوائي «القصبة الهوائية التنفسية» يتغلب على الجهد التنفسي المبذول، ويكون الشخير سمةً شائعةً في هذه الحالة. حسب المؤسسة الوطنية للصحة فإنَّ 12 مليون أمريكي لديهم مرض انقطاع النفس الانسدادي. لا تزال هنالك العديد من حالات انقطاع النفَس النومي الأخرى؛ وذلك يعود إلى عدم تسجيل الناس لها أو أنهم لا يعلمون بإصابتهم بالمرض أصلاً.[4]
بغض النظر عن النوع، فإنَّ الأشخاص المصابين بالمرض من النادر أن ينتبهوا لوجوده عندهم حتى عند استيقاظهم.[5] ويُعتبر انقطاع النفّس النومي مشكلةً يشهدها الآخرون على الفرد بسبب آثاره على الجسم. ربما تتواجد الأعراض لسنوات (أو حتى عُقود) دون اكتشافها، وقد يعاني المريض من النعاس خلال النهار والإرهاق المُصاحب لمستويات جسيمة من اضطراب النوم.
العلامات والأعراض
انقطاع النفَس النومي تأثيُره ليس فقط على البالغين وإنما يشمل الأطفال أيضاً، قد يكون لدى المرضى فرط مشاكل التنفس خلال النهار وضعف التركيز؛ بعبارة أخرى، الأعراض الشائعة لانقطاع النفَس النومي تشمل الوهن في فترات النهار، تباطؤ في وقت النشاط، مشاكل في الرؤية.[6] انقطاع التنفس النومي الانسدادي (OSA) قد يزيد من خطر وقوع حوادث السير، والحوادث المرتبطة بالعمل. إذا لم يُعالَج من الممكن أن يزيد من خطورة الإصابة بمشكلات صحية أخرى كالسكري، وربما يتسبب في الوفاة نتيجةً لنقص الأكسجين في الجسم.[7] من ناحية أخرى، يتمُّ فحص المرضى باستخدام اختبار «المُدَّخَرات العياريَّة أو القياسية» من أجل زيادة تحديد أجزاء الدماغ التي يمكن أن تتضرر من انقطاع النفَس[6]، بما فيها تلك التي تضبط:
- «الأداء التنفيذي»؛ وهو الطريقة التي يخطط ويبدأ بها الشخص الأعمال.[6]
- الانتباه، العمل بفاعلية، تحليل المعلومات عندما يكون في وضع الاستيقاظ.[6]
- استخدام الذاكرة والتعلُّم.[6]
بسبب عرقلة الحالة الإدراكية أثناء النهار، وهناك أيضاً التأثيرات السلوكية. هذا يتضمن التقلبات المزاجية العدوانية، إضافةً إلى ذلك قلة الانتباه والقدرة على القيادة.[8] ومن أعراض توقف التنفس النومي، الاستيقاظ بوجود نوع من «شلل النوم». في الحالات الخطيرة قد يؤدي الخوف من النوم (بسبب الشلل النومي) إلى الأرق. من الصعب جداً التعامل مع هذه التأثيرات، لذا من المرجح نشوء الاكتئاب لدى هؤلاء الناس.[9]
توجد إشارات على أن مخاطر الإصابة بالسكري لدى مرضى الحالات المتوسطة أو الحادة من انقطاع النفس النومي هي مخاطر مرتفعة[10].كما أنَّ هنالك أدلةً متزايدةً على أنَّ انقطاع النفَس قد يؤدي إلى اعتلال وظائف الكبد ولاسيَّما أمراض الكبد الدهنية (انظر التنكُّس الدهني).[8][11][12][13] أخيراً لأنَّ هناك العديد من العوامل التي يمكن أن تؤدي إلى عدد من الآثار المذكورة سابقاً؛ بعض المرضى لا يدركون أنهم يعانون من انقطاع النفَس النومي، وإما يُشخَّصون بشكل خاطئ أو يتم تجاهل الأعراض تماماً.[6]
عوامل الخطر
انقطاع النَّفَس النومي يمكن أن يؤثر على الناس بغض النظر عن الجنس، العِرق، أو العُمر. عوامل الخطر تشمل أن يكون الشخص ذكراً، ذا وزنٍ زائد، سمين، فوق 40 سنة، أو امتلاك رقبة بحجم كبير (أكبر من 17-16 إنش)، لوز متضخمة (لوَز الحَلْق)، تضخم اللسان، صِغَر عظمة الفَك، ارتداد مَعِدي مَريئي، حساسية، مشاكل في الجيوب، تاريخ أُسَري للإصابة بتوقف التنفس النومي، انحراف الحاجز الأنفي مما يسبب انسداداً في الأنف.[14] تناول الكحول، المُسكِّنات والمُهدِّئات كذلك يعزز حدوث انقطاع النَّفَس النومي عن طريق إرخاء الحنجرة. المدخنون لديهم فرصة إصابة بالمرض ثلاثة أضعاف الأشخاص الغير مدخنين.[15] كل العوامل السابقة قد تساهم في نشوء انقطاع النفس النومي الانسدادي. انقطاع النَّفَس النومي المركزي أكثر تأثُّراً بكون الشخص ذكراً، عمره أكثر من 65 عاماً، لديه اضطرابات قلبية كالرجفان الأذيني والسكتة أو الورم الدماغي. الأورام الدماغية قد تعيق قدرة الدماغ على تنظيم التنفس الطبيعي. ارتفاع ضغط الدم أيضاً شائع جداً لدى الأشخاص الذين يعانون من توقف التنفس النومي.[16]
التشخيص
تشخيص انقطاع النَّفَس النومي يعتمد على النشوء المشترك للأعراض السريرية (مثل فرط النعاس النهاري والإرهاق، ونتائج تخطيط النوم أو انخفاض قنوات الاختبار المنزلية.
الأخيرة تفيد في إقامة مؤشر تشخيصي موضوعي مرتبط بعدد مرات انقطاع التنفس خلال ساعة من النوم (مؤشر ضعف / توقف التنفس "HAI"، أو مؤشر اضطراب التنفس ""RDI)، ويتعلق بالحد الأساسي، الذي إذا ما تم تجاوزه يُعتبر الشخص مريضاً بانقطاع النَّفَس النومي، ويمكن قياس شدة المرض. انقطاع التنفس النومي الانسدادي خفيف الخطورة (OSA) يتراوح من 5 إلى 14.9 أحداث في الساعة خلال النوم، متوسط الخطورة يقع ما بين 22.9-15 حدث في ساعة من النوم، وفي الانقطاع الانسدادي الحاد يصل المريض إلى ما يزيد عن 30 خلال الساعة.
ومع ذلك نظراً للعدد والتنوع في الأعراض الحقيقية وطبيعة وقوع الانقطاع (على سبيل المثال: ضعف التنفس مقابل توقفه، النوع المركزي مقابل الانسدادي)، تباين الحالات الفسيولوجية للمرضى، والخلل الفعلي في الأساليب والطرق التجريبية، فهو مجالٌ مفتوح للنقاش. في هذا السياق، فإنَّ تعريف ظرف انقطاع النَّفَس يعتمد على عدة عوامل (عمر المريض مثلاً)، وتُمَثَّل هذه التقلبات من خلال قرار حكم متعدد المعايير الموصوفة في عدة دلائل إرشادية قد تكون متناقضةً أحياناً؛ [17][18] مثال على ذلك تعريف شائع له (للبالغين) يتضمن وجود 10 ثواني -كفترة زمنية- بين الأنفاس، إضافةً للاستثارة العصبية 3 ثواني أو أكثر تسبب تغيير تردد تخطيط القلب (تخطيط كهربائية القلب)، يُقاس بواسطة (C3،C4،O1،O2) أو إزالة إشباع أوكسجين الدم لما يقارب 4-3% أو أكثر، أو كليهما؛ الاستثارة العصبية وعدم الإشباع.
مقياس التأكسد
قياس التأكسد (أو التأكسج) (بالإنجليزية: Oximetry )، يمكن تطبيقه في منزل المريض لمراقبة أسلوب نومه طوال الليل، وهو بديل أسهل لتخطيط النوم، وله القدرة على تشخيص الإصابة وخطورتها بدقة؛ فإذا أظهر نتيجةً طبيعية هذا يعني أن انقطاع النفس النومي مستبعَد.[19] إضافةً إلى أنَّ مقياس التأكسد من الممكن أن يكون فعالاً لوصفة إرشادية من أجل الضبط الذاتي للضغط الموجب المستمر في المجرى الهوائي.[20]
التصنيف
انقطاع النَّفَس النومي الانسدادي


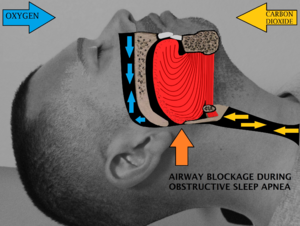
المقال الأساسي: انقطاع النَّفَس النومي الانسدادي توقف التنفس النومي الانسدادي هو النوع الأكثر شيوعاً من اضطرابات التنفس النومية. التوتر العضلي عادةً يكون في وضع الاسترخاء أثناء النوم، وعلى مستوى الحنجرة، فإنَّ المجرى التنفسي للإنسان مكوَّن من جدران نسيجية رخوة انهيارية (قابلة للطي) والتي من الممكن لها أن تعيق التنفس خلال النوم.
انقطاع النفس النومي المعتدل (الخفيف)، كالذي عند الأشخاص المصابين بعدوى في المجرى التنفسي العلوي؛ قد لا يبدو ذلك مهماً، لكن الحالات الحادة المزمنة من توقف التنفس النومي الانسدادي تتطلب علاجاً لمنع نقص أوكسجين الدم «نقص تأكسج الدم» (بالإنجليزية: Hypoxemia)، الافتقار النومي، ومضاعفات أخرى. الأفراد الذين لديهم ضعف في التوتر العضلي والأنسجة الرخوة حول المجرى الهوائي (بسبب السمنة مثلاً) وخصائص هيكلية تعطي تضيقاّ في المعبر الهوائي، مُعرَّضون لخطر أكبر للإصابة بانقطاع النفس النومي الانسدادي، كبار السن مُرَجَّحون أكثر للإصابة به أكثر من الأصغر سناً، الرجال أكثر عرضة من النساء والأطفال، لكن من المحتمل إصابة أفراد المجموعتين الأخيرتين.[21]
خطر الإصابة بتوقف النوم الانسدادي يزيد بالترافق مع زيادة الوزن، التدخين المباشر، والعمر. بالإضافة إلى مرضى السكري أو الأشخاص الذين على مقربة من السكري مهددون للإصابة بالانقطاع الانسدادي أكثر بثلاثة مرات. الأعراض الشائعة تتضمن الشخير بصوت عالٍ، النوم المُؤرَّق، النعاس خلال النهار. اختبارات التشخيص تشمل قياس التأكسد المنزلي (Home Oximetry) أو تخطيط النوم في عيادات فحص النوم. بعض العلاجات تقتضي تغييرات في نمط الحياة، كالابتعاد عن شرب الكحول أو مرخيات العضلات، فقدان الوزن، التدخين المعتدل. العديد من الناس يجدون فائدة من النوم على 30 درجة من ارتفاع الجزء العلوي من الجسد [22] أو أعلى كما لو كان مضطجعاً؛ فعل ذلك يساعد على منع الانطواء في المجاري الهوائية بتأثير الجاذبية. وكذلك الوضعية الجانبية (النوم على أحد الجانبين)، عكس وضعية الاستلقاء (النوم على الظهر)، يُنصح بها بشكل كبير أيضاً لعلاج التوقف التنفسي النومي[23][24][25] لأنَّ تأثير الجاذبية الأرضية أقل في الوضعية الجانبية. بعض الناس يستفيدون من استعمال أنواع مختلفة من الأدوات الفموية مثل شريحة مقدمة الفك السفلي (Mandibular advancement splint) لإبقاء المجرى الهوائي مفتوحاً أثناء النوم.
الضغط الموجب المستمر في المجرى الهوائي يُعّد من أكثر طرق العلاج تأثيراً في مواجهة الانقطاع الانسدادي الحاد للنفَس، لكن الأدوات الفموية تُعتبر الخط الأول للعلاج في الحالات البسيطة والمتوسطة مساويةً للمعالجة باستخدام الضغط الموجب بحسب مؤشرات الصحة للأكاديمية الأمريكية لطب النوم AASM).)[26] هنالك أيضاً عمليات جراحية لإزالة وتضييق النسيج وتوسيع المنفذ الهوائي. الشخير هو نتيجة مشتركة لدى الأشخاص الذين يعانون من هذا المرض؛ وهو الصوت المضطرب للهواء المتحرك من خلال مؤخرة الفم، الأنف، الحنجرة. مع ذلك ليس كل شخص يشخر يعني أنَّ لديه مشاكل في التنفس؛ فالشخير عَرَض مشترك لأمراض أخرى كزيادة الوزن والسمنة، والتي وُجد بأنها من المخاطر الكبيرة المسببة لانقطاع النفس النومي الانسدادي.[27] وكيفما كان ارتفاع صوت الشخير فإنه ليس مؤشراً على شدة الانسداد. إذا كان المجرى الهوائي مسدوداً بشكل هائل لن تكون هنالك الحركة الكافية لإصدار مثل هذا الصوت. وحتى صوت الشخير العالي جداً لا يعني أن الشخص بالضرورة مصاب بمتلازمة الانقطاع التنفسي النومي. العلامة الأكثر دلالة على هذا المرض تحدث عندما يتوقف الشخير.
علامات أخرى للمرض (لكن ليست محصورة به) تشمل: فرط النوم (بالإنجليزية: Hypersomnolence)، السمنة (مؤشر كتلة الجسم (30 <، محيط الرقبة كبير[ 16 إنش (410 ملم) عند النساء، 17 إنش (430 ملم) عند الرجال ]، زيادة في حجم اللوزتين واللسان، صغر الفك، الصداع الصباحي، الانزعاج/تقلب المزاج/ الاكتئاب، مشاكل في التعلم و/أو الذاكرة، العجز الجنسي. مصطلح «اضطرابات التنفس النومية» منتشر الاستخدام في الولايات المتحدة لوصف المجموعة الكاملة من مشكلات التنفس الحاصلة أثناء النوم، والتي تتميز بعدم توفر الهواء الكافي للوصول إلى الرئتين (ضعف التنفس وتوقف النفس). اضطرابات التنفس النومية تترافق مع زيادة خطر الإصابة بأمراض القلب والأوعية الدموية، الجلطة الدماغية، ارتفاع ضغط الدم، اضطراب ضربات القلب، السكري، حوادث السير التي تحصل نتيجة النوم أثناء القيادة.[28][29][30][31] ارتفاع ضغط الدم العائد إلى انقطاع النفس النومي الانسدادي له ميزة خاصة به، على عكس معظم بقية حالات ارتفاع ضغط الدم (المعروفة بارتفاع ضغط الدم الحقيقي " Essential hypertension ") فإنَّ قراءات قيم الضغط لا تنخفض بشكل كبير عند النوم.[32] الجلطة الدماغية تصاحب توقف التنفس النومي الانسدادي.[33] تبين أنَّ مرضى انقطاع النفَس النومي الانسدادي لديهم فقدان للأنسجة الدماغية المسؤولة عن تخزين الذاكرة؛ وهذا يربط ما بين توقف التنفس النومي الانسدادي وفقدان الذاكرة. باستخدام صور الرنين المغناطيسي (تصوير بالرنين المغناطيسي)، اكتشف العلماء أنَّ مرضى انقطاع النفس النومي يمتلكون جُسيمات حَلمِيَّة أصغر بحوالي 20% خصوصاً على الجانب الأيسر. واحدة من نظريات الباحثين المفتاحية أنَّ الانخفاض المتكرر للأوكسجين يسبب أذى الدماغ.[34]
انقطاع الَّنفَس النومي المركزي
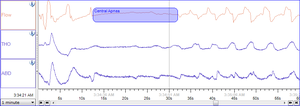
المقال الرئيسي: انقطاع النَّفَس النومي المركزي (Cheyne-Strokes respiration) في انقطاع النفس النومي المركزي الصافي يكون هناك عدم اتزان في مراكز التحكم في التنفس في الدماغ أثناء النوم. الآليات العصبية التي يتحكم من خلالها الجسم في نسب ثاني أكسيد الكربون لا تستطيع التفاعل بسرعة كافية للحفاظ على معدل التنفس الطبيعي فيكون هناك تقلب للجسم بين حالتي انقطاع النفس والتنفس الشديد حتى في أوقات استيقاظ الإنسان. لا يكون هناك جهد مبذول للتنفس أثناء انقطاعه: لا يكون هناك حركة للصدر أو نزاع للتنفس. الفترة بعد انقطاع التنفس تشهد زيادة في سرعة التنفس (اللهث) لفترة من الزمن، ويكون هناك آلية تعويض لإخراج الغازات السامة واستنشاق نسبة أوكسجين أكبر. أثناء النوم، الفرد العادي يكون في مرحلة استقرار بقدر ما يكون عبء العمل للجهاز القلبي الوعائي معقول. التنفس العادي في الشخص السليم أثناء النوم، ومستويات الأكسجين ومستويات ثاني أكسيدالكربون في الدم تبقى ثابتة إلى حد ما. أي انخفاض مفاجئ في الأوكسجين أو زيادة ثاني أكسيد الكربون (ولو صغيرة) تحث بقوة مراكز التنفس في الدماغ على التنفس. في الانقطاع التنفسي النومي المركزي، يحدث خلل في وظائف الموجهات العصبية الأساسية لمعدل التنفس وتفشل في إرسال الإشارة لأخذ شهيق، مما يؤدي إلى فقدان الشخص لدورة أو أكثر من دورات التنفس. في حال كانت مدة التوقف طويلة بما يكفي، فإنَّ نسبة الأوكسجين في الدورة ستنخفض إلى مستويات أقل من الطبيعية (نقص تأكسج الدم) ويرتفع تركيز ثاني أوكسيد الكربون إلى مستويات أعلى من الطبيعية (فرط ثنائي أوكسيد الكربون في الدم). بدورها؛ نقص تأكسد الدم وفرط ثنائي أوكسيد الكربون تجر تأثيرات إضافية على الجسم. تحتاج خلايا الدماغ كميات ثابتة من الأوكسجين لتعيش، وإذا حدث انخفاض إلى حدٍّ وافٍ في مستوى أوكسجين الدم ستكون النتيجة تعطل الدماغ وربما الموت. لحسن الحظ، الانقطاع المركزي غالباً ما يكون حالة مزمنة تسبب آثاراً أقل خطورة بكثير من الموت المفاجئ. النتائج الدقيقة له تعتمد على مدى حدة الانقطاع وعلى خصائص المريض نفسه. توجد عدة أمثلة موضحة في الأسفل، والمزيد حول طبيعة المرض وُضعت في قسم التفاصيل السريرية.
في أي شخص، نقص تأكسد الدم وفرط ثنائي أوكسيد الكربون لديهما تأثيرات معينة مشتركة على الجسم. سيزداد معدل ضربات القلب، إلا في حال وجود مشاكل أخرى في عضلة القلب نفسها أو الجهاز العصبي المستقل التي تجعل من هذه الزيادة التعويضية غير ممكنة. المناطق الأكثر شفافية من الجسم تظهر مُزرقَّة أو تعتُّم طفيف بسبب الازرقاق؛ وهو تغير في اللون يحصل بسبب نقص الأوكسجين في الدم («تبدل أزرق»). الجرعات الزائدة من المسكَّنات التنفسية (مثل الهيروين والمخدرات الأخرى) تقتل عن طريق تثبيط مراكز التحكم الدماغية بالتنفس. في الانقطاع المركزي، النوم وحده قادر على إلغاء دور الدماغ في التنفس.
- مُحرِّك التنفس الطبيعي: بعد الزفير، يقل مستوى الأوكسجين ويزيد مستوى ثنائي اوكسيد الكربون. التبادل الغازي لملء الرئتين بالهواء النقي ضروري لتجديد الأوكسجين والتخلص من ثاني أوكسيد الكربون في الدم. المستقبلات الخاصة بالأوكسجين وثنائي أوكسيد الكربون الموجودة في مجرى الدم (تُسمَّى المستقبلات الكيميائية) ترسل إشارات عصبية إلى الدماغ، ثم تقوم الإشارات المنعكسة بفتح الحنجرة (لذا تزيد الفتحة بين الحبال الصوتية) وتحريك عضلات القفص الصدري وعضلة الحجاب الحاجز. هذه العضلات توسع الصدر (التجويف الصدري) بذلك يتم تشكيل فراغ جزئي داخل الرئتين يُسرِّع دخول الهواء لملئهما.
- التأثيرات الفسيولوجية للانقطاع التنفسي المركزي: خلال الانقطاع التنفسي المركزي، قوة الدفع التنفسي لا تكون موجودة، والدماغ لا يستجيب لتغير مستويات الغازات في الدم. لا يحصل تنفس بالرغم من عمل الإشارات الطبيعية للشهيق. التأثيرات المباشرة لانقطاع التنفس النومي المركزي ترتكز على المدة التي يستمر فيها الفشل في التنفس. النوع الأسوأ من الانقطاع التنفسي المركزي يؤدي إلى الوفاة. باختصار بالنسبة للموت، الانخفاض في أوكسجين الدم يمكن أن يتسبب في نوبة، حتى في غياب الصَّرَع. في الأشخاص المصابين بالصرع يستثير نقص تأكسد الدم النوبات التي سبق التحكم بها عن طريق الأدوية. بعبارة أخرى، قد تصبح النوبات غير مستقرة بوجود الانقطاع التنفسي النومي. في مرضى الشريان التاجي البالغين، يحصل انخفاض حاد في أوكسجين الدم يمكن أن يسبب ذبحة صدرية، اضطراب نبضات القلب، أو أزمات قلبية (احتشاء عضلة القلب). الحوادث المتكررة طويلة المدى من انقطاع النَّفَس، الممتدة لأشهر أو سنوات، قد تسبب زيادة في نسبة ثنائي أوكسيد الكربون في الدم والذي بدوره قد تكون له القدرة على تغيير درجة الحموضة PH فيه إلى حدٍّ كافٍ ليسبب الحُماض الاستقلابي «الأيضي».
انقطاع النَّفَس النومي المُختلط والمُعقَّد
بعضٌ من مرضى الانقطاع التنفسي النومي يعانون من كلا النوعين معاً؛ معدل انتشاره يتراوح من 0.56% إلى 18%. بشكل عام تُكتشَف هذه الحالة عند علاج الانقطاع التنفسي الانسدادي بواسطة CPAP وظهور الانقطاع التنفسي المركزي. آلية فقدان المحرك التنفسي المركزي الدقيقة خلال الانقطاع التنفسي الانسدادي غير معروفة لكنها على الأغلب متعلقة بالوضعية الخاطئة للعلاج بواسطة CPAP والظروف الصحية الطبية لدى المريض.[35]
تدبير المرض
تبدأ المعالجة عادةً بالعلاج السلوكي. يُنصَح الكثير من المرضى بتجنب الكحول والحبوب المنوِّمة، والمسكنات الأخرى، التي يمكنها إرخاء عضلة الحنجرة، مما يساهم في انخماص (هبوط / طي) المجرى الهوائي في الليل.[36] لأن الانقطاع التنفسي النومي يسوء أصلاً في وضعية الاستلقاء للعديد من المرضى (انقطاع النَّفَس النومي الموضعي)، يُنصَح غالباً بالنوم على أحد الجانبين. ربما بسبب التغير في الاوكسجين الُمخَزَّن داخل الرئتين؛ وُجد أنَّ النوم على أحد الجانبين (عكس النوم على الظهر) مفيد لمرضى انقطاع النفس النومي المركزي الذين يُعانون من انقطاع التنفس الدماغي Cheyne-Strokes respiration.[25]
ضغط الهواء الموجب المستمر



يعتبر العلاج الأولي في الحالات المتوسطة إلى المتقدمة لانقطاع التنفس الإنسدادي النومي عن طريق ضغط الهواء الموجب المستمر (CPAP) أو جهاز الضغط الهوائي الموجب التلقائي ((APAP.[36] تعمل هذه الأجهزة على إبقاء مجرى الهواء مفتوحاً خلال النوم عن طريق ضغط الهواء المدخل. عادة ما يرتدي المريض قناع بلاستيكي للوجه والذي يتصل بأنبوب مرن مع جهاز الضغط الإيجابي المستمر بجانب السرير.[37] يحافظ الجهاز على إبقاء مجرى التنفس مفتوح أثناء النوم. هذه الأجهزة تتطلَب تعيير الضغط المطلوب لإبقاء مجرى الهواء مفتوح، وما يحدد عن طريق إجراء تخطيط النوم تطبق على المريض خلال مبيته في المستشفى. أما جهاز ضغط الهواء الموجب التلقائي فتكون المعايرة تلقائية كما هو مطلوب للتخلص من انقطاع التنفس وانخفاضه. تحتوي بعض الأجهزة المتطورة على مرطبات لتدفئة الهواء الداخل وعلى أجهزة كشف لتسجيل نمط التنفس للمريض وتأكيد الحصول على العلاج اللازم. يتراوح سعر التجزئة هذه الأجهزة بين 2000$-300$. بعض الإمدادات الإضافية المصاحبة للأجهزة تشمل القناع، الأنابيب المرنة، والمصفاة أو المرشح، تتوسط هذه الإمدادات بين 800-300 دولار في السنة. يلاحظ ارتفاع سعر الجهاز عند تزويده بالمرطب. تعطي المرطبات راحة عند الاستخدام للأجهزة وأشار البعض إلى انخفاض الآثار الجانبية للاستخدام في وجود المرطبات.[38] بالرغم من فعالية جهاز ضغط الهواء الموجب المستمر في تخفيف الاختناق ورخص سعره مقارنة بالعلاجات المتاحة الأخرى، إلا أن البعض يجدونه غير مريح للغاية. يشتكي بعض المرضى من عدم الراحة أو ثقل الصدر، والإحساس بالمحاصرة نظراً لضيق مجرى الهواء وتهيج الأنف والبشرة. بعض العوارض الجانبية الأخرى التي يمكن للمريض أن يواجهها تشتمل: جفاف الشفة والأنف، رعاف الأنف (سيلان الدم من الأنف)، وقرح الشفة واللثة.[39] قد يرفض الكثير من المرضى استكمال العلاج بجهاز الضغط الهوائي المستمر أو يفشل الكثير في استخدامه بالطريقة الصحيحة أثناء الليل، خصوصاً على المدى الطويل للاستخدام.
الجراحة
هناك العديد من العمليات الجراحية (جراحة النوم) المستخدمة لعلاج انقطاع التنفس الإنسدادي النومي في الوقت الحالي وتعتبر خط ثالث للعلاج بعد أجهزة ضغط الهواء الموجب أو أجهزة طب الأسنان. العلاج بالجراحة لحالات انقطاع التنفس الإنسدادي النومي لا بد أن يكون مبني على أساس فردي، حيث لابد من تحديد جميع المواقع التشريحية للانسدادات للشخص.
انسداد الأنف
غالباً يكون تصحيح مسار الأنف مصاحبأ لتصحيح مسار البلعوم. تقوم جراحتي رأب الحاجز الأنفي (أو رأب الوتيرة) (Septoplasty) وجراحة المحارة (Turbinate) بتحسين سير الممر الأنفي .
انسداد البلعوم
تتوفر عمليتا إزالة اللون وعملية إزالة جزء من لهاة الحلق ورفع سقف الحلق (UPPP or UP3) لتمكين علاج حالات انسداد البلعوم. تعتبر عملية الحد من الشخير (Pillar procedure) من العمليات الأقل احتياجاً للتخلص من الشخير ولعلاج انقطاع التنفس الإنسدادي النومي. صرحت هذه لعملية على يد منظمة الغذاء والدواء (FDA)في مطلع عام 2004. يتم رفع أو ادخال من 3 إلى 6 شرائط داكرون (Dacroon)و هو - المادة المستخدمة في صناعة الغرز الدائمة- إلى اللهاة عن طريق إبرة مخصصة ومخدر موضعي خلال هذه العملية. مع أن بدء هذه العملية البسيطة كان عن طريق إضافة 3 داعمات باللهاة، أظهرت الدراسات نتائج أفضل واستجابة ملحوظة للجرعات الأكبر بأكثر من 3 داعمات مع مرشحين أو عينة مختارة. بعد إجراء هذه العملية البسيطة والقصيرة والغير مؤلمة فعلياً في عيادات المرضى الخارجية، والتي لا تتجاوز مدتها ال30 دقيقة، تصبح اللهاة أكثر صلابة ويتم التخفيف أو التخلص من الشخير وانقطاع النفس الإنسدادي عند النوم. كشفت هذه العملية أحد أهم أسباب الشخير وانقطاع التنفس النومي ألا وهو اهتزاز أو خفق اللهاة (الجزء الأملس من سقف الحلق). وفي حالة وجود أسباب أخرى للشخير أو انقطاع التنفس الإنسدادي النومي مصاحبة لاهتزاز اللهاة كانسداد الممر الأنفي أو تضخم اللسان لن يكون العلاج مقتصراً على إجراء العملية ولكن يصاحبه وسائل علاجية أخرى ذات التأثير الأفضل.
انسدادات البلعوم السفلي وقاعدة اللسان
نمو وتطوير قاعدة اللسان الذي يتم عن طريق تطوير الحديبة الذقنية للفك السفلي (Genial tubercle)، تعليق اللسان أو تعليق العظم اللآمي (Hyoid myotomy) كل هذه العوامل تساعد على انسداد البلعوم السفلي. تقوم بعض العمليات الجراحية من الحد من أو الزيادة من صلابة الأنسجة الزائدة في التجويف الفمي والحلق والتي تتم في عيادات الأطباء والمستشفيات. تستخدم بعض العلاجات الأخرى والجرعات البسيطة للمساعدة على انكماش هذه الأنسجة بينما تعمل قطع البلاستيك الصلبة المضافة خلال العملية على زيادة صلابة الأنسجة.[36]
العملية الجراحية متعددة المستويات
حقق مركز ستانفورد للتميز في طب اضرابات النوم نسبة 95% من الشفاء للمصابين بانقطاع التنفس الإنسدادي النوم عن طريق الجراحة[40]، وتعتبر جراحة تصحيح الفكين (MMA) الجراحة الأكثر فعالية في انقطاع التنفس الإنسدادي النومي[41]، وذلك يعود لما تسببه من زيادة مساحة مجرى الهواء الخلفي (PAS).[42] تكمن الفائدة الرئيسية للعملية في زيادة نسبة تشبع الدم الشرياني بالأكسجين. أظهرت دراسة نشرت عام 2008 أن 93.3% من المرضى الذين خضعوا للجراحة استطاعوا الحصول على أسلوب حياة أفضل والعيش الحسن المرتكز على الاستطلاع الوظيفي لنمط النوم (FOSQ) [42] Surgery led to a significant increase in general productivity, social outcome, activity level, vigilance, intimacy, and intercourse.[42] والراحة الناتجة عن الجراحة.
أدت العملية لتحسن بشكل ملحوظ في كل من الإنتاجية العامة للشخص، النتائج الاجتماعية، مستوى النشاط، اليقظة، العلاقات الودية والعلاقات الجنسية. بشكل عام، تعتبر احتمالية المخاطر الناتجة عن العملية (MMA) منخفضة جداً، حيث قام مركز اضطرابات النوم بجامعة ستانفورد بالحصول على 4 حالات فاشلة فقط من ضمن 177 حالة أو ما يقارب حالة ضمن كل 44 حالة.[43] بالرغم مما سبق ذكره، فإن الطاقم الطبي قد لا يكون واثقاً من هوية من يجدر خوض الجراحة أو الوقت الأنسب للجراحة. بعض الحالات التي تم تحويلها للجراحة كالتالي : الحالة التي تتضمن الاستخدام الخاطئ لجهاز ضغط الهواء الموجب المستمر أو بعض الحالات التي تكون فيها البنية التشريحية تعيق مسار العملية أو أي إصابة أو إعاقة الجزء القحفي الوجهي التي تعيق أو تمنع عمل الجهاز.[44] غالباً ما يتم إجراء عملية تحسين ذقني لساني (Genioglossus advancement) مع عملية تحسين الفكين حيث أن كليهما يعتبر من العمليات الخاصة بالهيكل العظمي لعلاج انقطاع التنفس الانسدادي النومي.
المضاعفات المُحتَمَلة
هناك العديد من المضاعفات التي تنتج جراء مثل تلك العمليات الجراحية؛ إذ إن العديد من هذه العمليات تقوم على استخدام المسكنات والمهدئات لتسكين الألم وتخدير المريض وإفقاده وعيه أثناء القيام بالعملية، وهذه الأدوية تبقى بتراكيز قليلة داخل جسم المريض وقد تتسبب في إحداث مشاكل واضطرابات في التنفس، وعلى الرغم من قله تراكيزها إلا أنها قد تهدد صحة المريض وتعمل على سد المجاري التنفسية لديهم.[45] مع ضرورة التنبيه أن هذه المشاكل قد تواجه مرضى انقطاع النفس الانسدادي أو المركزي أو كلاهما وبالتالي يتوجب التنبيه أن مثل هؤلاء الأشخاص يتوجب عليهم التقليل من استخدام المسكنات والمهدئات أو حتى عدم استخدامها بعد القيام بالعملية. من المضاعفات التي من الممكن حدوثها أيضاً بعد العمليات الجراحية هي الانتفاخات لبطانة الفم والحلق “swellings” على الرغم من أن الهدف الأساسي من مثل هذه العمليات كعملية إزالة اللوزتين وقطع الغدانيات أو اللحميات أو الزوائد الأنفية التي تقع بالجدار البلعومي الأنفي بالجزء الخلفي من تجويف الأنف أو عملية تقليل اللسان التي تعمل على تقليل حجم اللسان لحجم طبيعي يمكن الشخص من التنفس بالشكل الطبيعي أثناء النوم دون أي انقطاع للنفس هو تحسين المجاري التنفسية إلا أن هذه الانتفاخات قد تؤثر سلبا على عملية التنفس ولكن ما إن تزول هذه الانتفاخات وعند التئام الجروح يلاحظ المريض آثارها الإيجابية في تحسين التنفس وعندها يتمكن من الحصول على الفائدة الكاملة من العملية وبالتالي أي شخص يعاني من مشكلة انقطاع النفس أثناء النوم ويتعالج من مشاكل صحية أخرى ويتلقى العلاج الطبي عليه إعلام طبيبه بذلك كما يتوجب عليه إعلام أخصائي التخدير «لأنه وكما سبق ذكره أن المسكنات وأدوية التخدير عند تواجدها ولو بتراكيز قليلة قد تسبب مشاكل صحية لدى هذا المريض» بالإضافة إلى أنه يستلزم على هذا المريض أن يعرف بعض الإجراءات البديلة وإجراءات الطوارئ التي تستلزمه للحفاظ على مسالكه التنفسية مفتوحة
العلاج بالتحفيز العصبي (Neurostimulation)
في عام2014: وافقت إدارة الدواء والغذاء على استخدام نظام تحفيز الجهاز التنفسي العلوي للأشخاص الذين يجدون صعوبة في استخدام جهاز ضخ الهواء الموجب المتواصل هذا النظام أو هذا الجهاز يسمى بجهاز الاستنشاق (inspire therapy) يعمل على استشعار التنفس وتوليد إشارات كهربائية تعمل على دفع اللسان للأعلى مما يؤدي إلى فتح مجاري التنفس.[46] الجهاز المزروع الذي يحتوي على مكون محفز لعضلات التنفس أثناء النوم ويسمح ببقاء مجرى الهواء مفتوحاً.
الأدوية
لا يوجد دليل واضح لاستخدام الأدوية ولكن هناك بعض الأدوية التي قد تعمل على حل مشكلة انقطاع النفس المركزي عندما يعجز المخ تماماً عن تنبيه الشخص بخصوص توقف التنفس أو التنبيه بفشل عضلات التنفس منها : أسيتازولاميد acetazolamide، زولباديم zolpidem، ترايزولام triazolam ، ولكن عند استخدامها يشترط عدم تواجد أي خطورة على المريض بالإصابة باكتئاب الجهاز التنفسي نقص التهوية وهو نتيجة نقص في كمية الأكسجين وارتفاع في كمية ثاني أكسيد الكربون في الدم ويصيب المريض بتهوية رئوية أقل من المطلوب للجسم كما أنه يمكن استخدام جرعات قليلة من الأكسجين لعلاج عوز الأكسجين (hypoxia) ولكن استخدامها غير مشجع لوجود العديد من التأثيرات الجانبية.
الأجهزة الفموية
طبيب الأسنان العام لديه القدرة على ابتكار أداة فموية تستخدم لعلاج هذه المشكلة تسمى هذه الأداة بجهاز دفع الفك السفلي وهو جهاز متحرك يعمل على دفع الفك السفلي للأمام وبالتالي يفتح المجرى التنفسي لدى الشخص البالغ كبديل عن التقويم الجراحي والذي يترتب عليه ارتداؤه دائما عند النوم والعلاج بالأدوات الفموية يكون ناجحا وفعالا في حالات انقطاع النفس الانسدادي الخفيفة والمتوسطة.
علم الأوبئة
وفقاً لدراسة كوهورت (دراسة التعرض) التي أقيمت في ولاية ويسكونسن الأمريكية : واحد من كل 15 شخص أمريكي يتأثر بانقطاع النفس أثناء النوم المتوسط وذلك وفقاً لإحصائيات عام 1993 كما وقدر أيضاً بأنه 9% من النساء و24% من الرجال في منتصف عمرهم قد تأثروا بهذا المرض غير مشخصين وغير معالجين. من المعروف أن المشاكل الصحية لا تقتصر على كونها مشاكل ذات تأثيرات جسدية ونفسية على المريض بل تتخطاها إذ إنها ذات تكلفة اقتصادية أيضًا ووفقاً لهذه الدراسة فإن المصاب يكلف دور الرعاية الصحية 1336$ سنوياً أكثر من غيره من غير المصابين وبهذا تكون التكلفة سنوياً بمقدار $ 3.4 بليون/سنة.
توقعات سير المرض
وفقاً لدراسة أجريت عام 2012 فقد بينت أن هؤلاء الأشخاص يصابون بعوز الأكسجين (عدم إمداد كافي للأكسجين) وهي أحد الأعراض المميزة لهم والتي تعمل على زيادة تكون الأوعية الدموية (angiogenesis)وهي تكون أوعية دموية جديدة من أوعية دموية قديمة وذلك لتزويد الجسم بالأكسجين الكافي وحل مشكلة عوز الأكسجين وكما تعمل على نمو الأورام وبذلك يكون الشخص أكثر عرضة للوفاة بالسرطان بمقدار 4.8 مرات.
التاريخ
على مدار التاريخ كانت الصورة السريرية لمثل هذه الحالات صفة مميزة دون أي فهم لطبيعة المرض المتلازمة البيكوية هو اسم لمتلازمة اكتشفها الطبيب المشهور ويليام أوزلار في القرن العشرين وقد اختار هذا الاسم اقتباسا من إحدى الروايات الشهيرة (مذكرات بيكوين) للكاتب تشارلز ديكنز إذ كان جو الفتى السمين أحد شخصيات هذه الرواية إذ أنه يصف وبشكل دقيق الحالة والصورة السريرية للبالغين المصابين بانقطاع النفس. في أوائل الأمر كانت تقارير انقطاع النفس الانسدادي تقتصر على وصف الحالات المستعصية والتي تفاقمت عندها الأمور إذ كانوا يعانون من ارتفاع مستويات ثاني أكسيد الكربون في الدم ونقص حاد للأكسجين في الدم وفشل القلب الإحتقاني (congestive heart failure). العمل على تطوير وتحسين أجهزة علاج انقطاع النفس جارية منذ عام 1981 حيث قام كولن سوليفان باختراع جهاز ضخ الهواء الموجب المتواصل ولكن هذا الجهاز كان كبير الحجم ومزعج في ذات الوقت وكان استخدامه يقتصر في سيدني واستراليا ولكن هذا الحال لم يدم طويلاً إذ تم العمل على تحسين هذا الجهاز وفي أواخر 1980 تم الإقبال على هذا الجهاز واستخدامه
توفر العلاج الفعال شجع على البحث عن الحالات المصابة بهذا المرض وكما أدى إلى تأسيس مئات من العيادات المختصة بتشخيص وعلاج مشاكل واضطرابات النوم. على الرغم من تعدد مشاكل النوم واضطراباته التي تم اكتشافها إلا أن معظم المرضى يزورون مثل هذه العيادات لوجود مشاكل في التنفس، وقد خصص يوم عالمي للتوعية بموضوع انقطاع النفس في الثامن عشر من شهر أبريل؛ إذ أنه يصادف نفس اليوم الذي قام فيه كولن بنشر نتائج دراسته التي تضمنت 5 مرضى مصابين بانقطاع النفس أثناء النوم.
انظر أيضًا
مراجع
- ^ "Sleep Apnea: What Is Sleep Apnea?". NHLBI: Health Information for the Public. U.S. Department of Health and Human Services. مايو 2009. مؤرشف من الأصل في 2012-04-27. اطلع عليه بتاريخ 2010-08-05.
- ^ أ ب Green، Simon (2011). Biological Rhythms, Sleep and Hyponosis. England: Palgrave Macmillan. ص. 85. ISBN:978-0-230-25265-3.
- ^ Morgenthaler TI, Kagramanov V, Hanak V, Decker PA (سبتمبر 2006). "Complex sleep apnea syndrome: is it a unique clinical syndrome?". Sleep. ج. 29 ع. 9: 1203–9. PMID:17040008. مؤرشف من الأصل في 2016-05-15. اطلع عليه بتاريخ 2020-09-25.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Treating Sleep Apnea". Effective Health Care Program. Agency for Healthcare Research and Quality. 11-EHC052-A ع. July. 2011. مؤرشف من الأصل (PDF) في 2017-03-13. اطلع عليه بتاريخ 2020-09-25.
- ^ "Sleep Apnea: Key Points". NHLBI: Health Information for the Public. U.S. Department of Health and Human Services. مؤرشف من الأصل في 2011-07-17.
- ^ أ ب ت ث ج ح El-Ad B, Lavie P (2005). "Effect of sleep apnea on cognition and mood". International Review of Psychiatry (Abingdon, England). ج. 17 ع. 4: 277–82. DOI:10.1080/09540260500104508. PMID:16194800.
- ^ "Treating Sleep Apena". Effective Health Care Programs. Agency for Healthcare Research and Quality. 11-EHC052-A ع. July. 2011. مؤرشف من الأصل (PDF) في 2017-03-13. اطلع عليه بتاريخ 2020-09-25.
- ^ أ ب Aloia MS, Sweet LH, Jerskey BA, Zimmerman M, Arnedt JT, Millman RP (2009). "Treatment effects on brain activity during a working memory task in obstructive sleep apnea". Journal of Sleep Research. ج. 18 ع. 4: 404–10. DOI:10.1111/j.1365-2869.2009.00755.x. PMID:19765205.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Sculthorpe LD, Douglass AB (يوليو 2010). "Sleep pathologies in depression and the clinical utility of polysomnography". Can J Psychiatry. ج. 55 ع. 7: 413–21. PMID:20704768.
- ^ Morgenstern M, Wang J, Beatty N, Batemarco T, Sica AL, Greenberg H (2014). "Obstructive sleep apnea: an unexpected cause of insulin resistance and diabetes". Endocrinology and Metabolism Clinics of North America. ج. 43 ع. 1: 187–204. DOI:10.1016/j.ecl.2013.09.002. PMID:24582098.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Ahmed MH, Byrne CD (2010). "Obstructive sleep apnea syndrome and fatty liver: association or causal link?". World J Gastroenterol. ج. 16 ع. 34: 4243–52. DOI:10.3748/wjg.v16.i34.4243. PMC:2937104. PMID:20818807.
- ^ H Singh, R Pollock, J Uhanova, M Kryger, K Hawkins, GY Minuk (2005). "Symptoms of Obstructive Sleep Apnea in Patients with Nonalcoholic Fatty Liver Disease". Digestive Diseases and Sciences. ج. 50 ع. 12: 2338–2343. DOI:10.1007/s10620-005-3058-y.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ F Tanne, F Gagnadoux, O Chazouilleres, B Fleury, D Wendum, E Lasnier, B Labeau, R Poupon, L Serfaty (2005). "Chronic Liver Injury During Obstructive Sleep Apnea". Hepatology. ج. 41 ع. 6: 1290–1296. DOI:10.1002/hep.20725.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Sleep Apnea Health Center". WebMD. مؤرشف من الأصل في 2019-03-30.
- ^ Mayo Clinic. "Sleep apnea". مؤرشف من الأصل في 2017-09-23.
- ^ "What Is Sleep Apnea?". Nhlbi health. مؤرشف من الأصل في 2017-10-03.
- ^ AASM Task Force (1999). "Sleep–Related Breathing Disorders in Adults – Recommendations for Syndrome Definition and Measurement Techniques in Clinical Research". SLEEP. ج. 22 ع. 5: 667–689. PMID:10450601.
- ^ Ruehland WR, Rochford PD, O'Donoghue FJ, Pierce RJ, Singh P, Thornton AT (2009). "The new aasm criteria for scoring hypopneas: Impact on the apnea hypopnea index". SLEEP. ج. 32 ع. 2: 150–157. PMC:2635578. PMID:19238801.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Sériès F, Marc I, Cormier Y, La Forge J (1993). "Utility of nocturnal home oximetry for case finding in patients with suspected sleep apnea hypopnea syndrome". Annals of internal medicine. ج. 119 ع. 6: 449–453. DOI:10.7326/0003-4819-119-6-199309150-00001. PMID:8357109.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Whitelaw WA, Brant RF, Flemons WW (2005). "Clinical usefulness of home oximetry compared with polysomnography for assessment of sleep apnea". Am J Respir Crit Care Med. ج. 171 ع. 2: 188–93. DOI:10.1164/rccm.200310-1360OC. PMID:15486338. مؤرشف من الأصل في 2020-10-05.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) Review in: ACP J Club. 2005 Jul–Aug;143(1):21 - ^ "Sleep Apnea: Who Is At Risk for Sleep Apnea?". NHLBI: Health Information for the Public. U.S. Department of Health and Human Services. مؤرشف من الأصل في 2011-08-03.
- ^ Neill AM, Angus SM, Sajkov D, McEvoy RD (يناير 1997). "Effects of sleep posture on upper airway stability in patients with obstructive sleep apnea". American Journal of Respiratory and Critical Care Medicine. ج. 155 ع. 1: 199–204. DOI:10.1164/ajrccm.155.1.9001312. PMID:9001312.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Xiheng، Guo؛ Chen، Wang؛ Hongyu، Zhang؛ Weimin، Kong؛ Li، An؛ Li، Liu؛ Xinzhi، Weng (2003). "The Study Of The Influence Of Sleep Position On Sleep Apnea". كاردينال هيلث. مؤرشف من الأصل في 2016-03-04. اطلع عليه بتاريخ 2020-09-25.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Loord H, Hultcrantz E (أغسطس 2007). "Positioner—a method for preventing sleep apnea". Acta Oto-laryngologica. ج. 127 ع. 8: 861–8. DOI:10.1080/00016480601089390. PMID:17762999.
- ^ أ ب Szollosi I, Roebuck T, Thompson B, Naughton MT (أغسطس 2006). "Lateral sleeping position reduces severity of central sleep apnea / Cheyne–Stokes respiration". Sleep. ج. 29 ع. 8: 1045–51. PMID:16944673. مؤرشف من الأصل في 2016-03-25.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Vennelle M, White S, Riha RL, Mackay TW, Engleman HM, Douglas NJ (فبراير 2010). "Randomized controlled trial of variable-pressure versus fixed-pressure continuous positive airway pressure (CPAP) treatment for patients with obstructive sleep apnea/hypopnea syndrome (OSAHS)". Sleep. ج. 33 ع. 2: 267–71. PMC:2817914. PMID:20175411.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Morris LG, Kleinberger A, Lee KC, Liberatore LA, Burschtin O (نوفمبر 2008). "Rapid risk stratification for obstructive sleep apnea, based on snoring severity and body mass index". Otolaryngology-Head and Neck Surgery. ج. 139 ع. 5: 615–8. DOI:10.1016/j.otohns.2008.08.026. PMID:18984252.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Yan-fang S, Yu-ping W (أغسطس 2009). "Sleep-disordered breathing: impact on functional outcome of ischemic stroke patients". Sleep Medicine. ج. 10 ع. 7: 717–9. DOI:10.1016/j.sleep.2008.08.006. PMID:19168390.
- ^ Bixler EO, Vgontzas AN, Lin HM, Liao D, Calhoun S, Fedok F, Vlasic V, Graff G (نوفمبر 2008). "Blood pressure associated with sleep-disordered breathing in a population sample of children". Hypertension. ج. 52 ع. 5: 841–6. DOI:10.1161/HYPERTENSIONAHA.108.116756. PMC:3597109. PMID:18838624.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Leung RS (2009). "Sleep-disordered breathing: autonomic mechanisms and arrhythmias". Progress in Cardiovascular Diseases. ج. 51 ع. 4: 324–38. DOI:10.1016/j.pcad.2008.06.002. PMID:19110134.
- ^ Silverberg DS, Iaina A, Oksenberg A (يناير 2002). "Treating obstructive sleep apnea improves essential hypertension and life". American Family Physician. ج. 65 ع. 2: 229–36. PMID:11820487. مؤرشف من الأصل في 2008-05-13.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Grigg-Damberger M (فبراير 2006). "Why a polysomnogram should become part of the diagnostic evaluation of stroke and transient ischemic attack". Journal of Clinical Neurophysiology. ج. 23 ع. 1: 21–38. DOI:10.1097/01.wnp.0000201077.44102.80. PMID:16514349.
- ^ Yaggi HK, Concato J, Kernan WN, Lichtman JH, Brass LM, Mohsenin V (نوفمبر 2005). "Obstructive sleep apnea as a risk factor for stroke and death". The New England Journal of Medicine. ج. 353 ع. 19: 2034–41. DOI:10.1056/NEJMoa043104. PMID:16282178.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Kumar R, Birrer BV, Macey PM, Woo MA, Gupta RK, Yan-Go FL, Harper RM (يونيو 2008). "Reduced mammillary body volume in patients with obstructive sleep apnea". Neuroscience Letters. ج. 438 ع. 3: 330–4. DOI:10.1016/j.neulet.2008.04.071. PMID:18486338.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Khan MT, Franco RA (2014). "Complex sleep apnea syndrome". Sleep Disord. ج. 2014: 798487. DOI:10.1155/2014/798487. PMID:24693440.
- ^ أ ب ت "How Is Sleep Apnea Treated?". المعهد الوطني للقلب والرئة والدم. مؤرشف من الأصل في 2011-07-30.
- ^ General Information about Sleep Apnea Machines نسخة محفوظة 20 مارس 2018 على موقع واي باك مشين.
- ^ Spicuzza، L؛ Caruso، D؛ Di Maria، G (سبتمبر 2015). "Obstructive sleep apnoea syndrome and its management". Therapeutic advances in chronic disease. ج. 6 ع. 5: 273–85. DOI:10.1177/2040622315590318. PMID:26336596.
- ^ "Sleep Apnea Treatment". Effective Health Care Program. Agency for Healthcare Research and Quality. 11-EHC052-A ع. July. 2011.
- ^ Li KK, Riley RW, Powell NB, Troell R, Guilleminault C (نوفمبر 1999). "Overview of phase II surgery for obstructive sleep apnea syndrome". Ear, Nose, & Throat Journal. ج. 78 ع. 11: 851, 854–7. PMID:10581838. مؤرشف من الأصل في 2017-09-09.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Prinsell JR (November 2002). "Maxillomandibular advancement surgery for obstructive sleep apnea syndrome". Journal of the American Dental Association. ج. 133 ع. 11: 1489–97, quiz 1539–40. DOI:10.14219/jada.archive.2002.0079. PMID:12462692. مؤرشف من الأصل في 6 أبريل 2020. اطلع عليه بتاريخ أغسطس 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - ^ أ ب ت Lye KW, Waite PD, Meara D, Wang D (مايو 2008). "Quality of life evaluation of maxillomandibular advancement surgery for treatment of obstructive sleep apnea". Journal of Oral and Maxillofacial Surgery. ج. 66 ع. 5: 968–72. DOI:10.1016/j.joms.2007.11.031. PMID:18423288.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Li KK, Powell NB, Riley RW, Troell RJ, Guilleminault C (2000). "Long-Term Results of Maxillomandibular Advancement Surgery". Sleep & Breathing. ج. 4 ع. 3: 137–140. DOI:10.1007/s11325-000-0137-3. PMID:11868133.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ MacKay, Stuart (يونيو 2011). "Treatments for snoring in adults". Australian Prescriber ع. 34: 77–79. مؤرشف من الأصل في 2020-04-06. اطلع عليه بتاريخ 2020-09-25.
- ^ Johnson، T. Scott؛ Broughton، William A.؛ Halberstadt، Jerry (2003). Sleep Apnea – The Phantom of the Night: Overcome Sleep Apnea Syndrome and Win Your Hidden Struggle to Breathe, Sleep, and Live. New Technology Publishing. ISBN:978-1-882431-05-2.[بحاجة لرقم الصفحة]
- ^ National Heart, Lung, and Blood Institute (2012). "What is Sleep Apnea?". National Institutes of Health. مؤرشف من الأصل في 2011-08-28. اطلع عليه بتاريخ 2013-02-15.
{{استشهاد ويب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link)
