|
تضامنًا مع حق الشعب الفلسطيني |
داء الراصات الباردة
| Cold agglutinin disease | |
|---|---|
| تعديل مصدري - تعديل |
داء الراصات الباردة هو مرض مناعة ذاتية يتصف بوجود تركيزاتٍ عالية من الأجسام المضادة الدوارة عادةً ما تكون كريين مناعي م (IgM) موجه ضد خلايا الدم الحمراء.[1] وهو على وجه الخصوص شكلٌ من أشكال فقر الدم الانحلالي بالمناعة الذاتية، تربط فيه الأجسام المضادة خلايا الدم الحمراء فقط في درجات حرارة الجسم المنخفضة التي تتراوح غالبًا ما بين 28-31 درجة حرارة مئوية. وقد تم وصفه لأول مرة في عام 1957،[2][3]
العلامات والأعراض
تتحرض أعراض داء الراصات الباردة أو تتفاقم في درجات الحرارة الباردة أو عند الإصابة بعدوى فيروسية. لذلك، تسوء الأعراض بشكل عام خلال أشهر الشتاء. تتطور الأعراض في بعض الحالات بشكل مفاجئ، ويعاني المريض حينها من فقر دم حاد وبيلة هيموغلوبينية. ولكن في حالات أخرى، تتطور الأعراض بشكل تدريجي ومخاتل ما يمنع المريض من أخذ احتياطاته.[4]
يعاني معظم المصابين بداء الراصات الباردة من أعراض فقر الدم الانحلالي (تخرب خلايا الدم الحمراء، ما يؤدي إلى انخفاض مستوياتها). ومع ذلك، قد يعتمد عدد الأعراض وشدتها على مدى شدة فقر الدم. تشمل علامات فقر الدم الانحلالي وأعراضه ما يلي:[5]
- التعب (الإعياء).
- الدوخة.
- الصداع.
- برودة اليدين والقدمين.
- الشحوب.
- البول الداكن.
- اليرقان.
- ألم الصدر.
- ألم في الظهر أو الساقين.
القيء أو الإسهال.
مشاكل في القلب كعدم انتظام ضربات القلب مثلًا (اضطراب نظم قلبي) أو سماع نفخة قلبية أو المعاناة من تضخم القلب أو قصوره. يحدث ذلك نتيجة تفاقم عمل القلب خلال هذه العملية لضمان حصول الجسم على ما يكفي من خلايا الدم الحمراء السليمة. يعاني العديد من مرضى داء الراصات الباردة من ألم وتلون مزرق في اليدين والقدمين (زرقة أطراف) أو ظاهرة رينو. تنجم هذه الأعراض عن بطء الدورة الدموية أو قصورها، وقد تتراوح من خفيفة إلى شديدة ومعيقة.
قد تشمل العلامات والأعراض الأخرى لداء الراصات الباردة تضخم الطحال وترقط الجلد (تزرق شبكي).[6]
قد يعاني مرضى الحالات الثانوية (المرتبطة بمرض آخر) من أعراض وعلامات إضافية أخرى. على سبيل المثال، يعاني المصابون بعدوى المفطورة الرئوية (السبب الأشيع للحالات الثانوية) من أعراض تنفسية، وقد تؤدي بعض أنواع العدوى أو السرطانات المختلفة إلى تضخم العقد اللمفاوية.[5]
العلاج
- تجنب الطقس البارد.
- علاج الأورام اللمفاوية الكامنة.
- تجنب المشروبات الباردة، ويجب أن تكون جميع المشروبات في درجة حرارة الغرفة (أو أعلى).
- يجب توفر سخان لرفع درجة الحرارة في الأماكن الباردة.
- استخدم الريتوكسيماب في علاج بعض الحالات.
يعتمد علاج داء الراصات الباردة على العديد من العوامل كشدة الحالة والعلامات والأعراض الموجودة والسبب الأساسي في الحالات الثانوية. على سبيل المثال، في الأشخاص المصابين بداء الراصات الباردة الثانوية، من المهم تشخيص وعلاج المرض المسبب، وهذا يتضمن علاج أنواع مختلفة من السرطان والالتهابات البكتيرية أو الفيروسية أو الطفيلية و/ أو أمراض المناعة الذاتية الأخرى. قد لا يحتاج الأشخاص الذين يعانون من أعراض قليلة و/ أو فقر دم خفيف إلى أي علاج. تعالج معظم هذه الحالات عن طريق تجنب البرد ببساطة.[7]
تصبح التداخلات الطبية ضرورية في حالات الانحلال الشديدة. يكون الريتوكسيماب (جسم مضاد يقلل بشكل انتقائي أنواع معينة من الخلايا المناعية) فعال في نحو 60% من الحالات الشديدة. لاحظ الباحثون أن الاستجابة للريتوكسيماب تبدأ خلال شهر إلى شهرين من العلاج بشكل وسطي، وأن تأثيرها يستمر لمدة تتراوح من عام إلى عامين. يمكن استخدام الريتوكسيماب بعد الانتكاس الثاني والثالث، ولكن يصبح معدل النجاح أقل في هذه الحالة. أدى الجمع بين الريتوكسيماب والفلودارابين إلى معدلات استجابة أعلى (76 % من الحالات) وفترات هجوع أطول (6.5 سنوات وسطيًا). قد يؤدي العلاج المشترك لآثار جانبية خطيرة، لذا لا يوصى به حاليًا إلا عندما يكون الريتوكسيماب غير فعال بمفرده. أخيرًا، قد تكون فصادة البلازما، التي تتضمن ترشيح الدم لإزالة الأجسام المضادة، مفيدة في انحلال الدم الحاد وقبل العمليات الجراحية التي تتطلب تخفيض درجة حرارة الجسم، ولكن تأثيرها قصير الأمد. لا ينصح باستئصال الطحال في علاج داء الراصات الباردة. بالإضافة إلى ذلك، تحتاج الاستجابة لداء الراصات الباردة الشديد جرعات عالية جدًا من الستيرويدات القشرية (مستويات غير آمنة)، ولهذا أزيل استخدامها من التوصيات.[8]
سجلت بعض الدراسات –نمط تقرير حالة- نجاح أصناف علاجية أخرى في الحالات المقاومة على العلاج المذكور أعلاه. ومع ذلك، يجب إجراء المزيد من الدراسات قبل تحديد سلامة وفعالية هذه العلاجات.
مسببات الأمراض
هناك شكلان من داء الراصات الباردة: 1- الشكل الأولي و2- الشكل الثانوي،
- يُعد الشكل الأولي حسب تعريفه مجهول السبب؛ أي أنه مرض لم يتم التعرف على أسبابٍ واضحة لحدوثه.[9]
- أما الشكل الثانوي لداء الراصات الباردة فيحدث نتيجة حالة دفينة.
- ويظهر هذا الداء لدى البالغين عادةً نتيجة الإصابة بـمرض التكاثر الليمفاوي مثل الورم اللمفي وابيضاض الدم الليمفاوي المزمن أو نتيجة الإصابة بعدوى،
- أما عند الأطفال، فيُعتبر داء الراصات الباردة في الغالب ثانويًا تجاه العدوى مثل مفطورة ذات الرئة وكثرة الوحيدات العدوائية وفيروس العوز المناعي البشري.
الفيزيولوجيا المرضية
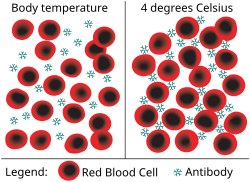
لدى جميع الأفراد أجسامٌ مضادة دوارة توجه ضد خلايا الدم الحمراء، إلا أن تركيزات هذه الأجسام غالبًا ما تكون منخفضة بشدةٍ مما يتسبب في ظهور المرض (الأعيرة تحت 64 عند درجة حرارة 4 مئوية)، أما عند الأشخاص الذين يُعانون من داء الراصات الباردة فنجد أن تلك الأجسام المضادة تكون في أعلى تركيزاتها (الأعيرة فوق 1000 عند درجة حرارة 4 مئوية).
تربط الأجسام المضادة (وبوجهٍ عام الكريين المناعي م)، في درجات حرارة الجسم ما بين درجة حرارة 28-31 مئوية مثل التي نواجهُها خلال شهور الشتاء وأحيانًا في درجة حرارة الجسم 37 درجة مئوية، ناحية عديد السكاريد للبروتينات السكرية بسطح خلايا الدم الحمراء (وهي في العادة المستضد I والمستضد i والمستضادات Pr). ويُنشِّط ربط الأجسام المضادة بخلايا الدم الحمراء من المسار التقليدي للجُملة المُتمِّمة أو ما يُعرف باسم نظام المتممة، فإذا كانت الاستجابة المتممة كافية، سيدمر مُعقد مهاجمة الغشاء خلايا الدم الحمراء وهو عبارة عن مُستفعِل لتسلسل المتممة. وأثناء تكوين مُعقد معالجة الغشاء، تدخل العديد من البروتينات المتممة في غشاء خلية الدم الحمراء مُكوِّنةً مسامًا تؤدي إلى عدم استقرار الغشاء وانحلال الدم داخل الوعاء (إفساد خلية الدم الحمراء داخل الأوعية الدموية).
أما إذا كانت الاستجابة المتممة غير كافية لتكوين مُعقدات مهاجمة الغشاء، فسيُفضل الانحلال خارج الأوعية على انحلال خلية الدم الحمراء داخل الأوعية. فبدلاً من معقد مهاجمة الغشاء، تترسب البروتينات المتممة (وتحديدًا C3b وC4b) على خلايا الدم الحمراء؛ حيث تعزز هذه الطِهاية من تصفية خلية الدم الحمراء عن طريق الخلايا البلعمية التي توجد في الكبد والطحال والرئتين وهي عملية يُطلق عليها اسم الانحلال خارج الأوعية.
يبدو على من يُعانون من داء الراصات الباردة علامات وأعراض فقر الدم الانحلالي، كما قد يستعلن أيضًا على هؤلاء الذين يُعانون من داء الراصات الثانوي مرضٌ دفين، وهو غالبًا مرض المناعة الذاتية.
العلاج
- تجنب الطقس البارد.
- معالجة الورم اللمفي الدفين.
وقد تم وصف العلاج بالريتوكسيماب (rituximab).[10]
المراجع
- ^ "Cold Agglutinin Disease: Overview - eMedicine Pediatrics: General Medicine". مؤرشف من الأصل في 2013-04-19. اطلع عليه بتاريخ 2009-02-07.
- ^ Gertz MA (أبريل 2006). "Cold agglutinin disease". Haematologica. ج. 91 ع. 4: 439–41. PMID:16585009. مؤرشف من الأصل في 2020-01-24.
- ^ DACIE JV, CROOKSTON JH, CHRISTENSON WN (يناير 1957). "Incomplete cold antibodies role of complement in sensitization to antiglobulin serum by potentially haemolytic antibodies". Br. J. Haematol. ج. 3 ع. 1: 77–87. DOI:10.1111/j.1365-2141.1957.tb05773.x. PMID:13413095.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ "Orphanet: Cold agglutinin disease". Orphanet. 8 فبراير 2019. مؤرشف من الأصل في 2015-10-06. اطلع عليه بتاريخ 2019-02-09.
- ^ أ ب Berentsen، Sigbjørn؛ Randen، Ulla؛ Tjønnfjord، Geir E. (2015). "Cold Agglutinin-Mediated Autoimmune Hemolytic Anemia". Hematology/Oncology Clinics of North America. Elsevier BV. ج. 29 ع. 3: 455–471. DOI:10.1016/j.hoc.2015.01.002. ISSN:0889-8588. PMID:26043385.
- ^ Swiecicki، Paul L.؛ Hegerova، Livia T.؛ Gertz، Morie A. (15 أغسطس 2013). "Cold agglutinin disease". Blood. ج. 122 ع. 7: 1114–1121. DOI:10.1182/blood-2013-02-474437. ISSN:0006-4971. PMID:23757733.
- ^ Berentsen، Sigbjørn؛ Beiske، Klaus؛ Tjønnfjord، Geir E. (21 يوليو 2007). "Primary chronic cold agglutinin disease: An update on pathogenesis, clinical features and therapy". Hematology. ج. 12 ع. 5: 361–370. DOI:10.1080/10245330701445392. ISSN:1607-8454. PMC:2409172. PMID:17891600.
- ^ Baines، Andrea C.؛ Brodsky، Robert A. (2017). "Complementopathies". Blood Reviews. ج. 31 ع. 4: 213–223. DOI:10.1016/j.blre.2017.02.003. ISSN:0268-960X. PMC:5513767. PMID:28215731.
- ^ Berentsen S, Beiske K, Tjønnfjord GE (أكتوبر 2007). "Primary chronic cold agglutinin disease: an update on pathogenesis, clinical features and therapy". Hematology. ج. 12 ع. 5: 361–70. DOI:10.1080/10245330701445392. PMC:2409172. PMID:17891600. مؤرشف من الأصل في 2020-01-24.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Berentsen S, Ulvestad E, Gjertsen BT؛ وآخرون (April 2004). "Rituximab for primary chronic cold agglutinin disease: a prospective study of 37 courses of therapy in 27 patients". Blood. ج. 103 ع. 8: 2925–8. DOI:10.1182/blood-2003-10-3597. PMID:15070665. مؤرشف من الأصل في 14 أبريل 2020. اطلع عليه بتاريخ أكتوبر 2020.
{{استشهاد بدورية محكمة}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) وExplicit use of et al. in:|مؤلف=(مساعدة)صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link)
| في كومنز صور وملفات عن: داء الراصات الباردة |